新型冠状病毒肺炎重症预测因素探讨
谢志伟, 王亚萍, 李凌华, 李粤平, 关玉娟
广州市第八人民医院感染病中心(广东广州 510060)
新型冠状病毒肺炎呈爆发性流行,2020年2月11日世卫组织将新型冠状病毒肺炎命名为COVID-19。目前尚无有效疫苗和药物来防治,国内外已有关于COVID-19患者临床特征的研究报道[1-3],也有相关研究分析了普通型患者、重型及危重型患者的临床特征[4]及ICU患者及非ICU患者的临床特征[5]。但针对重症患者预测因素的研究,很少有相关报道。本研究回顾性分析广州市第八人民医院隔离病区收治的280例非重症与重症COVID-19患者的临床资料,并对重症的预测因素进行了探讨。
1 资料与方法
1.1 一般资料 回顾性分析2020年1月20日至3月2日在广州市第八人民医院住院的280例COVID-19患者,诊断参照国家卫生健康委员会办公厅、国家中医药管理局办公室印发的《新型冠状病毒肺炎诊疗方案(试行第六版)》[6]。随访的日期截止至2020年3月2日,未出院的患者病程均>14 d。
1.2 研究设计及数据采集 根据《新型冠状病毒肺炎诊疗方案(试行第六版)》诊断标准,以咽拭子核酸阳性为确诊患者;本研究根据患者病情入院以后是否进展为重症进行分组,分非重症患者及重症患者,重症患者中包括重型及危重型患者。
重型,符合下列任何一条:(1)出现气促,呼吸频率≥30 次/min;(2)静息状态下,指氧饱和度≤93%;(3)动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300 mmHg;(4)肺部影像学显示24~48 h内病灶明显进展>50%者按重型管理。
危重型,符合以下情况之一者:(1)出现呼吸衰竭,且需要机械通气;(2)出现休克;(3)合并其他器官功能衰竭需ICU监护治疗。
收集患者的人口统计学数据、病史、接触史、基础病史、症状、体征、实验室检查结果、胸部CT。
1.3 检查方法 从怀疑有新型冠状病毒感染的患者中收集咽拭子、血样本以提取新型冠状病毒RNA。2019新型冠状病毒实验室检测方法是通过实时荧光RT-PCR鉴定,检测试剂盒来源于中国广州中山大学达安基因股份有限公司。病毒核酸的检测在广州市第八人民医院的生物安全二级实验室中进行,核酸检测方法主要针对新型冠状病毒基因组中开放读码框1a/b(open reading frame 1ab,ORF1a/b)和核壳蛋白(nucleocapsid protein,N)。在实验室要确认一个病例为阳性,满足以下条件:同一份标本中新型冠状病毒2个靶标(ORF1ab、N)特异性实时荧光RT-PCR检测结果均为阳性,而一个靶标阳性、一个靶标阴性时,如果用于首次确诊,需要再次采样复查;如果用于疗效观察,则定义为阳性。<38的循环阈值(Ct值)被定义为阳性试验,38
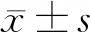
2 结果
2.1 COVID-19患者一般资料及临床特征 280例COVID-19确诊患者纳入研究。患者中位年龄为49.5(35.0,62.0)岁,男130例(46.4%),女150例(53.6%),其中非重症患者225例(80.4%),重症患者55例(19.6%)。与非重症患者比较,重症患者年龄明显更大,合并症更明显,尤其是高血压。患者发病时最常见的症状是发热198例(70.7%)、咳嗽158例(56.4%)、咳痰67例(23.9%)、咽喉肿痛37例(13.2%)、胸闷29例(10.4%)、疲乏25例(8.9%);较少见的症状是头晕、头痛、恶心、呕吐、腹泻。与非重症患者相比,重症患者更有可能出现发热、咳嗽、咳痰、胸闷、疲乏。见表1。
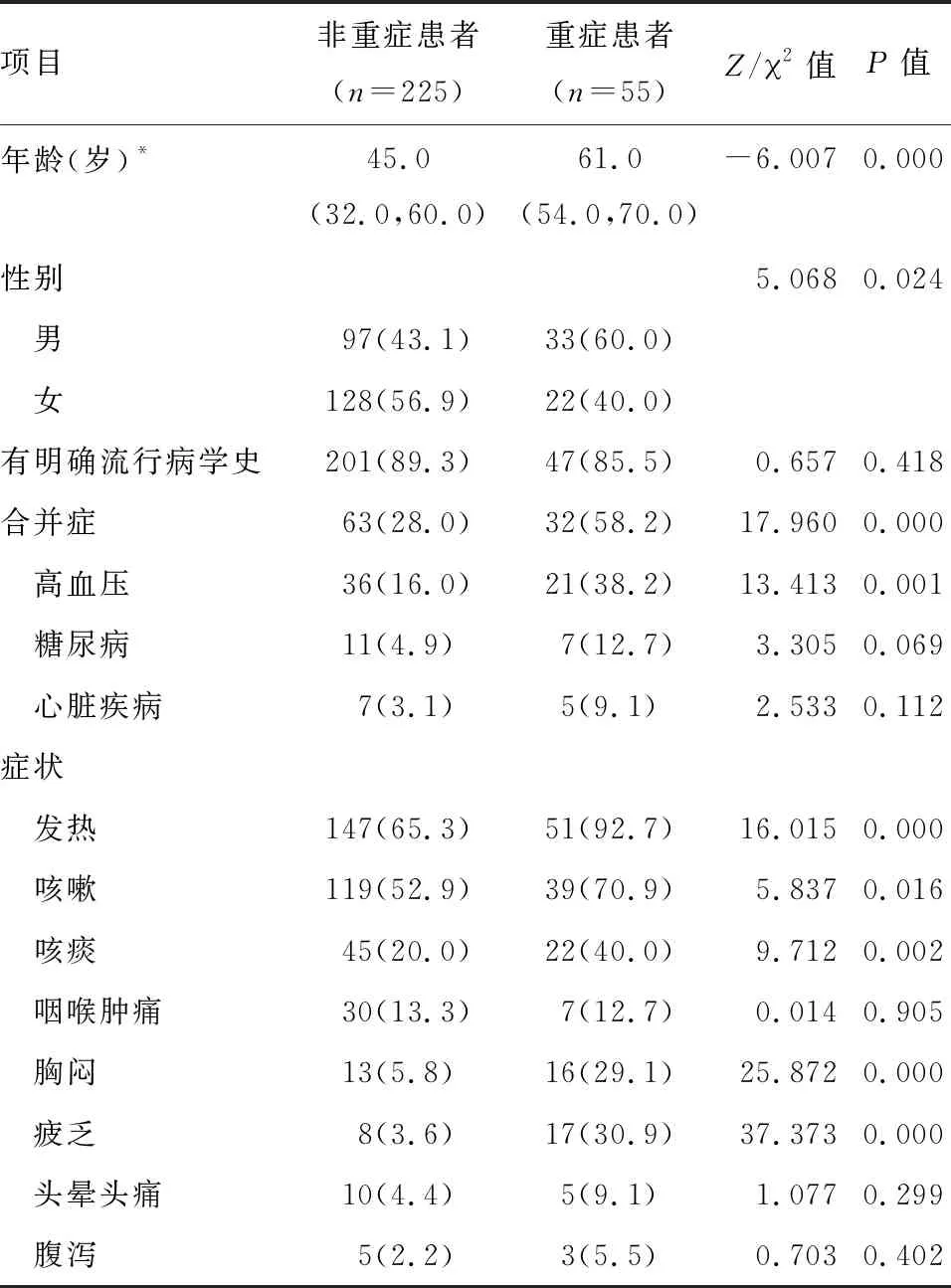
表1 非重症患者与重症患者临床特征比较 例(%)
2.2 非重症患者与重症患者入院时实验室检查及CT检查 重症患者与非重症患者在实验室检查结果上存在许多差异,包括较高中性粒细胞计数、中性粒细胞/淋巴细胞比值(neutrophil to lymphocyte ratio, NLR)和丙氨酸氨基转移酶(alanine aminotransferase, ALT)、天门冬氨酸氨基转移酶水平(aspartate aminotransferase, AST),较高的D-二聚体、肌酸激酶和乳酸脱氢酶水平,较高的降钙素原、C反应蛋白水平,以及较低的淋巴细胞、血小板计数。192例患者胸部CT均显示双侧受累,均表现为磨玻璃样及斑片状高密度影,重症患者双肺受累更明显。见表2。

表2 非重症患者与重症患者入院时实验室检查及CT检查 M(P25,P75)
206例患者入院后进行了血清新型冠状病毒核酸检测,发现22例患者核酸阳性,其中5例(22.7%)仍为普通型患者,17例(77.3%)进展为重症患者,两组患者核酸阳性率[非重症3.1%(5/159)vs. 重症36.2%(17/47)]比较,差异有统计学意义(2=41.478,P=0.000)。在非重症患者中,4例血清核酸阳性患者出院,1例好转;重症患者中,4例血清核酸阳性患者出院,2例好转,1例血清核酸阳性患者死亡,10例患者转院后仍在住院。
2.3 COVID-19进展为重症的多因素logistic回归分析 根据患者病情入院以后是否进展为重症分非重症患者及重症患者,单因素分析显示两组比较性别、年龄、合并症、中性粒细胞、淋巴细胞、红细胞、血小板、NLR、ALT、AST、D-二聚体、乳酸脱氢酶、肌酸激酶、肌酸激酶同工酶、降钙素原、C反应蛋白、血核酸阳性,差异有统计学意义(均P<0.05)。见表1、2。
考虑降钙素原数据缺失较多,去除降钙素原后将上述经单因素分析有显著性统计学意义的诸因素进行多因素logistic回归分析,结果显示,年龄、NLR、AST、血核酸阳性是患者疾病进展为重症的独立危险因素(P<0.01)。Logistic回归模型在调整了其他因素后,血核酸阳性患者相对于血核酸阴性患者,其疾病进展为重症的风险明显升高(OR=21.666,95%CI: 5.143~91.268)。见表3。
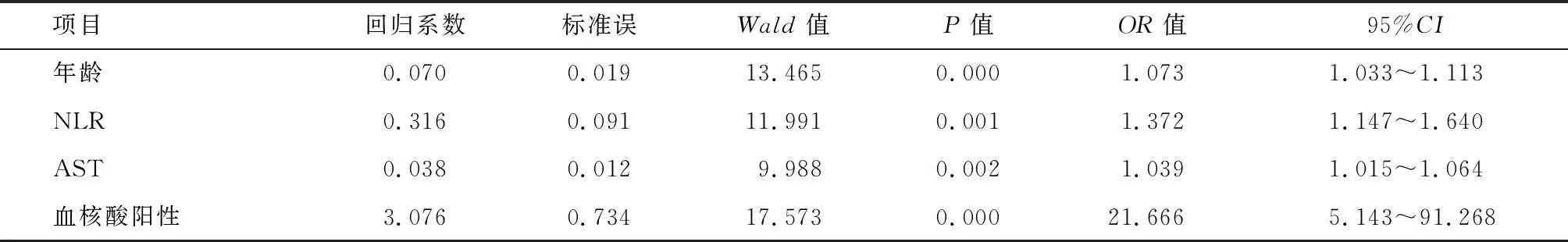
表3 疾病进展为重症的多因素logistic回归分析
2.4 各独立危险因素对疾病进展为重症的预测价值 将独立危险因素年龄、NLR、AST和血清核酸阳性预估值、logistic回归模型预估值分别进行ROC曲线分析,其ROC曲线下面积(AUC)分别为0.728、0.798、0.737和0.665、0.890,均具有较好的预测价值。见图1、表4。

表4 各独立危险因素和logistic回归模型预估值预测重症的预测价值

图1 各独立危险因素和logistic回归模型预估值预测重症的ROC曲线
3 讨论
随着新型冠状病毒的爆发并在人群中迅速传播,感染COVID-19逐渐增多,且重症患者数量及病死率逐渐增加,而目前尚无有效的治疗药物[7]。目前发现经呼吸道飞沫及密切接触传染是主要的传播途径,且人群普遍易感[6],因此切断传播途径是预防感染的主要手段,而积极的支持治疗是延缓重症患者病情进展的主要治疗方案,苑鑫等[8]研究发现把握应用不同呼吸支持手段(经鼻高流量氧疗、无创正压通气、有创正压通气、体外膜肺氧合等)的介入时机,将有助于提高COVID-19的临床救治率,降低重症患者的病死率。
截至2020年3月2日,本研究总共纳入280例患者确诊的COVID-19肺炎患者,入院后随着患者病情的演变,19.6%患者进展为重症患者(包括重型及危重型患者),入住ICU行有创呼吸机辅助通气及体外膜肺氧合治疗,其中1例患者死亡,目前所有患者中有21.1%的患者仍在住院。患者发病时最常见的三大症状是发热、咳嗽、咳痰,且与非重症患者相比,重症患者更有可能出现发热、咳嗽、咳痰;少数患者会出现头晕、头痛、恶心、呕吐、腹泻。Huang等[9]分析发现发病时98%患者出现发热、76%咳嗽、44%肌痛或疲乏,少见的为咳痰、咯血、头痛、腹泻;Guan等[10]报道COVID-19患者发病时最常见的症状为发热和咳嗽,腹泻少见。本研究与已经发表的报道[1]一致。我们也发现COVID-19患者胸部CT主要表现为双肺的斑片状及磨玻璃样改变,这与其他研究[11]的报道一致。并且我们发现重症患者入院时双肺病变率更高,因此,入院时症状明显且双肺病变患者应警惕重症倾向。
在本研究中,我们发现重症患者年龄较普通型患者明显更大,且合并症,尤其是高血压更多;Wang等[5]也证实ICU患者与非ICU患者相比,年龄更大[中位年龄:51(37,62)岁vs66(57,78)岁],基础病更多,包括高血压、糖尿病、心血管疾病。除此之外,在实验室方面,在这项我们也发现,与非重症患者比较,重症患者有较高中性粒细胞计数、NLR、ALT、AST水平,较高的D-二聚体、肌酸激酶和乳酸脱氢酶水平,较高的降钙素原、C反应蛋白水平,以及较低的淋巴细胞、血小板计数,这提示入院时存在肝损、心肌损害、凝血功能异常、炎症明显及淋巴细胞低下更易进展为重症。有研究[12]发现COVID-19发热后,机体会释放炎症细胞因子,进一步导致全身炎症反应综合征及急性呼吸窘迫综合征,诱发机体缺氧,引起心脏、肝脏、肺脏等多器官损伤;有限的尸检和肝穿刺病理学检查[13]也证实COVID-19患者肝脏体积增大,肝细胞变性、灶状坏死伴中性粒细胞浸润等表现。
文献报道[14]血清新型冠状病毒核酸阳性患者更容易进展为重型,因此入院期间206例患者进行了血清新型冠状病毒核酸检测,发现22例患者核酸阳性,其中5例(22.7%)仍为普通型患者,17例(77.3%)进展为重症患者,且重症患者血清核酸阳性率明显升高[非重症3.1%(5/159)vs. 重症36.2%(17/47)]。通过多因素logistic回归分析显示血核酸阳性患者进展为重症的风险是血清核酸阴性患者的21.666倍;因此入院期间发现血清新型冠状病毒核酸阳性患者,应警惕重型,尤其是危重型的发生。
除此之外,多因素logistic回归分析后,我们也发现年龄、NLR、AST是患者疾病进展为重症的独立危险因素。且ROC曲线分析显示,年龄、NLR、AST和logistic回归模型预估值预测COVID-19患者重症的AUC分别为0.728、0.798、0.737和0.890,均具有较好的预测价值。本研究发现年龄>48.5岁的患者重症化明显升高,敏感度可达87.2%;之前许多研究[1, 5]已经发现年龄是COVID-19重症化的一个很重要的危险因素。正常情况下,AST存在于组织细胞中,其中心肌细胞中含量最高,其次为肝脏,AST升高提示心肌或肝脏存在损害,新型冠状病毒患者心肌损伤,心肌细胞缺血、缺氧及直接心肌损伤致使左心功能受损,加重肺淤血,导致病情进一步恶化;本研究发现AST>21.5,即患者随后可能出现重症化倾向(敏感度83.0%,阴性预测值 0.953);许多研究[15-17]发现NLR可以预测ST段抬高型心肌梗死患者经皮冠状动脉介入治疗术后的近、远期预后,及用于肿瘤的诊断及预后的评估。并且有报道[18-19]NLR与重症肺炎病死率、冠状动脉病变严重程度呈正相关,且具有良好的预测价值。
综上所述,COVID-19患者部分会进展为重症,甚至危重症,但是目前尚无有效的治疗方案,因此,早期预测、早期积极干预显得尤为重要;年龄、NLR、AST、血清核酸阳性是很好的重症预测因子,入院时应密切监测。本研究有几个局限性,首先为单中心研究数据,仅纳入了广州地区确诊的COVID-19患者;其次,我们仅纳入了患者基线数据探索患者重症化的预测因素,后续可纳入入院期间治疗过程中的相关指标,可根据指标水平的变化得出更优化的预测模型;尽管如此,这项研究对COVID-19的基本临床特征有较全面的分析,且可根据基线情况早期预测疾病重症化。

