中耳胆脂瘤在耳内镜下手术治疗的探讨
曲亚明
山东省立第三医院耳鼻喉科(济南250031)
中耳胆脂瘤是耳科临床上较常见的疾病之一,是位于中耳内的积聚上皮角化物囊性结构,多伴发或继发慢性化脓性中耳炎,可侵及中耳道各壁、上鼓室及乳突,造成压迫性骨质破坏,引起耳部传音结构损伤出现耳聋,严重者引发颅内外并发症,治疗为及早手术。手术采用中耳乳突显微外科技术,目前主流使用显微镜手术治疗中耳胆脂瘤,但有其局限性和缺点。探索耳内镜下中耳胆脂瘤治疗显微手术技术,在彻底清除病灶的基础上,利用外耳道和凿钻孔洞能较多地保留耳部组织,根据病变范围的不同选择较好的治疗策略[1,2],从而能够较好地恢复中耳传音功能时,最大程度减轻术后病人痛苦,最小范围去除病人骨组织和最大限度保持病人容貌。在临床中实践中对70例73耳中耳胆脂瘤患者,实施全(只用)耳内镜下手术治疗,效果满意,现总结分析如下:
1 资料与方法
1.1 临床资料
本文为回顾性临床研究。病例入选标准:(1)2012年1月至2018年6月,在新疆医科大学第一附属医院和深圳宝安人民医院住院接受手术;(2)所有入选病例均为本文作者主刀完成的手术;(3)均为内镜视屏外耳道-(上)鼓室-鼓窦-乳突径路胆脂瘤切除(开放式乳突根治术);(4)病变均为中耳胆脂瘤,经术后病理证实;(5)术后随访时间6个月及以上。排除标准:(1)内镜完璧式中耳胆脂瘤切除(乳突根治)术;(2)内镜低璧式中耳胆脂瘤切除(乳突根治)术;(3)显微镜下乳突根治术;(4)内镜非胆脂瘤性病变行开放式乳突术病例。
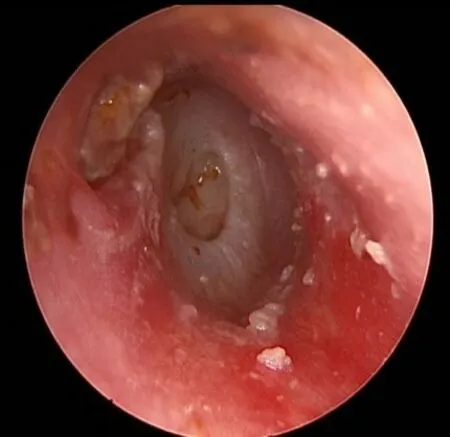
图1 内镜检查图(中耳胆脂瘤)Fig.1 Transcanal endoscopic view of the middle ear cholesteatoma.
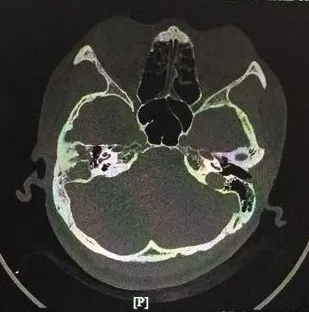
图2 颞骨CT(中耳乳突胆脂瘤)Fig.2 CT scan of a temporal bone with the clinical diagnosis of the middle ear cholesteatoma.
符合以上标准患者共计70例(73耳,其中双侧3例),其中男33例,女37例;左耳40耳,右耳33耳,年龄在11至59岁之间,平均年龄39岁。
1.2 手术方法
1.2.1 检查和手术设备
Storz内镜监视、影像、冷光源设备。Storz和国产桐庐、沈大生产的硬性耳内镜,长度12cm,直径2.7mm及4.0mm,视角0°、30°及70°。
1.2.2 手术方法
全身麻醉,外耳道皮肤骨膜下浸润注射含1:10万肾上腺素生理盐水。手术在观看内镜监视系统的屏幕下操作。
皮肤切口:采用耳道切口,于外耳道骨与软骨交界处做切口。若为鼓膜松弛部后上内陷鼓室、胆脂瘤小局限于上鼓室和鼓窦入口,切口内移距骨环5mm~10mm,而胆脂瘤范围大则选择骨段与软骨段交界切口,右侧外耳道沿8点至1点(左侧11至6点)弧形切开后壁皮肤至骨面,这一切口是根据显微镜手术“耳内切口”第一切略作改良而来。其他有采用耳甲艇切口(自对耳轮下脚前后2/3处开始,沿下缘内侧向前,至耳轮转向下,于耳轮脚上缘内侧向后至耳轮脚前后2/3止,切开皮肤和软骨及深面的软组织,向后掀起耳甲艇前2/3,曝露骨外耳道上棘、筛区)。
骨质切除:骨质切除采用上鼓室入路:即bondy手术,耳道入路直接凿除上鼓室盾板,开放上鼓室-鼓窦-乳突。选用骨凿凿除较大块骨质,刮匙做微调;其他采用耳科电钻、颌面超声骨刀,并尝试潜水下操作。由于单手操作,不能在磨骨头的同时冲洗和吸引,需要电钻或超声刀频繁与吸引器来回更换。
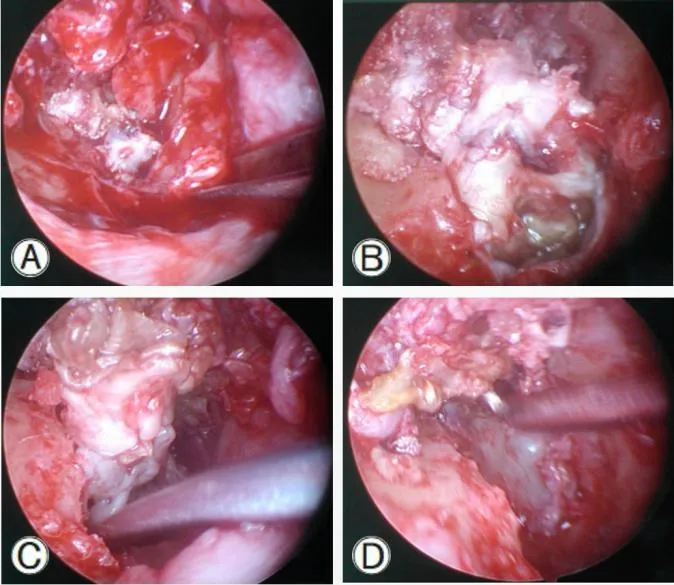
图3 内镜经外耳道,A骨凿去除乳突尖骨质;B乳突尖胆脂瘤;C清理乳突尖胆脂瘤;D显露乳突尖。Fig.3 A Endoscopic view of transcanal mastoidale partial resection by performed with a chisel.B Cholesteatoma involving mastoid tip.C cholesteatoma removal by an angled instrument.D Endoscopic view of mastoid tip.
根据术前患者听力情况、术中听骨链完整性及活动度、鼓室情况以及咽鼓管是否通畅决定是否行同期听骨链重建术。在彻底清除鼓室及镫骨周围胆脂瘤及病变肉芽的前提下,如果咽鼓管通畅、镫骨完整并活动,则可以一期采用钛制部分听骨赝复体(PORP)行听骨链重建,同时行小鼓室成形。如果镫骨板上结构缺失但底板完整并活动,则可以一期采用钛制全听骨赝复体(TORP)行听骨链重建,同时行小鼓室成形。不具备同期听力重建条件者则单纯行小鼓室成形以备二期手术。极少数病例因术前不具有实用听力、鼓室病变上皮无法完全清除,则填塞咽鼓管行传统乳突根治术,不做鼓室成形。
1.2.3 术后随访
随访患者70例(73耳),左耳40耳,右耳33耳。随访时间:术后3周、2月、3月、6月、9月、1年、1.5年和2年。检查方法:额镜、电耳镜、耳内镜和纯音测听。检查内容:观察是否干耳、创面上皮化、鼓膜愈合或穿孔、胆脂瘤残留或复发、听力改变情况。术后胆脂瘤复发:术中能够明确区域彻底清理干净胆脂瘤,该区域又有胆脂瘤集聚及感染。术后胆脂瘤残留:术中术野的边缘(远)区域未见有胆脂瘤,术后内镜检查发现有胆脂瘤集聚。
2 结果
所有病例均在耳内镜视屏下手术清除病变,其中较特殊胆脂瘤有:中耳与岩尖胆脂瘤3例、并发耳后脓肿或瘘的胆脂瘤3例、并发面瘫的胆脂瘤2例、并发迷路瘘的胆脂瘤1例、并发脑脓肿的胆脂瘤2例、先天外耳道狭窄或闭锁并发胆脂瘤2例、胆脂瘤合并颈静脉球高位2例以及范围广的胆脂瘤15例。术后随访6~24月,平均随访时间15月。有2例胆脂瘤术后残留,残留率2.74%,3例在术后3个月时复发,复发率4.11%,行二次耳内镜手术清理3例、门诊局麻清理2例。术后湿耳4耳,干耳率94.52%。术前气骨导差(ABG)(0.5,1,2和4kHz四个频率听阈的平均值)与术后ABG比较,术后听力提高≥10dB有47耳,提高率64.38%,骨气导差≤20dB有30耳,减少率41.10%。手术并发症,暂时性面瘫3例(耳)(2例House-BrackmanⅢ级,术后1周恢复;1例House-BrackmanⅣ,术后3月恢复),发生率4.11%;严重感音神经性1耳(术前骨导听阈平均40dB,术后90dB),发生率1.37%;乙状窦出血与硬脑膜破损各1例。
3 讨论
慢性中耳炎是我国各类居民常见病和多发病之一,伴发的中耳胆脂瘤能引起颅内、外并发症,甚至危及患者生命。传统手术的需要较贵手术显微镜;存在术者的视野情景与学习者的视野情景不同或者看不见,影响学习者学习手术技术和指导者同步指导与及时纠正错误,造成培养耳科医师数量少、时间长,不能满足社会需求。内镜使耳部手术从显微镜下的操作改变为在电视屏幕下的操作,克服设备贵、术者与学习者不同视野情景引起的培养困难。过去治疗以清除病灶预防并发症的乳突根治术为主,到现在越来越增多的患者在追求提高听功能同时,对美容和减少手术后疼痛的诉求。内镜耳外科通过自然存在的外耳道显露和施术,不需创伤大的外耳切口和过多的骨质去除,开展耳部疾病内镜手术治疗是顺应社会对医疗需求,应合当代外科微创化发展趋势。国内外许多学者已对此进行综合分析[3,4]。
内镜中耳手术的缺点主要提到的一是缺乏立体感;二是单手操作,术中出血污染镜面,使用电钻产生的骨粉雾及溅起水珠模糊镜面视野等。实际上,人的立体视野不单单是依赖双眼视差,还依赖于环境光流的分布差异,包括运动视差,即运动时,注视的物体在近处,方向变化大,在远处,变化小,不同距离处物体方向的变化速率差,也能产生空间知觉;阴影尤其是附着阴影也能强烈产生物体深度知觉,以及遮挡重叠、明暗纹理、大小透视也有助于形成立体知觉,可以从监视器视频屏幕上的二维形状获得三维形体[5]。耳内镜手术还有一大优势能克服看不清、看不准、看不细、没有距离感,就是内镜前端物镜可以灵活地抵近病变或目标看、围绕着器械与病变或解剖结构或操作对象的毗邻关系看、紧随操作器械前端移动着看。由于耳内镜的单手操作、外耳道空间狭小,电钻及超声骨刀无法解决除尘(骨粉)降雾(小水或血珠)。但是耳内镜手术需要去除骨质明显较少,采用细小骨凿凿除需要去除的外耳道后壁及乳突骨质不需花费大量的时间,是一种很好的操作选择,我们多选用此法。其他改善工具,比如低速小钻、防尘超声刮匙、潜水操作等,手术者经过训练,不断积累经验,可以逐步克服上述的缺点。
术中出血的处理:外耳道相对较窄,术中少量出血即对手术造成很大困扰,加之耳内镜手术需要单手操作,抽吸与其他操作不能同时进行,术野暴露及操作同时兼顾止血的显得尤为重要。在术前外耳道皮肤局部浸润注射含1:10万肾上腺素的生理盐水,术中创面放置肾上腺素棉片,起到止血作用。在吸引时对着棉片而不直接接触皮肤,这样一方面避免直接刺激皮肤反复出血;另一方面避免直接吸引造成薄弱的外耳道皮肤撕脱、碎裂,更好地保护外耳道皮肤的完整性。将棉片置于粘膜与骨面之间用吸引器吸棉片止血的同时还可进行分离操作。
中耳乳突胆脂瘤的内镜手术的并发症发生率与显微镜手术的发生率相近,发生原因相似,暂时性面瘫与感音性听力下降,未在辨认清面神经管和镫骨结构就盲目操作,损伤到有管裂或裸露的面神经,带起被肉芽和纤维组织包裹镫骨,预防的最好办法是全面熟悉颞骨的结构,尤其是面神经和镫骨的解剖标志。乙状窦出血和硬脑膜损伤凿除与剥离骨片过大所致撕裂,预防措施术中看清结构才可操作,小心仔细的小幅度凿去骨质。胆脂瘤残留多发生在乳突尖,与没有确切看清乳突胆脂瘤腔下壁所遗留下胆脂瘤皮和囊上皮,预防方法使用角度内镜确切观察到乳突胆脂瘤腔下壁。胆脂瘤复发,可能与上鼓室区域缺少支撑,使回置鼓膜或移植膜内陷,形成胆脂瘤,解决方法采用软骨和软骨膜修补上鼓室。
特殊类型中耳胆脂瘤的处理:⑴中耳胆脂瘤并发颅内外并发症,在中耳胆脂瘤并发耳后骨膜下脓肿的病人由于胆脂瘤破坏乳突骨质范围很广,内镜外耳道入路,凿除外耳道后壁及其后方部分乳突骨质,完全切除胆脂瘤,术后外耳道口狭窄不明显,不必行耳甲腔成形术扩大外耳道口,而且乳突骨皮质存在,支撑耳后皮肤不形成瘘孔,但是需要注意胆脂瘤腔外侧面、也即乳突皮质下有无胆脂瘤及其囊壁残留,应该换用角度内镜观察和刮除。胆脂瘤破坏颞骨骨质延伸到岩尖、硬脑膜外,内镜可以沿着病变伸入,看到病变尽头,清除胆脂瘤和囊壁,不需去除过多的骨质。术中遇到颈内动脉显露和脑脊液漏应用脂肪及肌肉填塞,小的脑脊液渗漏和面神经外露用筋膜或外耳道皮瓣修补覆盖。⑵伴有解剖变异的中耳胆脂瘤:如中颅窝低位、乙状窦前移,采取外耳道上鼓室进路的手术,在凿除天盖、鼓窦后方骨质时,须采取浅凿薄层凿骨,一点一点推进,减少术中并发症的发生,若发生大量暗红色血液或清亮液体,及时回位骨片,棉片填压术区,数分钟后,出血和漏液都能停止。对于颈静脉球高位病人,则使用耳内镜手术,比较困难和麻烦:一手持镜,单手持械操作,在压低高位的颈静脉球同时才能清理病变。
内镜中耳乳突胆脂瘤手术适应范围:能够适用整个中耳乳突区域发生的胆脂瘤。Thomassin、Marchioni、Tarabichi等均有报道耳内镜与耳显微镜的优缺点,认为耳内镜手术可以经耳道直接清除中鼓室、骨窦、面隐窝、鼓室窦、下鼓室、咽鼓管鼓室口的胆脂瘤;而不能清除乳突的胆脂瘤,需要显微镜手术与耳内镜手术联合应用方能处理大胆脂瘤,减少复发[6];另在中耳胆脂瘤中清除残余胆脂瘤具有重要的应用价值[7,8]。国内学者侯昭晖等也提出类似观点:内镜下独立处理胆脂瘤;耳内镜和显微镜的联合中耳胆脂瘤手术——内镜下处理鼓室病变,显微镜处理乳突内病变;显微镜为主,内镜辅助的中耳胆脂瘤手术——显微镜为主处理范围较广的胆脂瘤主体,内镜辅助下清除局部隐匿的病灶[9]。但是实际上,我们在耳内镜处理中耳胆脂瘤,发现位于上鼓室、鼓窦入口、后鼓室胆脂瘤,术中凿除少量外耳道后上近鼓室和鼓室盾板骨质,即能显露胆脂瘤及囊袋。病变位于鼓窦及周围乳突,要去除外耳道后壁上半部悬空的骨质可以很好的暴露鼓窦及乳突胆脂瘤。巨大胆脂瘤(特别是病变位于乳突的)则要去除外耳道后壁和其后方约5mm(<10mm)部分乳突区骨质,就能显露胆脂瘤全面而不遗留胆脂瘤。
4 结论
乳突根治术是各种显微镜中耳乳突手术的基础,也是目前认为限制内镜中耳乳突手术范围和发展的瓶颈,本研究采用全内镜中耳乳突胆脂瘤切除实践,突破限制,解除瓶颈。耳内镜手术具有图像清晰,视野宽、视角自由,操作简单等优点,可以在破坏较少正常结构的前提下清除病变和改善功能,尽管立体感不强,且镜头易起雾及血污,但内镜能够多方位观察病变及与中耳、外耳结构关系,补偿不足,通过改进或者选择合适的工具,并经过训练和实践,完全能够克服遇到的困难。而且目前看到的问题,没有一项是难以逾越的难题,或者不能解决的技术困难,并且年轻耳科医师很容易上手、术中得到及时指导,培养周期大幅缩短。全耳内镜中耳乳突手术是非常值得大力、广泛地推广的微创手术。

