纤维乳管镜诊断乳头溢液病变性质与病理学对照分析
陈 樱,徐晓军,王含飞
乳头溢液是乳腺门诊女性患者继疼痛和肿块后的一种常见症状。从非孕和非母乳喂养乳房的1个或2个乳头漏出的液体称为病理性乳头溢液[1]。传统的影像学方法因敏感性差无法揭露潜在的病理学改变并且缺乏定位手段致使乳腺组织过度切除[2-3]。纤维乳管镜(fiberoptic ductoscopy, FDS)是通过超细光导纤维对乳腺导管腔和管壁进行观察的微小内镜设备,由冷光源、影像监视器、影像记录器和光导纤维等组成,可使外科医师通过屏幕直接观察到乳腺导管上皮及导管内的病变,可视化范围可从导管口扩展到病变的边缘,并可在检查的同时放置乳腺定位针锁定病变位置便于病理检出,有效避免了漏诊、误诊及过度治疗[2,4]。本文分析了947例行FDS检查的病理性乳头溢液患者的FDS下表现,并与其病理诊断结果对照分析,以期发现病理性乳头溢液是否存在特殊的临床病理特点,旨在提高FDS对不同性质乳头溢液的诊断准确性及评价FDS在乳头溢液患者早期诊断及治疗中的价值。本文的分析结果可为以后的相关研究提供一定的临床依据。
1 材料与方法
1.1 临床资料收集2012年6月~2017年6月安徽医科大学第一附属医院行FDS检查的947例乳头溢液患者。排除标准包括:内分泌异常导致的乳头溢液患者、触诊或影像学检查提示为恶性者、碘过敏者以及其他药品导致的乳头溢液,如抗高血压药、止吐药和激素等。
1.2 方法FDS采用德国的Scholly Fiberoptic GMBH。包括:光导纤维(0.6 mm×100 mm)、Scholly计算机模数转换系统及Flyvideo图像采集系统。步骤如下:乳头乳晕先用75%乙醇、碘伏消毒。然后用0.2 mL稀释的0.5%利多卡因进行导管内麻醉,再依次用扩张器(Bowmann’s lacrimal dilators No.5-12)扩张溢液乳管。最后通过3腔阀置入内窥镜,同时通过一个单独的管道打入5 mL空气来确保手术过程中导管处于扩张状态。然后整个手术过程中主要的输乳管及分支导管病变形态及溢液颜色可在镜下被依次观察和记录。发现占位并征求患者同意后可放置乳腺定位针(Promex Technologies LTD, 0.99 mm×70 mm)并固定在占位肿块上,并在乳晕旁的表面做好相应标记,随后的手术治疗则可以准确的切除肿块,切除肿块均进行病理检查。无占位性病变者常规注入庆大霉素约1 mL,红霉素软膏涂抹乳头,禁浴24 h。

2 结果
2.1 一般临床特征本组947例病理性乳头溢液患者平均年龄43岁(15~87岁)。症状持续时间为1~120个月。肿块平均直径为3.834 cm(0.2~15 cm)。一般临床特征见表1。在FDS检查中,单孔检查875例,多孔检查72例,正常乳腺导管及炎症合计262例(27.7%),该类患者给予庆大霉素冲洗后出院并定期随访。而乳腺导管内有占位性病变者合计685例(72.3%),该类患者均接受手术切除治疗,并进行病理检查。

表1 947例病理性乳头溢液患者一般临床特征
2.2 乳头溢液颜色与病理类型的关系在685例的病理诊断中,恶性肿瘤48例(7%),包括浸润性导管癌19例(2.8%)和导管内癌29例(4.3%);良性肿瘤467例(68%),包括腺病31例(4.5%)、乳头状瘤378例(55.2%)、纤维腺瘤18例(2.6%)、不典型增生5例(0.7%)和单纯性增生35例(5.1%);无肿瘤170例(25%),包括炎症52例(7.6%)、导管扩张症94例(13.7%)和囊肿24例(3.5%)。除纤维腺瘤及不典型增生最常见的溢液颜色为黄色外,其余病理类型最常见的溢液颜色均为红色(表2)。FDS下将19例良性病变(良性肿瘤和无肿瘤)误诊为恶性病变(乳腺癌)者及28例恶性病变误诊为良性病变者均在术后病理诊断中得以确诊。FDS诊断乳腺癌的敏感性为41.7%(20/48),特异性为97.0%(618/637),阴性预测值为95.7%(618/646),阳性预测值为51.3%(20/39),准确性为93.1%(638/685)(表3)。

表2 685例乳头溢液颜色与病理诊断的关系

表3 FDS诊断乳腺导管癌评估结果
2.3 FDS下不同病变形态学特点FDS下正常乳腺导管颜色为乳白色、淡黄色或淡红色,管壁光滑有光泽,内无分泌物,毛细血管清晰。乳腺导管炎常表现为管壁充血发红,管壁粗糙,弹性差,部分可见出血斑,局部毛细血管丰富,管内有大量炎性分泌物,呈片状、絮状或团块状,局部有狭窄或闭塞。乳头状瘤多表现为表面光滑有光泽的向管腔内突起的边界清楚的病变,病变可为息肉样或桑葚样或球形,颜色可为红色、黄色或红黄白相间,可单发或多发,单发多见,因瘤体内毛细血管丰富易出血,周围管壁光滑有弹性。而乳腺导管内癌则多为红色或灰白色的不规则扁平状隆起,基底较宽无蒂,沿管壁纵向或环形蔓延,表面常伴有出血且常有坏死物,周围管壁凹凸不平、增粗、变硬,与肿瘤相连续,管壁结构破坏。病理示(图1)乳腺导管内乳头状瘤;病理(图2)示癌位于乳腺导管内,未侵及导管外;病理(图3)示癌侵及乳腺导管外,呈浸润性生长。
2.4 不同性状乳头溢液与肿块占位的相关性不同性状乳头溢液均对占位检出存在差异,且差异有统计学意义(表4)。黄色溢液患者镜下显示有占位的比例(75.5%)要高于其它颜色溢液者(χ2=14.099,P=0.007)。有肿块患者的平均年龄[(43.78±9.96)岁]高于无肿块患者[(41.48±10.92)岁;t=3.089,P=0.002]。

表4 947例不同性质溢液与镜下占位与否的比较
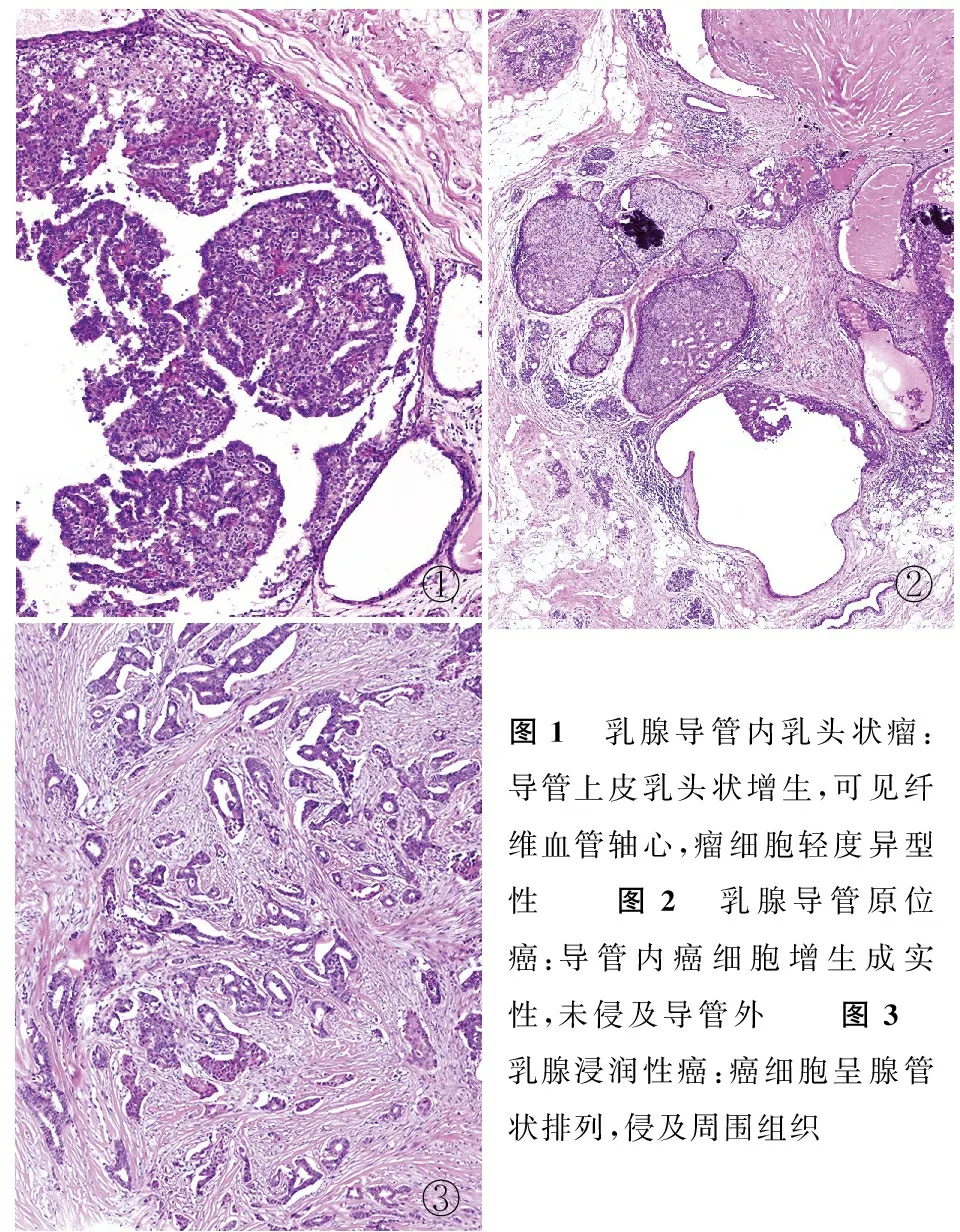
①②③图1 乳腺导管内乳头状瘤:导管上皮乳头状增生,可见纤维血管轴心,瘤细胞轻度异型性 图2 乳腺导管原位癌:导管内癌细胞增生成实性,未侵及导管外 图3 乳腺浸润性癌:癌细胞呈腺管状排列,侵及周围组织
不同性状乳头溢液与肿瘤性质之间差异有统计学意义(表5)。红色溢液患者中恶性肿瘤占比为9.7%(29/298),高于其他颜色溢液患者,其次为棕色溢液组(7.7%,4/52),明显高于黄色、白色和无色溢液组,差异有统计学意义(χ2=23.911,P=0.002);恶性肿瘤患者的平均年龄(50.29±12.82岁)高于良性肿瘤[(43.34±9.47)岁;F=11.384,P<0.001)及非肿瘤患者(43.16±9.78)岁];恶性肿瘤平均直径[(4.27±1.50) cm]高于良性肿瘤[(3.83±1.34) cm;F=3.770,P=0.024]及非肿瘤[(3.69±1.11) cm]。
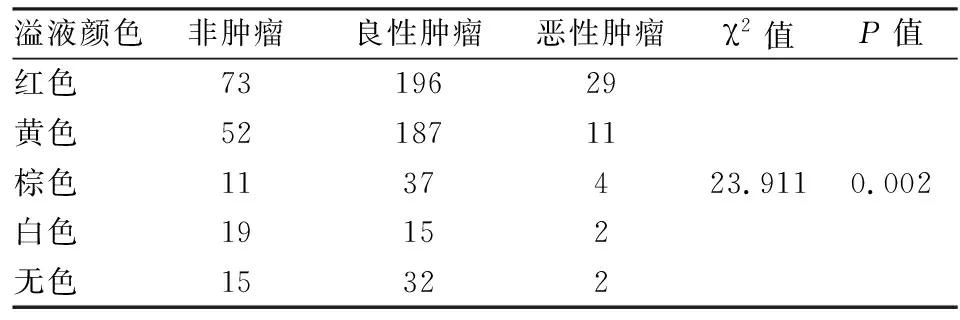
表5 不同性质溢液与肿瘤性质的比较
3 讨论
病理性乳头溢液是继乳房疼痛及乳房肿块后生育期女性就诊的最常见原因,其常见的病理改变包括导管扩张、纤维囊性变、乳头状瘤、乳腺癌等[5]。而乳腺导管内肿瘤一般好发于Ⅱ级或Ⅲ级乳管内且直径多小于1.0 cm,影像学检查易漏诊,并且进行外科手术时也可能会漏诊一些来自于深层导管的多发性病变[6]。FDS独特的优势在于能在直视下观察乳腺导管内病变的外观并且可以放置定位针精确定位病变部位继而避免漏切以及最大程度保留乳房皮肤和乳头、乳晕,对于维持女性躯体美观及心理健康起到重要作用。因乳腺导管内良恶性病变常并存,少数良恶性乳腺肿瘤的镜下表现会出现交叉现象,所以我们对FDS下良恶性病变形态特征的识别尤为重要。
有研究表明FDS对乳腺导管内病变的诊断具有较好的特异性(60%)和敏感性(53.2%),FDS对乳腺导管内占位的检出率远高于以往针对乳头溢液的检查手段(乳管造影和涂片细胞学检查等)[7-8]。而本实验FDS诊断乳腺癌的敏感性、特异性和准确率分别为41.7%、97.0%与93.1%,对乳腺导管内病变检出率及诊断符合率均高,可以有效鉴别病变良恶性,在病理性乳头溢液的诊断上可作为首选方法。敏感性稍低及特异性过高的原因除了可能与检查者自身经验技术有关以外,还可能与管腔内出血较多时视野欠清晰导致部分乳腺导管良性病变其镜下表现与早期的未突入管腔内的乳腺导管原位癌难以区分有关,所以我们在今后工作中还应注意对每个细节进行观察,对有些FDS易误诊的乳腺肿块还应该总结经验,提高诊断符合率,进一步指导临床医师择取合理的治疗方案。
本实验发现乳腺导管内肿块中恶性肿瘤的发病率为7%(48/685),结果低于其它研究中首诊为乳腺囊肿或包块的恶性肿瘤发生率[9]。恶性肿瘤中浸润性导管癌和导管原位癌为最常见的病理类型,分别占4.2%(29/685)和2.8%(9/685),与其他学者的研究结果相类似[10-11]。绝大多数的病理性乳头溢液患者的高发年龄在35~50岁,这与Makita等[12]报道的40~49岁相似。可能是由于35~50年龄段的患者工作和生活压力较大导致内分泌系统的紊乱及雌激素水平升高从而增加了发病的风险。43.9%的患者就诊较晚,从出现症状到就诊这段时间超过了3个月,可能是由于这部分患者多来自农村,防癌知识贫乏、防癌意识差等原因延误就诊。本文中红色溢液患者中恶性肿瘤患者的比例高于其他颜色溢液患者,这与其他调查报告的结果相似[10,13],所以红色溢液提示恶性肿瘤的风险较高,可能来源于肿瘤周围扩张破裂的毛细血管或者恶性肿瘤侵入正常组织引起的出血。故临床上,一旦患者出现病理性溢液症状,尤其是红色血性溢液,需提高警惕,及时手术治疗。
综上所述,病理性乳头溢液可能会发展成恶性肿瘤,但是由于乳腺导管内损伤体积较小隐蔽性较好容易妨碍医师的诊治。FDS已成为病理性乳头溢液的首选检查方法,其操作简单,患者无痛苦,可对乳腺导管内占位病变行准确定位,有利于在随后的手术中保留乳房皮肤和乳头、乳晕,随着科技的发展或许在未来我们可以在进行FDS检查的同时使用某种物理或者化学的方法直接完整的切除镜下病变。

