我国HIV患者中一线抗结核药物耐药率的Meta分析
朱晗瑀 崇英之 张咪 王雪 吴冬雪 裴盛斐 杨璐铭 王林 冯福民
摘要 目的 通过Meta分析的方法,分析我国人类免疫缺陷病毒(HIV)合并结核分枝杆菌(MTB)感染患者对一线抗结核药物的耐药情况。方法 检索PubMed、Embase、the Cochrane Library、CNKI、万方、VIP和CBM数据库。文献检索截止时间均为各数据库建立至2020年6月1日。按照纳入排除标准,筛选文献,并提取数据,录入Excel 2016,采用Stata 12.0进行统计分析。结果 HIV合并MTB感染者中异烟肼、利福平、链霉素和乙胺丁醇的耐药率分别是25%(95%CI:16%~34%)、15%(95%CI:10%~19%)、16%(95%CI:11%~21%)和3%(95%CI:2%~5%)。HIV合并MTB感染者中结核药物耐多药率为13%(95%CI:10%~15%)。结论 异烟肼、利福平和链霉素在HIV感染的结核患者中耐药率较高,应警惕耐多药的发生。
关键词 人类免疫缺陷病毒;结核分枝杆菌;肺结核;抗结核药物;耐药
中图分类号 R978.3 文献标识码 A 文章编号 1671-0223(2020)14-070-04
Abstract Objective Through the method of Meta-analysis, the drug resistance of patients with HIV and MTB infection to first-line anti-tuberculosis drugs in my country is analyzed.Methods Search PubMed, Embase, the Cochrane Library, CNKI, Wanfang, VIP and CBM databases.The deadline for literature search was for each database to be established until June 1,2020.According to the inclusion and exclusion criteria,the literature was screened,and the data was extracted,entered into Excel 2016,and Stata 12.0 was used for statistical analysis.Results The resistance rates of isoniazid, rifampicin,streptomycin,and ethambutol among HIV-infected patients with MTB were 25% (95%CI: 16%~34%),15% (95%CI: 10%~19%),16% (95%CI: 11%~21%) and 3% (95%CI: 2%~5%).The multi-drug resistance rate of tuberculosis drugs among HIV patients with MTB infection was 13% (95%CI: 10%-15%).Conclusion Isoniazid, rifampicin, and streptomycin have a high drug resistance rate in HIV-infected tuberculosis patients,and we should be alert to the occurrence of multidrug resistance.
Key words HIV; MTB; Tuberculosis; Antituberculosis drugs; Drug resistance
在全球估计的 900万新发结核病患者中,有110万例(13%) 感染了人类免疫缺陷病毒(HIV),其中因结核病死亡约150万例[1]。结核分枝杆菌(Mycobacteriumtuberculosis,MTB)感染是我国艾滋病患者最为常见的机会性感染之一[2]。MTB的感染可加重HIV感染的免疫缺陷进程,同时也是我国艾滋病患者死亡的主要原因[3]。MTB与艾滋病病毒间有相互促进作用,且治疗两种疾病的药物间也存在相互作用。HIV /MTB感染者的诊治有其特殊性,涉及抗结核和抗HIV治疗两个方面,HIV感染者结核病的治疗成功率也相对较低[4]。其主要原因是在HIV患者中常规抗一线结核药物的耐药率普遍偏高,但是HIV患者具体会对哪种抗结核药物产生耐药性,尚无确切定论。因此,本研究采用 Meta 分析方法,將以往的独立研究结果合并分析,扩大样本量,为开展 HIV 感染者中结核病的治疗工作提供科学依据。
1 资料与方法
1.1 文献检索策略
本研究系统的检索英文数据库PubMed、Embase、the Cochrane Library和中文数据库CNKI、万方数据库、重庆维普(VIP)、中国生物医学文献数据库(CBM)。文献检索截止时间均为各数据库建立至2020年6月1日。检索策略以“结核病and艾滋病”、“TB and HIV”、“耐药情况or耐药率”、“Drug resistance or Drug resistance rate”等为检索词在关键词、主题词中进行检索,通过人工筛选检索结果,得到符合标准的研究对象。
1.2 文献的纳入排除标准
1.2.1 纳入标准
①研究对象是HIV与MTB双重感染的患者;②文种为中、英文;③文献研究仅针对中国人群;④横断面研究;⑤对 HIV 人群进行症状询问、胸部拍片、痰涂片检查;⑥报告了一线药物具体耐药株数或提供耐药率;⑦样本量大于30。
1.2.2 排除标准
①重复发表或同一研究;②综述、评论或讲座;③研究对象为特殊人群,如合并其它疾病人群。
1.3 文献筛选、资料提取以及质量评价
1.3.1 文献筛选与资料提取
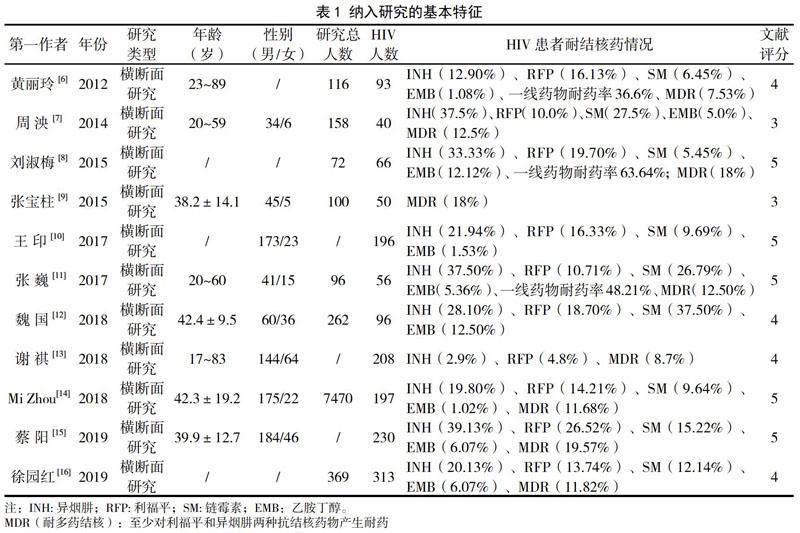
由2名评价员独立选择检索到的文献是否符合研究的课题,通过交叉核对来对比最终的结果。如果出现不一致,则由两名研究员通过讨论解决。资料提取的主要内容包括作者、年份、研究类型、年龄、性别、研究总人数及HIV患者耐结核药情况等。
1.3.2 质量评价
根据所纳入研究的特点,质量评价用评价“率”资料的评分系统进行评价[5]。该评分系统共5条评价标准,若符合标准则记1分,不符合记0分,具体标准为:①研究设计符合“率”的评估;②是否对纳入的研究对象全部筛查;③研究对象能代表相应的整体人群;④结核病的诊断标准是否合理;⑤合格研究人群因各种原因未入选的占比<20%。当总分≥4时被认为是高质量研究。质量评价也由2位研究员同时评分,对于不一致的地方则讨论解决,若解决不了再引入第3方评价。
1.4 统计学处理
数据统计采用Stata 12.0软件进行分析,通过Q检验判断异质性,当P>0.05,I2<50%时认为同质,采用固定效应模型统计分析;P<0.05,I2>50%提示研究结果间存在异质性,采用随机效应模型统计分析。并进行敏感性和偏移分析,检验水准α= 0.05。
2 结果
2.1 入选文献基本情况与质量评价
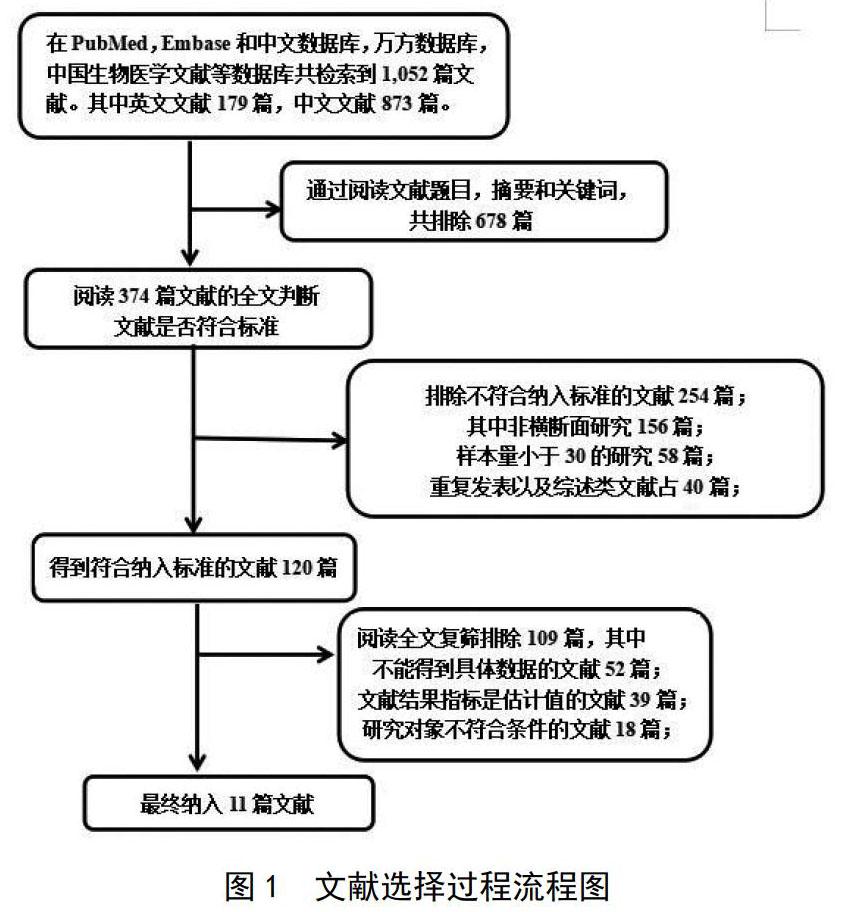
初步检索到1052篇文献,其中英文文献179篇,中文文献873篇。经过层筛选后最终纳入11篇研究,见图1。文章发表时间为2012-2019年,受结核病感染检查的HIV患者共1545人,其中样本量最少的为40例,最多的为313例。文献质量在3~5分之间,见表1所示。
2.2 效应量合并结果
2.2.1 HIV感染者一线抗结核药物耐药率
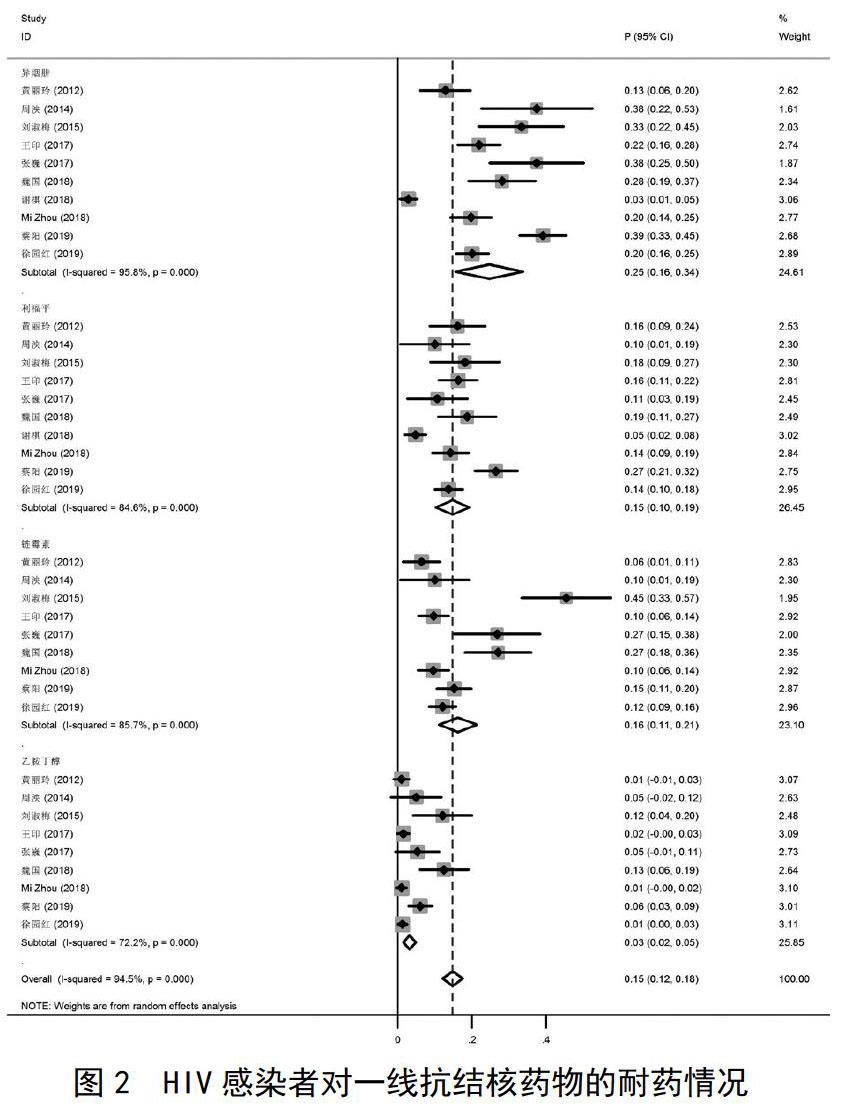
一共纳入了11篇有关于HIV感染者一线耐药情况的研究,研究间均存在较大异质性(I2>50.0%,P<0.05),故均采用随机效应模型。结果显示HIV感染者抗结核一线药物的总耐药率为15%(95%CI:12%~18%),HIV感染者中异烟肼、利福平、链霉素和乙胺丁醇的耐药率分别是25%(95%CI:16%~34%),15%(95%CI:10%~19%),16%(95%CI:11%~21%)和3%(95%CI:2%~5%),具体结果见图2。
2.2.2 HIV合并MTB感染者耐多药情况分析
经检验,I2=52.8%,P=0.031,故选择随机效应模型。HIV合并MTB感染者的耐多药率为13%(95%CI:10%~15%),见图3。
2.3 发表偏移
分别对异烟肼(10项)、利福平(10项)、链霉素(9项)和乙胺丁醇(9项)4种药物及耐多药(9项)行发表偏移分析,结果显示差异均无统计学意义(P=0.091、P=0.070、P=0.251、P=0.479、P=0.371),证明发表偏移较小,结果可靠。
3 讨论
HIV阳性患者感染结核菌后,结核病发病率较HIV阴性者高30倍,这主要是因为HIV感染会引起T淋巴细胞功能下降或丧失,所以HIV患者MTB感染率也比一般人群的感染率高[17]。现有研究显示,HIV在以后9~12年内伴发肺结核的双重感染率接近8%。而双重感染患者的病死率高达1/3,远远高于肺结核普通群体的发病率[18]。其临床症状主要表现为咳嗽、呼吸困难和一些普通肺结核的常见症状,还有一小部分的患者会出现高热、呼吸窘迫等临床症状[19]。
HIV合并MTB感染者除了对单一抗结核药物的耐药性较高以外,耐多药的现象同样十分严重。美国的一篇报道证实了HIV合并MTB感染者的耐多药结核危险性与仅MTB感染者相比明显更高,分别为19%和6%[20]。另外也有研究者通过对1993~2001年间荷兰的HIV感染者中新诊断的结核病患者进行调查发现其中有1.6%(5/308)的患者为耐多药,而在非HIV感染者新诊断结核病患者中耐多药的患者仅为0.6%( 39/646) [21]。我国作为HIV感染的快速增长以及MTB高感染、高耐药地区,耐药特别是耐多药菌株和艾滋病病毒感染的流行给结核病控制工作带来了严峻挑战 。但是我国HIV患者具体对哪种一线抗结核药物产生耐药以及耐多药的情况,都还没有一个确切的结论。
本研究采用Meta分析的方法对中国人群HIV患者中一线抗结核药物耐药率进行了分析。耐多药结核是一种公认的难治性疾病,一直是我国疾病控制和预防的重点。这可能是由于治療两种疾病的药物间存在相互作用的原因,特别是联合用药时利福霉素对非核苷类反转录酶抑制剂(NNRTIs)和蛋白酶抑制剂(PIs)的诱导作用。利福霉素通过诱导 CYP2B6基因加快抗 HIV 药物的代谢,而严重的限制抗反转录病毒治疗(ART)的效果[22-23]。
本次Meta分析还存在一些局限性。首先研究所纳入的文献数相对较少,研究的样本量也较小。而且本研究仅检索了中、英文的相关文献针对中国人群的报道,而对其他语言和地区的相关文献没有被纳入其中。此外,本研究的异质性较大。有研究认为关于率的 Meta 分析常常会因为数据源于不同的研究,不同研究的设计方案以及数据的收集整理人员不同而对异质性产生影响[24]。
4参考文献
[1] 杨祖群,齐唐凯,卢洪洲.艾滋病合并结核病治疗进展:最新治疗指南及文献综述[J].上海医药,2018,39(23): 27-30,82
[2] 段振华,吴学庆,施雅莹,等.HIV/结核分枝杆菌双重感染者的生存时间及影响因素分析[J].中华疾病控制杂志,2016,20(2):180-183.
[3] Zheng H,Wang L,Huang P,et al.Incidence and risk factors for AIDS-related mortality in HIV patients in China: a cross-sectional study[J].BMC Public Health,2014,14:831.
[4] 曹广华,支玉红.艾滋病病毒感染者和艾滋病患者中结核病筛查结果分析[J].疾病监测,2006(8):400-401,430.
[5] Shaikh N,Morone NE,Bost JE,et al.Prevalence of urinary tract infection in childhood: a meta-analysis[J]. Pediatr Infect Dis J,2008,27(4):302-308.
[6] 黄丽玲,廖光付,唐柳生,等.HIV/AIDS患者合并分枝杆菌感染及耐药性分析[J].中国热带医学,2012,12(3):327-329.
[7] 周泱,陈建波,秦杰,等.深圳市HIV感染者结核分枝杆菌初始耐药谱分析[J].中国艾滋病性病,2014,20(7):516-518,523.
[8] 刘淑梅,赵秀英.HIV/AIDS合并分枝杆菌感染的菌种分离、鉴定及耐药性研究[J].实用预防医学,2015,22(12):1511-1513.
[9] 张宝柱.HIV/TB双重感染与HIV阴性结核病结核分枝杆菌耐多药现状研究[J].中国实用医药,2015,10(33):153-154.
[10] 王印, 朱迎春, 周锐峰,等. HIV/AIDS合并结核病患者196株结核分枝杆菌耐药分析[J]. 重庆医学,2017,46(09):1203-1205.
[11] 张巍,崔中峰.HIV合并结核杆菌感染患者病原菌分布情况及其耐药性分析[J].中华全科医学,2017,15(8):1388-1391.
[12] 魏国,杨菁,华欣,等.艾滋病合并腹腔结核性脓肿的结核分枝杆菌耐药性分析[J].海南医学,2018,29(11):1534-1537.
[13] 谢祺,张米,雷素云,等.艾滋病合并结核病患者结核分枝杆菌耐药基因突变特征分析[J].检验医学与临床,2018,15(24):3652-3655.
[14] Zhou M,Liu S, Li Q,et al.Drug resistance characteristics of Mycobacterium tuberculosis isolates between 2014 and 2017 in Sichuan, China: A retrospective study[J].PLoS One,2018,13(12):e0209902.
[15] 蔡阳,吴桂辉,马瑶,等.不同年龄段HIV/AIDS合并复治肺结核双重感染患者结核分枝杆菌菌株耐药分析[J].预防医学情报杂志,2019,35(12):1400-1405.
[16] 徐园红,李青峰,朱玛,等.四川地区HIV感染患者合并分枝杆菌感染特征与耐药性分析[J].中华医院感染学杂志,2019,29(11):1624-1628.
[17] 刘晓宁,范晓云.HIV/AIDS合并肺结核与单纯肺结核的临床特征比较及治疗效果分析[J].实用医学杂志,2017,33(22):3780-3784.
[18] 郜桂菊,孙月,李兴旺.HIV/TB合并感染者的现状[J].中國艾滋病性病,2013,19(9):708-711.
[19] 覃洪强.艾滋病合并结核病在发生学上的研究进展[J].广西科学院学报,2011,27(3):257-262.
[20] Waters R,Ndengane M,Abrahams MR,et al.The Mtb-HIV syndemic interaction: why treating M. tuberculosis infection may be crucial for HIV-1 eradication[J].Future Virol,2020,15(2):101-125.
[21] Rajesh L,Karunaianantham R,Narayanan PR,et al.Antiretroviral drug-resistant mutations at baseline and at time of failure of antiretroviral therapy in HIV type 1-coinfected TB patients[J].AIDS Res Hum Retroviruses, 2009,25(11):1179-1185.
[22] SKh K,IuR Z,Alekseeva LP, et al. [The clinical and morphological features of the course of tuberculosis in HIV infection][J].Probl Tuberk Bolezn Legk,2008(10):13-20.
[23] 刘惠,闻颖.艾滋病患者和HIV感染者中结核潜伏性感染的诊断与预防性治疗[J].中国防痨杂志,2016,38(1):57-60.
[24] 周波,陈欣,时景璞,等.率的Meta分析及软件实现[J].中国循证医学杂志,2014,14(8):1009-1016.
[2020-07-28收稿]

