平均血小板体积对HBV相关慢加急性肝衰竭预后的评估价值
徐 英, 黄小平, 陈 丽, 顾 静, 王 艳, 甘建和
苏州大学附属第一医院 感染科ICU, 江苏 苏州 215000
HBV相关慢加急性肝衰竭(HBV-ACLF)是指在慢性乙型肝炎基础上,由各种诱因引起以急性黄疸加深、凝血功能障碍为肝衰竭表现的综合征,是一种严重的肝病症候群[1]。病死率高,临床上治疗极其困难,对其临床结局进行准确的预测具有重要意义。众多研究[2-3]发现血小板不仅参与机体的血栓形成,还与机体的炎症反应密切相关,并且参与众多疾病的免疫病理损伤过程。平均血小板体积(mean platelets volume, MPV)是反映血小板功能的指标之一,同时是一种新的炎症指标[4-5]。MPV是血常规化验的常规指标,数据获取方便。本研究旨在探讨MPV对于HBV-ACLF临床结局的预测价值。
1 资料与方法
1.1 研究对象 选取2015年1月-2019年12年本院感染科收治的乙型肝炎肝硬化37例,HBV-ACLF患者44例,慢性乙型肝炎27例,同期健康体检人员24例,回顾性分析其临床资料。纳入与排除标准:肝衰竭患者均按照《肝衰竭诊治指南(2018年版)》[1]进行筛选,并排除入院时即存在感染,合并其他病毒性肝炎,药物性肝炎、自身免疫性肝炎、酒精性肝病者,使用干扰素治疗者,使用激素者,合并有高血压、糖尿病、高脂血症、冠心病、结缔组织病等,有恶性肿瘤,近期服用抗血小板药物,抗凝患者。肝硬化组按照2019版《肝硬化诊治指南》[6]入选标准进行入组;慢性乙型肝炎组按照《慢性乙型肝炎防治指南(2019版)》[7]纳入患者。
1.2 观察指标 收集患者入院时的一般资料。研究对象均清晨空腹采血,获取入院时血常规指标:血小板计数、MPV;生化指标:TBil、Alb、肌酐(Cr)、尿素氮(BUN)、GGT;凝血功能指标:PT、国际标准化比值(INR)及血氨(NH3);入院后每周进行MELD评分。临床结局随访时间为3个月。好转组为出院3个月内仍存活者;住院期间死亡者、自动出院者及行肝移植手术治疗者均归为未好转组。
1.3 伦理学审查 本研究方案经由苏州大学附属第一医院伦理委员会审批(批号第070号)。
1.4 统计学方法 采用 SPSS 21.0 软件进行数据分析,非正态计量资料使用M(P25~P75)表示,4组间比较采用Kruskal-WaillisH检验,组内比较采用Wilcoxon秩和检验,采用Bonferroni法校正;2组间比较采用Mann-WhitneyU检验;计数资料组间比较采用χ2检验。采用二元logistic回归分析疾病预后影响因素,采用受试者工作特征曲线(ROC曲线)分析MPV对疾病预后的预测价值。P<0.05为差异有统计学意义。
2 结果
2.1 一般临床资料 肝硬化组、HBV-ACLF组、慢性肝炎组及健康组MPV、血小板计数、PT、INR、Alb、BUN、TBil、MELD评分差异均有统计学意义(P值均<0.001)(表1)。
将各组间MPV进一步两两比较分析发现,MPV在HBV-ACLF组明显高于健康组及慢性肝炎组,差异均有统计学意义(Z值分别为9.076、4.435,P校正值均<0.001);肝硬化组MPV明显高于健康组,差异有统计学意义(Z=2.646,P校正值=0.049)。
2.2 HBV-ACLF不同预后患者临床资料分析 将HBV-ACLF组根据临床结局不同分为好转组与未好转组,结果发现MPV、年龄、PT、INR、MELD评分在2组间差异均有统计学意义(P值均<0.05)(表2)。
2.3 二元logistic回归分析HBV-ACLF预后的影响因素 将上述单因素分析有统计学意义的指标进一步行二元logistic回归分析,发现MPV(OR=1.175, 95%CI:1.067~2.756,P=0.026), MELD评分(OR=1.643,95%CI:1.021~2.644,P=0.041)是影响HBV-ACLF预后的独立危险因素。
2.4 MPV对HBV-ACLF预后的预测价值 将MPV以及MELD评分进行ROC曲线分析,判断两者对HBV-ACLF预后预测的准确性。MPV、MELD及二者联合对HBV-ACLF预后预测的ROC曲线下面积分别为0.742、0.731、0.791,MPV联合MELD的敏感度和特异度较高,提示MPV联合MELD评分对HBV-ACLF预后的预测优于单独MPV或者MELD评分(表3,图1)。
3 讨论
HBV-ACLF并发症多,病理生理复杂,病死率极高。早期对病情进行准确预测及预后评估[8],对后续治疗方案制定具有重要指导意义,可提高抢救成功率[1]。《肝衰竭诊治指南(2018年版)》[1]中指出,HBV-ACLF预后评估贯穿诊疗全程,尤其强调早期预后评估的重要性。多因素预后评价模型中,MELD评分最先是用来判断终末期肝病患者预后的综合评判模型,大量研究证实该评分具有良好的预测价值,已被临床广泛应用。单因素预测模型中,年龄、PT、INR等均有一定评估价值[1]。多因素结果发现,MPV对HBV-ACLF的预后有影响;并且MPV联合MELD评分对HBV-ACLF预后的预测优于单独MPV或者MELD评分。
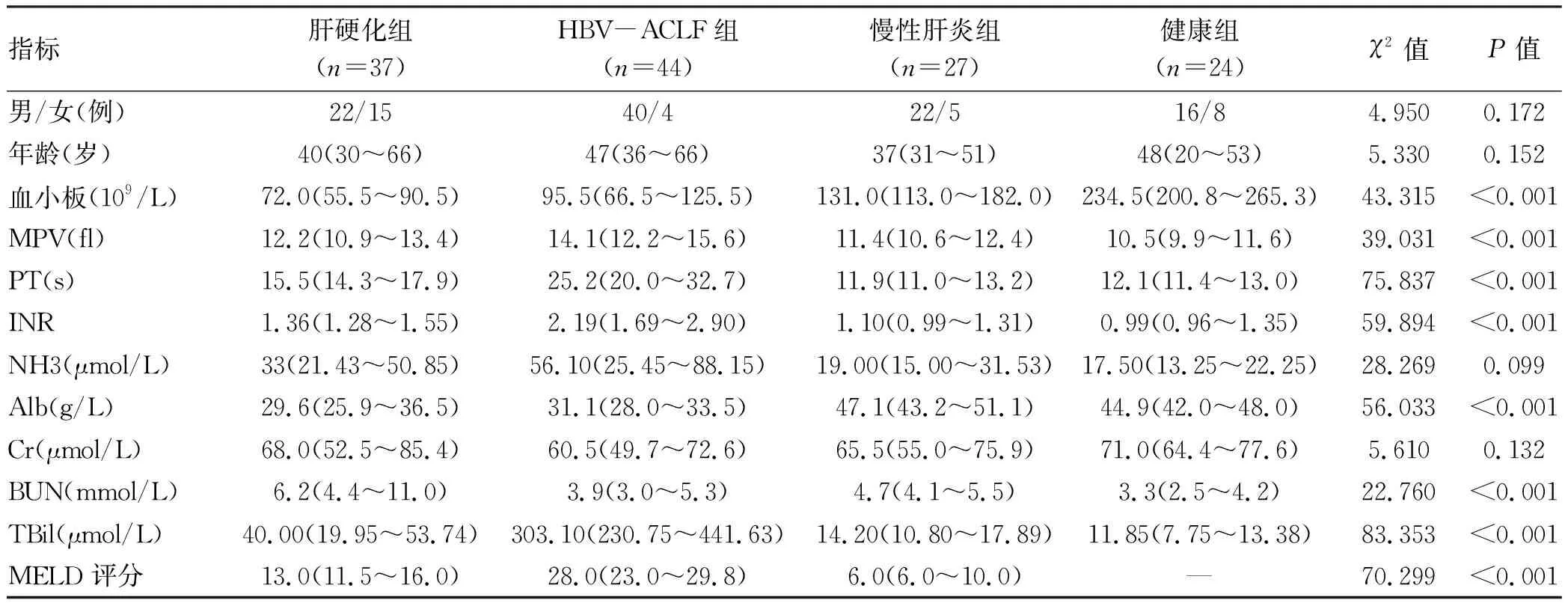
表1 一般临床资料比较

表2 HBV-ACLF不同预后患者临床资料比较

表3 MPV、MELD 评分、MPV+MELD对HBV-ACLF组预后预测价值
HBV-ACLF被认为是病毒因素和宿主因素共同参与并且相互作用而导致的严重临床症候群[9]。在HBV-ACLF患者中,多种炎症介质升高。IL-1是机体内一种重要的促炎因子[9],Lai等[10]通过对IL-1ra(受体拮抗剂)与ACLF预后关系研究发现,IL-1与肝衰竭的预后呈正相关,与MELD评分呈负相关;Ye等[11]研究发现IL-6、IL-8以及TNFα等细胞因子在ACLF患者中明显增多,IL-6与TNFα在肝脏炎症越重时增加越明显。TNFα能引起肝细胞损伤凋亡,与ACLF预后相关[12]。
血小板参与机体的止血与血栓形成[13],同时与机体的炎症反应密切相关。血小板与众多疾病的免疫病理损伤过程相关[3]。Iannacone等[14]在急性病毒性肝炎小鼠模型中,发现活化的血小板可导致肝内细胞毒性T淋巴细胞积累和器官损伤[14],继而发生肝细胞损伤甚至肝衰竭等一系列病理生理变化。已知肝衰竭患者IL-1、IL-6和TNFɑ细胞因子生成增加,这些细胞因子可以刺激血小板活化[15-16]。活化的血小板大小发生改变,体积增大,功能更活跃,能够促进中性粒细胞聚集,并帮助中性粒细胞捕获杀死病原体[3]。MPV是反映血小板功能的一个常见指标,描述血小板的大小,它与血栓细胞的活性与血小板聚集和凝血酶B2释放[17]有关。由此推断血小板参与炎症反应时,可表现为MPV的变化[16,18]。当机体发生炎症反应,IL-1、IL-6、TNFα升高,MPV也会出现相应变化。
本研究4组中MPV在HBV-ACLF组最高;在HBV-ACLF组内比较时,好转组MPV较未好转组显著降低。由此推测在HBV-ACLF组炎症反应较重,未好转组炎症反应更严重。Ceylan等[2]研究发现MPV可以预测肝脏炎症的程度,这与本研究得出的结论基本一致。进一步通过二元logistic回归分析发现,MPV是影响预后的独立危险因素。通过ROC曲线表明,MPV为14.65 fl可作为预测HBV-ACLF预后的截断值,若MPV>14.65 fl,就可能需要更强的治疗措施进行干预,如血浆置换、肝移植、器官支持等。MPV联合MELD评分预测预后时,若MELD评分>26.5,提示患者预后可能更差,临床上必须更重视,需要进行积极干预。MPV对HBV-ACLF预后的预测价值可以弥补MELD评分的不足,将二者联合用于HBV-ACLF预后的预测,可在临床上更好地指导选择治疗方案,进而提高救治成功率。但是本研究为回顾性的研究,样本量较小,所选病例典型但不能代表所有病例特点;而且本研究仅是单个中心的病例数据,存在的不足之处仍需进一步改进与探索。

