41例Caroli病的临床特征分析
崔延飞, 余思邈, 田 淼, 桑秀秀, 王立福, 孙永强, 景 婧, 王仲霞,王丽苹, 许文涛, 王睿林
1 河南中医药大学, 郑州 450000; 2 解放军总医院第五医学中心, 中西医肝病诊疗与研究中心, 北京 100039
Caroli病最初由Caroli于1958年描述为一种罕见的先天性肝病,其特征是肝内胆道无阻塞性节段性或弥漫性囊性扩张等[1]。Caroli病的其他特征还包括肝内胆石症、胆管炎、肝脓肿、肝囊肿、肝硬化和门静脉高压等。临床上常将Caroli病分为Ⅰ、Ⅱ型:Ⅰ型为单纯型,仅涉及胆道的单纯囊性扩张;Ⅱ型为混合型,指在Ⅰ型的基础上合并先天性肝纤维化,多称为Caroli综合征[2]。然而,Caroli病发病率极低,临床表现多缺乏特异性,目前关于Caroli病相关研究仅见于个案报道及小样本病例研究,缺乏系统性认识及比较。本文通过对41例Caroli病患者Ⅰ型与Ⅱ型的临床特点进行回顾性分析,以阐明该病不同分型的临床特点及差异性。
1 资料与方法
1.1 研究对象 纳入2015年4月-2020年1月于解放军总医院第五医学中心确诊为Caroli 病的患者。排除住院时间少于1周、临床资料严重不全者。
1.2 研究方法
1.2.1 诊断标准及分型依据 Caroli病的诊断主要依据影像学表现和病理学表现[3]。Caroli病诊断分型依据[3-4]:Ⅰ型Caroli病影像学表现为“中心圆点征”,或影像学及病理学证实肝内胆管节段性交通性囊状扩张;Ⅱ型Caroli病在Ⅰ型特征基础上伴先天性肝纤维化。
1.2.2 临床资料采集 回顾性分析患者的临床资料,包括性别、年龄、临床并发症、体征、实验室指标、影像学和组织病理学表现等,比较Caroli病Ⅰ型、Ⅱ型的临床特征。其中实验室指标包括: RBC、血红蛋白(HGB)、WBC、PLT、ALT、AST、TBil、Alb、GGT、ChE、PT。
1.2.3 组织学及临床分型 肝组织皆在腹部超声引导下采用快速穿刺法获取,常规石蜡包埋,HE及Masson染色,由解放军总医院第五医学中心病理科采用统一标准一次性阅片。
1.3 伦理学审查 本研究方案经由解放军总医院第五医学中心医院伦理委员会审批(批号:2016205D),患者均知情同意。
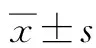
2 结果
2.1 一般情况 共纳入41例Caroli病患者,男25例,女16例;Ⅰ型患者共16例,其中男10例,女6例,Ⅱ型患者共25例,其中男16例,女9例,两组患者性别构成差异无统计学意义(χ2=0.581,P=0.446); 患者年龄分布2~70岁,Ⅰ型患者平均(37.9±14.2)岁,Ⅱ型患者平均(36.5±19.6)岁,两组患者年龄差异亦无统计学意义(t=0.257,P=0.799) 。
2.2 实验室检查 Ⅰ型患者的Alb水平高于Ⅱ型患者(P<0.05),Ⅱ型患者的PT水平高于Ⅰ型患者(P<0.05),差异均具有统计学意义。两组其余指标WBC、RBC、HGB、PLT、ALT、AST、TBil、GGT比较,差异均无统计学意义(P值均>0.05)(表1)。
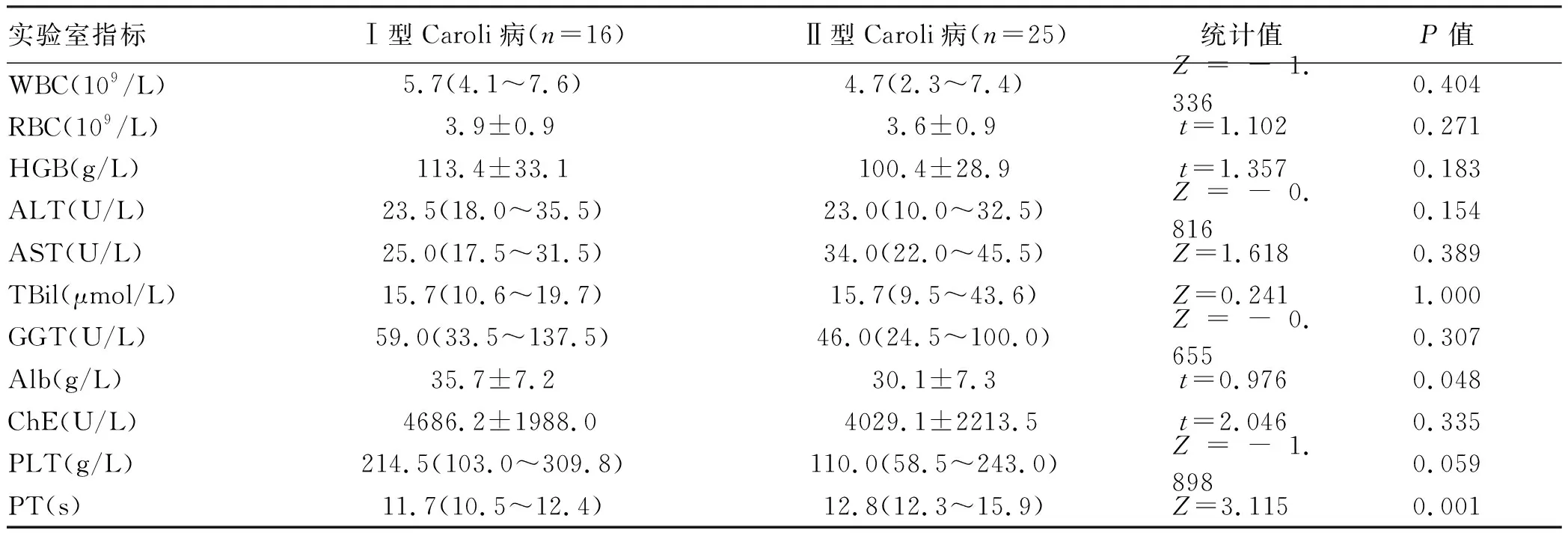
表1 Ⅰ、Ⅱ型Caroli病实验室指标比较
2.3 临床常见并发症及相关性分析
2.3.1 临床常见并发症比较 Ⅰ型患者临床常见并发症依次为脾大、肝硬化、双肾囊肿、腹水、胆管炎、胆囊炎、食管胃底静脉曲张、胆囊结石、门静脉高压、上消化道出血和/或黑便、肾结石,无多囊肾表现。
Ⅱ型患者临床常见并发症依次为脾大、肝硬化、食管胃底静脉曲张、门静脉高压、腹水、双肾囊肿、上消化道出血和/或黑便、胆管炎、胆囊炎、胆囊结石、肾结石、多囊肾。
Ⅱ型患者食管胃底静脉曲张、上消化道出血和/或黑便、门静脉高压的发生率显著高于Ⅰ型患者(P值均<0.05),其余临床并发症在两组间差异无统计学意义(P值均>0.05)(表2)。
2.3.2 相关性分析显示 Ⅰ型患者各临床指标与胃底静脉曲张、上消化道出血及门静脉高压未见明显相关性。Ⅱ型患者实验室指标与临床常见并发症相关性分析比较发现,ChE水平与食管胃底静脉曲张、门静脉高压的发生率呈中度负相关(P值均<0.05);Alb水平与食管胃底静脉曲张发生率呈中度负相关(P<0.05);RBC水平与食管胃底静脉曲张、上消化道出血和/或黑便、门静脉高压的发生呈中度负相关(P值均<0.05);HGB水平与食管胃底静脉曲张、上消化道出血和/或黑便、门静脉高压的发生呈中度负相关(P值均<0.05);PT水平与食管静脉曲张、门静脉高压发生率呈中度正相关(P值均<0.05)(表3)。
2.4 肝组织病理学检查 本研究中19例Caroli病患者在本院行肝组织病理学检查,其中Ⅰ型患者9例,Ⅱ型患者10例。Ⅰ型患者可见肝内胆管节段性呈囊性扩张,畸形部分肝细胞可见散在点灶状坏死,偶见肝细胞及毛细胆管性淤胆,肝窦伴少量炎细胞浸润,偶可见淋巴细胞和中性粒细胞。Ⅱ型患者可见胆管数量增多及部分胆管囊样扩张,纤维化区域包含大量畸形的胆管和发育不良的门静脉分支,伴程度不一肝细胞纤维化(图1)。

表2 Ⅰ型、Ⅱ型Caroli病临床常见并发症发生率对比[例(%)]
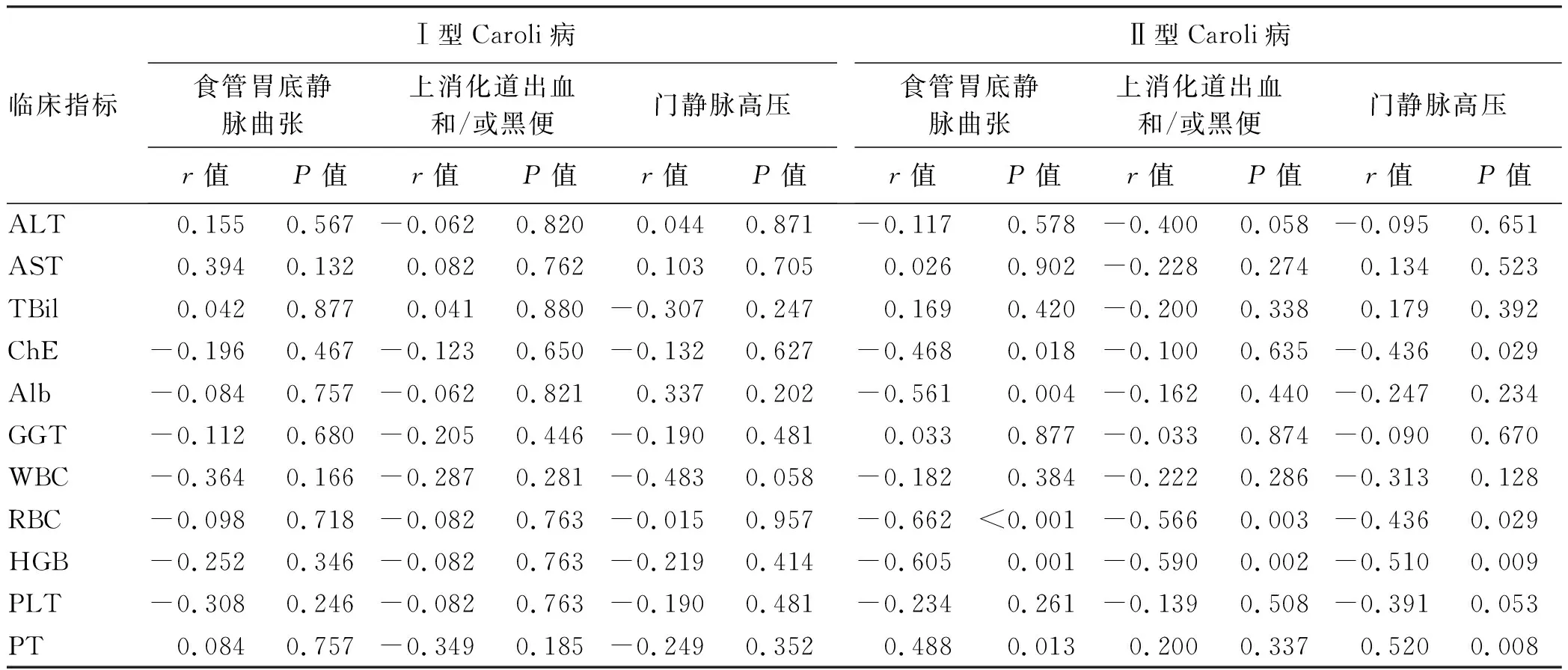
表3 Ⅰ型、Ⅱ型Caroli病实验室指标与临床常见并发症的相关性
2.5 预后 本研究中Ⅰ型Caroli患者中12例(75.0%)病情好转,4例(30.0%)经治疗后病情未见明显好转;Ⅱ型Caroli患者中17例(68.0%)病情好转,8例(32.0%)经治疗后病情未见明显好转。两组预后比较差异无统计学意义(χ2=0.017,P=0.898)。
3 讨论
Caroli病是一种罕见的常染色体隐性遗传病,病因尚未明确,疾病的发生可能与3号和8号染色体之间的不平衡易位相关,具有家族聚集性,易发生于多囊性肾脏疾病、种系PKD1基因突变等相关的病理基础的疾病[5]。相关研究[6]报道,该病的患病率为1/100万。其临床特征是肝内胆管囊性扩张,进展时会导致肝内结石、复发性胆管炎、门静脉高压、胆管癌甚至肝衰竭[7]。临床上常将Caroli病分为Ⅰ、Ⅱ型:Ⅰ型Caroli病为单纯性肝内胆管囊状扩张,周围肝实质正常,胆石症和胆管炎的发生率比较高;Ⅱ型Caroli综合征包括单纯性Caroli病合并先天性肝纤维化,胆结石或胆管炎的发生率较低[8]。
Caroli病的发病年龄多见于在儿童、青少年时期,以男性居多[9]。Caroli病的发病机制尚未明确,但目前可支持的假说主要为胆管板畸形(ductal plate malformation,DPM)[10]。DPM引起胆管上皮细胞对胆管损伤产生相关免疫应答,进而导致胆管非特异性炎性坏死,此病理改变临床研究显示属于无菌性炎症[11]。在本研究中,Ⅰ型、Ⅱ型患者的WBC水平均处于正常范围内并未见明显升高,证实其是一种无菌性炎症。李跃莹等[12]研究发现,Ⅱ型患者的WBC、RBC、HGB及PLT普遍低于Ⅰ型患者,证实临床可根据全血细胞减少和血小板减少症相关表现,从而对其两种类型进行鉴别。血清Alb作为判断肝损伤程度和肝脏储备功能的特异性指标[13],研究发现Ⅰ型患者的Alb水平显著高于Ⅱ型患者,同样提示Ⅱ型患者预后相对较差。DPM可累及肝内胆管系统不同节段,会导致多个解剖部位发生临床病理变化,如小叶间胆管DPM导致先天性肝纤维化,肝内大胆管与小叶间胆管DPM则导致发生Ⅱ型Caroli病[14]。Ⅱ型Caroli病患者的胆管易产生破坏性胆管炎的相关病理改变,引起胆管结构逐渐消失,导致门静脉周围纤维化增加,不同厚度的纤维组织与门静脉相连,临床上出现门静脉高压的表现。本研究表明,Ⅱ型患者食管胃底静脉曲张、上消化道出血和/或黑便、门静脉高压的发生率显著高于Ⅰ型患者,从病理学角度证实Ⅱ型患者肝损伤程度明显重于Ⅰ型患者。
Caroli病患者在疾病的后期多进展至肝硬化,引起全身的代谢性疾病,一是肝硬化会导致机体免疫系统紊乱,引起继发性脾脏功能亢进,导致血细胞数目显著减少;二是肝硬化可导致门静脉高压的发生,门静脉高压是引起胃食管静脉曲张和上消化道出血的重要因素。同时,门静脉高压也是导致人体发生凝血障碍的主要原因,一方面长期门静脉高压影响肝脏的合成及吸收功能,致使蛋白质合成能力下降,并引起凝血因子Ⅱ、Ⅸ等合成减少,导致出现以PT延长为主的凝血功能障碍;另一方面门静脉高压使门静脉管壁变薄、血管弹性减弱,纤溶系统紊乱影响凝血因子的功能导致凝血机制障碍[15-16]。肝脏为机体合成Alb的重要场所,Alb下降程度与肝病严重程度密切相关。相关研究[17]报道,Alb是肝硬化并发食管静脉曲张破裂出血的独立危险因素。本研究中Ⅱ型患者的Alb水平低于Ⅰ型患者,PT水平高于Ⅰ型患者,此研究结果从临床指标的角度证实Ⅱ型患者临床症状更重,预后更差。
综上所述,与Ⅰ型Caroli病相比,食管胃底静脉曲张、上消化道出血和/或黑便、门静脉高压的发生率较高,并伴有Alb水平降低及PT增高等临床指标变化,临床预后较差。本研究存在一定的局限性,一是相关性分析结果中有意义的r值提示临床指标与并发症之间是中度相关性,循证医学力度相对较低;二是Ⅰ型患者的预后情况虽优于Ⅱ型患者,但统计分析无显著统计学意义,无法为本研究的最终结论提供强有力的证据支持。分析产生此研究结果的原因可能是Caroli病临床发病率较低、发病机制未十分明确及试验样本量小等导致,亟待后期进一步扩大样本量进行相关临床研究。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突,特此声明。
作者贡献声明:崔延飞、余思邈等负责课题设计,资料分析,撰写论文;田淼、桑秀秀、王立福、孙永强、景婧、王仲霞、王丽苹、许文涛参与收集数据,修改论文;王睿林负责拟定写作思路,指导撰写文章并最后定稿。

