腹部脂肪CT定量评估与非酒精性脂肪肝严重程度的相关性
洪玉芹,曾燕*,杨剑
1.重庆医科大学附属第三医院放射科,重庆 401120;2.重庆医科大学附属第三医院营养科,重庆 401120; *通讯作者 曾燕300766@hospital.cqmu.cn
非酒精性脂肪肝(non-alcoholic fatty fiver disease,NAFLD)是最常见的肝病,亚洲多数国家的患病率高于25%,且逐年上升[1]。肥胖是导致脂肪肝的重要因素,控制肥胖对脂肪肝的预防和治疗有重要作用[2]。常用体重、体重指数和腰围作为评估肥胖的指标。不同部位的脂肪,包括内脏脂肪和皮下脂肪,其作用不一[3],不同部位的脂肪与NAFLD 的严重程度尚未阐明。上述评估一般肥胖的指标不能准确划分腹部脂肪。利用CT对脐平面不同脂肪进行分隔测量是比较准确的方法。目前诊断NAFLD 的“金标准”是活检,但其为有创检查,且重复性不高,故临床上常采用超声、CT 等进行诊断。超声受操作者依赖强、客观性差等因素影响,在脂肪肝定量评估方面不如CT。因此,本研究拟探讨CT评估的腹部脂肪分布与肝脾CT值比值(CTL/S)评估NAFLD 严重程度的关系。
1 资料与方法
1.1 研究对象 回顾性分析2016年1月—2019年2月重庆医科大学附属第二医院和第三医院放射科行全腹CT检查且诊断为NAFLD患者,其中轻度92例,中度32例,重度21例。纳入同期行全腹CT检查的58例非脂肪肝患者为对照组。NAFLD 通过询问病史排除饮酒史(乙醇量:男≥140 g/周,女≥70 g/周)及病毒性肝炎、药物性肝病、自身免疫性肝病等可导致脂肪肝及其他影响腹部CT 测量者。记录受检者性别、年龄和同期血三酰甘油(TG)及总胆固醇(TC)、慢性病史及用药史等。203例受检者中,男87例,女116例,年龄19~88岁,平均(54±15)岁。
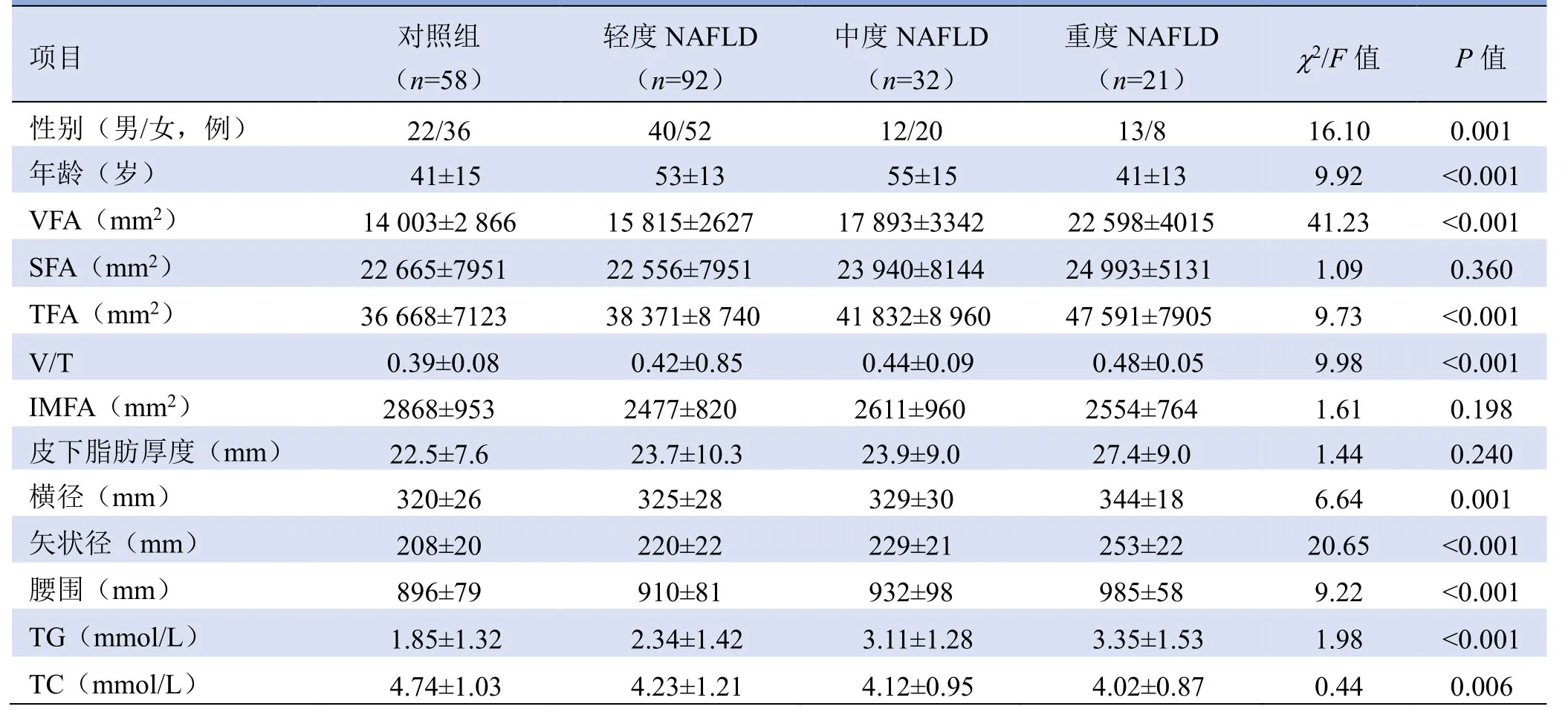
1.2 仪器与方法 采用GE 64 排螺旋CT 机行全腹扫描,扫描参数:管电压120 kV,自动管电流,重建层厚5~7 mm。将扫描图像传至GE AW 4.6 工作站Reformate 软件,在平脐横断面图像上测量,脂肪的CT值阈值定义为-200~0 Hu。由1位经验丰富的放射科主管技师手动勾画皮肤、腹腔和肌肉轮廓,由软件根据设定的脂肪CT值范围计算该平面总脂肪面积(TFA)、内脏脂肪面积(VFA)、肌间脂肪面积(IMFA)。该平面皮下脂肪面积(SFA)=TFA-VFA;内脏和腹部脂肪比(V/T)=VFA/TFA。于脐平面划出腹腔周径为腰围,垂直扫描床作一经过脐线段,长度为矢状径,取与扫描床平行最长径为横径,腰4/5后方棘突到皮下距离为皮下脂肪厚度。
脂肪肝的诊断:采用肝脾CT值比值(CTL/S)评估脂肪肝[4]。为避开胸部干扰,选取肝门层面及上下共3个层面,于肝脏和脾脏各取4个和3个(1.0±0.1)cm2感兴趣区(ROI),需避开血管、器官周围脂肪和骨组织。CTL/S>1.0 为正常肝脏;CTL/S<1.0 为脂肪肝,其中0.7 1.3 统计学方法 应用SPSS 25.0 软件,正态分布的计量资料以±s表示,多组间比较采用单因素方差分析,方差不齐者采用ANOVA(Welch 法)比较。双变量正态分布资料的相关性采用Pearson 相关分析,不服从双变量正态分布或等级变量资料的相关性用Spearman 相关分析,绘制受试者工作特征(ROC)曲线,计算有意义指标的诊断效能。P<0.05 为差异有统计学意义。 2.1 不同程度NAFLD 各指标比较 各组间VFA、TFA、V/T、横径、腹部矢状径、腰围、TG、TC 比较,差异均有统计学意义(P均<0.05),而SFA、IMFA 和皮下脂肪厚度差异无统计学意义(P均>0.05)(表1)。 表1 不同程度NAFLD患者与对照组各项指标比较(±s) 表1 不同程度NAFLD患者与对照组各项指标比较(±s) 注:VFA 为内脏脂肪面积,SFA 为皮下脂肪面积,TFA 为总脂肪面积,V/T 为内脏和腹部脂肪比,IMFA 为肌间脂肪面积,TG为三酰甘油,TC 为总胆固醇 项目对照组(n=58)轻度NAFLD(n=92)中度NAFLD(n=32)重度NAFLD(n=21)χ2/F值P值性别(男/女,例) 22/36 40/52 12/20 13/8 16.10 0.001年龄(岁)<0.001 VFA(mm2) 14 003±2 866 15 815±2627 17 893±3342 22 598±4015 41.23 <0.001 41±15 53±13 55±15 41±13 9.92 SFA(mm2)0.360 TFA(mm2) 36 668±7123 38 371±8 740 41 832±8 960 47 591±7905 9.73 <0.001 22 665±7951 22 556±7951 23 940±8144 24 993±5131 1.09<0.001 IMFA(mm2) 2868±953 2477±820 2611±960 2554±764 1.61 0.198 V/T 0.39±0.08 0.42±0.85 0.44±0.09 0.48±0.05 9.98皮下脂肪厚度(mm)0.240横径(mm) 320±26 325±28 329±30 344±18 6.64 0.001 22.5±7.6 23.7±10.3 23.9±9.0 27.4±9.0 1.44矢状径(mm)<0.001腰围(mm) 896±79 910±81 932±98 985±58 9.22 <0.001 208±20 220±22 229±21 253±22 20.65 TG(mmol/L)<0.001 TC(mmol/L) 4.74±1.03 4.23±1.21 4.12±0.95 4.02±0.87 0.44 0.006 1.85±1.32 2.34±1.42 3.11±1.28 3.35±1.53 1.98 2.2 各指标与CTL/S值及NAFLD 严重程度的相关性 VFA 和矢状径分别与CTL/S 呈中度正相关(r=0.683、0.511,P<0.001;图1),TFA、V/T、横径和腰围分别与CTL/S 呈弱正相关(r=0.368、0.307、0.237、0.322,P<0.05);SFA、IMFA、皮下脂肪厚度均与CTL/S 无明显相关性(P均>0.05)。 VFA、TFA、V/T、腰围、横径、矢状径均与NAFLD严重程度呈正相关(r=0.511、0.294、0.311、0.285、0.211、0.446,P<0.05),与SFA、IMFA、皮下脂肪厚度均无明显相关(P均>0.05)。 图1 VFA(A)、矢状径(B)与CTL/S 的相关性 2.3 ROC曲线分析 将VFA、矢状径对NAFLD 及其中重度诊断效能行ROC曲线分析,VFA 的ROC曲线下面积(AUC)分别为0.737(95%CI0.665~0.808)、0.799(95%CI0.722~0.876);矢状径的AUC 分别为0.706(95%CI0.0.630~0.782)、0.762(95%CI0.682~0.842);VFA 与矢状径之间的AUC 差异无统计学意义(P>0.05)。 根据ROC曲线分析结果,VFA 和矢状径诊断NAFLD 截点值分别为15 591.5 mm2(敏感度和特异度分别为69.1%、69.0%)、219.5 cm(敏感度和特异度分别为59.0%、74.1%)(图2A);诊断中重度NAFLD截点值分别为18 975 mm2(敏感度和特异度分别为58.3%、92.6%)、220.95 cm(敏感度和特异度分别为79.2%、63.1%)(图2B)。 图2 VFA、矢状径诊断NAFLD(A)和中重度NAFLD(B)的ROC曲线 NAFLD 是一类包含单纯性脂肪肝、非酒精性脂肪肝炎(non-alcoholic steatohepatitis,NASH)等疾病的临床病理综合征,并可能进一步进展为肝硬化、肝衰竭和肝细胞性肝癌。近年NAFLD患者趋于低龄化,已成为危害人们健康的常见病、多发病。肥胖与脂肪肝的发生密切相关,但不同类型肥胖对疾病的作用也不同,如以腹部内脏脂肪大量增加的腹型肥胖与胰岛素抵抗、2型糖尿病、动脉粥样硬化密切相关,以皮下脂肪增加为特征的外周型肥胖与血脂异常及低粥样硬化患病风险相关[3]。了解不同类型肥胖和不同部位脂肪对脂肪肝的作用,有助于进一步预防和治疗。 与外周肥胖相比,腹型肥胖可能对NAFLD 影响更大。腹型肥胖主要表现为腹膜内脂肪(又称为内脏脂肪)大量增加,CT 和MRI 可作为测量内脏脂肪含量的“金标准”[5],通常可用两者计算脂肪面积直接估测内脏脂肪含量,一般将VFA≥100 cm2作为腹型肥胖的诊断切点值[6]。在内脏脂肪中,脂肪细胞中的大量脂质可以快速代谢并释放为游离脂肪酸,同时分泌激素和脂肪因子通过c-Jun N-末端激酶(JNK)激活肝细胞内的凋亡途径,促进NAFLD 和NASH 发展[7]。而外周肥胖主要以皮下脂肪增加为特征,促进脂联素分泌增加,后者在脂肪肝的发展中可能具有保护作用[8]。本研究结果中VFA 与NAFLD 的相关性最高进一步证实该结论。Yu 等[9]研究认为,内脏型肥胖独立于胰岛素抵抗和肝脏脂肪变直接与肝脏炎症及纤维化相关,因此应该成为NASH 和所有明确的代谢疾病未来干预的主要目标。 本研究结果显示VFA 与NAFLD 严重程度呈中度相关,与既往研究[10-11]结果类似。但上述研究利用超声对NAFLD 进行分级,因操作者依赖强及客观因素影响等,超声分级可能存在较大误差[12]。质子密度脂肪分数技术基于MRI 和MRS 对肝脏脂肪进行量化,其准确性高、可重复性好[13],但耗时长、费用昂贵,不利于临床常规检查。因此本研究选择常规CT扫描,利用CTL/S 对脂肪肝进行评估。ROC曲线显示VFA 在诊断NAFLD 上具有较好的敏感度和特异度,并且初步得到NAFLD 及其中重度VFA 的截点值,进一步说明腹型肥胖与NAFLD 关系密切,同时表明VFA 在预测NAFLD 及严重程度方面有一定的价值。 若某一指标同时包含皮下和内脏脂肪,则因两种类型肥胖作用相抗,该指标可能不能很好地代表疾病的相关变化。本研究中TFA、腰围、V/T 等与NAFLD及其严重程度均呈弱相关,均能很好地证实该结论。腰围是评估内脏脂肪的常用指标,但其测量变异性大,精确程度不如CT 测量的VFA。矢状径是评估内脏肥胖的另一个指标,本研究中,矢状径与NAFLD 及其严重程度相关性显著,与VFA 的相关性较好(r=0.768,P<0.001),但因包含腹内和皮下两部分脂肪,其诊断NAFLD 的敏感度和特异度不如VFA。陈炽华等[14]报道矢状径预测脂肪肝的截点值为21.2 cm,与本研究的21.9 cm 相近。Hegazy 等[15]通过CT 或超声测量腹腔内脂肪厚度量化腹腔内脂肪,但因各项研究测量位置不同,且易受操作者技术及受检者呼吸幅度的影响,可重复性不高。陈炽华等[14]通过直接测量腹腔脂肪体积量化腹腔脂肪,但目前体积测量是通过将横膈至耻骨联合各层所测脂肪面积叠加起来,操作相对繁琐,耗时较长。肌间脂肪指肌肉深层筋膜下脂肪细胞中的脂质,位于肌肉纤维之间,其体积小,但与肥胖患者胰岛素敏感性、NASH 及肝脏纤维化密切相关[16]。然而本研究中,对照组与NAFLD组IMFA 差异无统计学意义,表明虽然IMFA 能引起肝脏纤维化,但与肝脏内脂肪增多并无关联。 本研究发现对照组和NAFLD 各组年龄和性别无显著差异,提示年龄和性别差异可能与NAFLD 相关。Conte 等[17]研究认为不同年龄NAFLD 纤维化风险不同,而不同性别导致的内分泌差异,如雌激素缺乏,可加速肝脏炎症发展[18]。由于本研究样本量不大,中重度样本数少,故未对年龄和性别分层分析。但本研究通过CT 测量脐平面VFA,较以往测量腰围、体重指数和腹腔内脂肪厚度更准确地反映腹内脂肪含量,较MRI检查和测量腹内脂肪体积更方便。 总之,VFA 较腰围、TFA、矢状径等更能准确地反映腹内脂肪含量,与NAFLD 及其严重程度有很好的相关性,对预测NAFLD 及其严重程度有一定的价值。腹型肥胖是独立于肝脏脂肪变与肝脏炎症和纤维化的危险因素,控制腹型肥胖是预防NAFLD 的重要措施之一。2 结果


3 讨论

