新生儿坏死性小肠结肠炎患儿血清肌酐水平的变化及临床意义
王 宇,冯宗太,高楚楚,杨祖铭,蔡 燕,王三南
(南京医科大学附属苏州医院新生儿科,江苏 苏州 215002)
新生儿坏死性小肠结肠炎(necrotizing enterocolitis,NEC)是一种好发于新生儿,尤其是早产儿与低出生体重儿的严重肠道疾病。在早产儿、低出生体重儿中NEC发病率约5%~12%,而病死率甚至高达40%。由于缺乏有效的预防及早期治疗措施,严重的NEC常需外科手术处理,但即便经治疗后幸存患儿,远期也常常出现生长受限、短肠综合征、神经发育障碍等不良结局[1]。
NEC病程中常伴有急性肾损伤的发生。NEC引发的炎症反应、低血压、酸中毒等病理状态,是诱发新生儿急性肾损伤的危险因素,临床研究已证实在NEC患儿中急性肾损伤发生率显著增加[2-3]。急性肾损伤是新生儿死亡的独立危险因素,并发急性肾损伤后新生儿病死率将明显升高[4-6]。因此,在NEC病程中一旦并发肾损伤,则可能进一步影响到NEC预后。血清肌酐(serum creatinine,Scr)是临床上评价急性肾损伤的常用指标之一[7]。基于此,我们提出假设:在NEC病程中Scr水平可能发生变化,并与NEC的严重程度及预后相关。为此,本研究拟通过回顾性分析NEC病例的Scr水平变化及相关临床资料,对上述假设进行验证。
1资料与方法
1.1一般资料
回顾性收集2013年6月至2019年6月于苏州市立医院新生儿科就诊的NEC病例共160例。纳入标准:入院日龄0~28d;NEC诊断符合Bell’s分期标准[8]。排除标准:合并消化道畸形或其他消化道疾病、其他系统致死性畸形者;临床资料不完整者。所有研究对象的监护人均知情同意自愿参与研究。
1.2研究方法
回顾性收集NEC病例的临床资料:①一般情况:出生胎龄、出生体重、性别、出生窒息、合并症、NEC发病日龄(临床考虑NEC并予禁食时日龄)、NEC发病前非甾体抗炎药应用史、NEC Bell’s分期(Ⅰ期:ⅠA+ⅠB;Ⅱ期:ⅡA+ⅡB;Ⅲ期:ⅢA+ⅢB)等;②治疗情况:Scr水平(病程中Scr:NEC治疗过程中Scr最高值;治愈后Scr:NEC治愈并恢复喂养后所查的首次Scr值)、NEC禁食时间、是否应用利尿剂、是否应用血管升压药、治愈出院时间及治愈出院率(治愈出院:疾病治愈遵医嘱出院者;未治愈出院:包括死亡、放弃治疗及自动出院者)。
1.3统计学方法
2结果
2.1纳入患儿的基线资料
在符合纳入标准的160例NEC新生儿中,Ⅰ期74例(46.25%)、Ⅱ期36例(22.50%)、Ⅲ期50例(31.25%)。各期NEC患儿在出生胎龄、出生体重、小于胎龄儿、男婴比、出生窒息、合并心血管异常、颅内出血、NEC发生日龄等方面均无显著差异,具有可比性(均P>0.05),见表1。
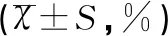
表1 三组NEC患儿基线资料的比较
2.2纳入患儿的治疗情况
对各期NEC患儿的治疗情况进行分析,发现尽管各期患儿NEC禁食时间未见统计学差异(P>0.05),但Ⅲ期患儿在NEC病程中的合并败血症、应用利尿剂及血管升压药的比例明显增高,治愈出院率显著降低,治愈出院时间显著延长(H/χ2值分别为4.25、4.89、19.93、10.90、13.16,均P<0.05),见表2。

表2 三组NEC患儿治疗情况的比较[M(IQR),%]
2.3 Scr水平与NEC严重程度及预后相关性
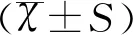
NEC病程中Scr水平(Scr中)分别为:Ⅰ期(36.13±14.59)μmol/L,Ⅱ期(45.98±28.23)μmol/L,Ⅲ期(55.51±31.55)μmol/L,Ⅲ期Scr水平显著高于Ⅰ期(F=4.68,P<0.05);NEC治愈后Scr水平(Scr后)分别为:Ⅰ期(23.11±7.71)μmol/L,Ⅱ期(21.82±6.73)μmol/L,Ⅲ期(21.08±10.22)μmol/L,与NEC病程中Scr相比,各期NEC治愈后Scr水平较前均有显著降低(均P<0.05),且治愈后Scr水平在各期之间无统计学差异(P>0.05),见图1A。
病程中Scr水平与NEC严重程度分期呈正相关(r=0.31,P<0.05),与其预后呈负相关(r=-0.32,P<0.05)。此外,未治愈出院患儿在NEC病程中Scr水平(56.34±26.98)μmol/L显著高于治愈出院者(41.18±24.22)μmol/L(t=3.16,P<0.05),见图1B。

注:*P<0.05;A为病程中Scr水平(Scr中)与各期NEC治愈后Scr水平(Scr后)比较;B为未治愈出院患儿与治愈出院患儿在病程中Scr水平比较。
3讨论
NEC是常见的新生儿危重胃肠道疾病之一。由于NEC起病隐匿,进展凶险,治疗手段匮乏,从而导致其临床预后较差,尤其是那些严重NEC病例,其病死率可高达40%,即便治疗后幸存患儿也常常留有后遗症。本文通过回顾性分析发现,在NEC病程中Scr水平变化不仅与NEC的严重程度密切相关,而且对其预后评估有一定的价值。
3.1 NEC对新生儿肾功能的影响
NEC是导致新生儿急性肾损伤的常见原因。近期的一项多中心研究显示在新生儿重症监护病房的整体新生儿人群中急性肾损伤发生率为30%[9],而另两项研究显示在NEC患儿中急性肾损伤发生率更高,分别为43%及54%[2-3]。NEC的发生与多种危险因素(如早产、人工喂养、缺氧缺血、异常菌群定植等)引起肠上皮细胞损伤并导致炎症反应失衡有关[10]。这种失控的炎症反应,将引起TNF-α、IL-l、IL-6、IL-8、IL-10、IL-12、IL-18等大量的炎症介质释放[11]。过于强烈的炎症反应不仅导致肠道损伤、坏死,也将进一步引起肾、肝、肺等肠外脏器的损伤。在动物模型研究中也已证实,NEC可以通过诱导肾脏炎症反应、凋亡发生及紧密连接的破坏而导致急性肾损伤[12]。
3.2 Scr与NEC严重程度及预后相关
NEC并发急性肾损伤将影响其预后,而Scr是评价急性肾损伤的经典指标。急性肾损伤是新生儿死亡的独立危险因素。研究报道不同胎龄早产儿中急性肾损伤的病死率分别为80.0%(<26周),54.2%(27~28周)、14.6%(28~32周)和3.8%(>32周),提示胎龄越小,肾损伤程度越严重,病死率越高[4-6]。探讨急性肾损伤对NEC影响的研究表明急性肾损伤显著增加NEC死亡风险[2-3]。此外,急性肾损伤早产儿远期发生慢性肾疾病的可能性高达27.0%~66.7%[13]。Scr作为评价肾小球滤过率的最常用指标,目前临床上依据Scr水平可将新生儿急性肾损伤分为三期:1期:Scr≥0.3mg/dL或为基础值的150%~199%;2期:Scr为基础值的200%~299%;3期:Scr为基础值的300%或需要透析[14]。因此,NEC病程中Scr水平是NEC导致新生儿急性肾损伤程度的一种反映,从而与NEC的严重程度及预后具有相关性。
3.3目前研究的局限性
本研究作为单中心回顾性临床分析,不可避免存在一定程度的局限性,如:无法完全避免选择性偏倚;未纳入较多的混杂因素分析;单纯依靠Scr评价NEC合并急性肾损伤,敏感度和特异度可能不高。因此,在未来开展设计严谨的前瞻性研究或联合监测Scr及其他肾损伤标志物(如胱抑素C、白细胞介素-18、肾损伤分子-1等[7])的变化,可能对评价NEC并发急性肾损伤更有意义。
综上所述,NEC是导致新生儿急性肾损伤的常见原因,一旦并发急性肾损伤将严重影响预后,而Scr是临床上评价急性肾损伤的一种常用指标。因此,NEC病程中Scr水平变化可在一定程度上反映NEC的严重程度,并对其预后评估有一定价值。由于本研究具有一定的局限性,所以未来研究中,联合监测Scr及其他新型急性肾损伤标志物,可能更利于NEC并发急性肾损伤的早期发现。

