主动呼吸循环技术对脑卒中合并肺部感染患者的影响
杨娜娜,赵敏,沈筠筠,苏楠,李婉莺,周伟宏
肺部感染是脑卒中患者最常见的并发症之一,且有研究发现,脑卒中合并肺部感染患者的死亡率是无并发感染者5倍以上[1]。脑卒中合并肺部感染不仅影响患者神经功能的恢复,还会增加卒中再发的风险[2],从而延长患者住院及康复时间,降低康复疗效,加重患者经济负担,直接影响了脑卒中患者的预后。清除呼吸道分泌物是治疗肺部感染的重要环节,主动呼吸循环技术(Active Cycles of breathing techniques,ACBT)是一种易于操作的气道廓清技术,它包括呼吸控制(breathing control,BC)、胸廓扩张运动(thoracic expansion exercises,TEE)和用力呼气技术(forced expiration technique,FET)三个环节,有利于小气道分泌物排出,促进呼吸道分泌物的清除[3-4]。目前该技术已经广泛应用于COPD,肺囊性纤维化,胸部术后等疾病的康复治疗之中,可有效促进痰液排出,并改善患者肺功能[5]。近年来有研究发现在神经外科及康复科气管切开患者中应用主动呼吸循环技术中能有助于气切患者气道廓清,有效提高气管切开拔管率,并可减少肺部感染的发生[6]。但是ACBT应用于脑卒中合并肺部感染的临床研究较少,本研究应用主动呼吸循环技术治疗脑卒中合并肺部感染患者取得较好疗效,报告如下。
1 资料与方法
1.1 一般资料 选取2017年10月~2020年2月在我科住院的52例脑卒中合并肺部感染患者。脑卒中符合中华医学会第四届脑血管病学术会议制定的诊断标准[7],并经头颅CT或MRI检查证实,卒中发生时间0.5~6个月。脑卒中合并肺部感染,肺部感染的诊断参照卫生部2011年1月颁发的《医院感染诊断标准(试行)》进行诊断,并经影像学检查和细菌学检查确认[8]。纳入标准 :入组患者均已确诊为脑卒中合并肺部感染;临床症状表现为发热、咳嗽、咳痰,痰多不易咳出者;肺部听诊可闻及湿性啰音或痰鸣音;影像学可见肺部炎症病灶;年龄40~80岁;生命体征平稳,意识清楚,无明显认知障碍,能配合训练。排除标准:脑卒中发病前发生肺部感染者;有肋骨骨折或胸部创伤患者;有其他肺部疾病患者如慢性阻塞性肺疾病、慢性支气管炎、肺结核、肺部肿瘤,肺不张、肺水肿等;合并有严重心脑肾等重要脏器疾病者;有明显意识障碍、认知障碍或听理解障碍,康复训练不配合的患者。本研究符合医学伦理学标准,并经医院伦理委员会批准,取得患者家属知情同意。将符合入选条件的52例脑卒中并发肺部感染患者随机分为对照组和观察组,每组26例,2组患者性别、年龄、入组前脑卒中病程、病变性质经统计学分析比较,组间差异均无统计学意义,具有可比性。见表1。

表1 2组患者一般资料比较
1.2 方法 2组患者均给予常规肺部感染治疗,即吸氧、抗感染、雾化吸入、止咳化痰及营养支持等,积极控制患者原发疾病。对照组给予传统叩拍排痰训练;观察组行ACBT功能锻炼。2组患者均连续训练2周,具体操作方案如下:
1.2.1 传统叩拍排痰训练 患者取半坐位或侧卧位,治疗者手屈成半杯状,利用腕部力量,从患者肺底部开始,自下而上、由外向内进行有序叩击, 叩拍频率>100次/min, 叩拍后指导患者进行深呼吸,主动进行咳嗽以排痰;然后再作叩击,如此重复3~4次;每次15~20min ,每天3次。
1.2.2 ACBT功能锻炼 训练步骤为:①BC:患者取坐位或站位,放松上胸部和肩部,治疗师一手放在患者胸骨柄上,另一手放在脐部以感觉腹部起伏,指导患者深呼吸至腹部隆起,然后缓慢呼气至腹部内陷,尽量排出残余气体[9]。②TEE:嘱患者放松后,治疗师双手放在患者胸廓两侧,吸气时感觉胸部扩张,在深吸气末保持屏气3s[6],然后缓慢呼气。③FET:治疗师指导患者收缩腹部和胸部肌肉以较快的速度呵气1~2次,接着咳嗽或进行有效的咳嗽。以此作为一个循环。随后再进行呼吸控制、胸廓扩张运动训练,循环进行,根据患者情况共进行4~5个循环。每次20~30min,每天2次。训练过程中,注意观察患者血氧饱和度、血压、心率、呼吸及疲劳等情况,如有不适,立即停止治疗,让患者休息后再做调整。
1.3 评定标准 观察2组患者肺部感染临床疗效、症状体征消失时间、治疗前后感染指标、并采用临床肺部感染评分(clinical pulmonary infection score,CPIS)评定肺部感染程度,包括体温、白细胞计数、气管分泌物、氧合指数、X线胸片、气管吸取物培养或痰培养等指标进行综合评分[10]。最高12分,评分越高表明肺部感染越重。临床疗效判定[11]:痊愈,临床症状完全消失,血常规恢复至正常水平,且肺部CT显示炎症完全被吸收;显效:临床症状较大程度减轻,血常规恢复至正常水平,且肺部CT显示炎症部分吸收;无效:临床症状、血常规以及肺部CT均未出现明显好转甚至出现恶化趋势。总有效率=(痊愈+显效)/总例数×100%。
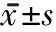
2 结果
2.1 2组患者肺部感染的症状、体征改善时间比较 观察组咳嗽咳痰以及肺部湿罗音持续时间均较对照组明显缩短(均P<0.05),见表2。
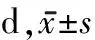
表2 2组患者肺部感染的症状、体征消失时间比较
2.2 2组患者治疗前后感染指标比较 治疗2周后,2组患者白细胞计数(WBC)、高敏C反应蛋白(CPR)均较治疗前明显降低(均P<0.05),观察组降低程度较对照组更显著(P<0.05),见表3。
2.3 2组患者治疗前后CPIS评分及其6个单项评分比较 治疗2周后,2组患者CPIS评分及其中的气管分泌物评分和气管吸取物培养或痰培养评分均较治疗前明显降低(均P<0.05),观察组降低程度较对照组更显著(P<0.05);2组患者CPIS中的体温评分、白细胞计数评分、X线胸片浸润影评分均较治疗前降低(均P<0.05),但2组组间比较差异均无统计学意义;氧合指数评分2组组间及组内比较差异均无统计学意义。见表4。
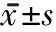
表3 2组患者治疗前后WBC及CPR变化比较
2.4 2组患者临床疗效比较 治疗后,观察组的总有效率明显高于照组(P<0.05),见表5。
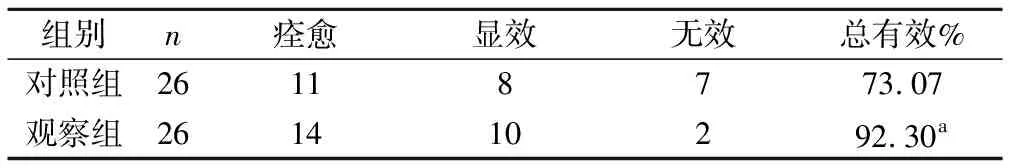
表5 2组患者治疗后临床疗效比较 例
3 讨论
脑卒中后因卧床、咳嗽反射减弱或消失、吞咽功能障碍以及免疫诱导等机制,使患者卒中后肺部感染的发生率高达7%~22%[12]。肺部感染患者常出现呼吸不畅、甚至窒息等症状,严重者可导致死亡,从而威胁患者的生命安全[13]。科学有效的排痰是治疗肺部感染的关键,目前国内医务人员对主动呼吸循环技术的应用相对较少,大多数还是选用传统的叩拍排痰法。传统的叩击排痰法通过气流振动和咳嗽动作使肺泡内或细支气管内的痰液脱落流入气管并被咳出,但其只作用于机体浅表层,且叩击的力度、强度和频率不容易控制,排痰效果不稳定[14],且耗时、费人力。主动呼吸循环技术对于松动和清除过多的气管分泌物有独特的作用,可根据患者气道分泌物情况进行相应调整,患者可以主动或在辅助下完成[15]。有研究表明主动呼吸循环技术对急、慢性阻塞性肺部疾病患者有即时的排痰效果[16]。
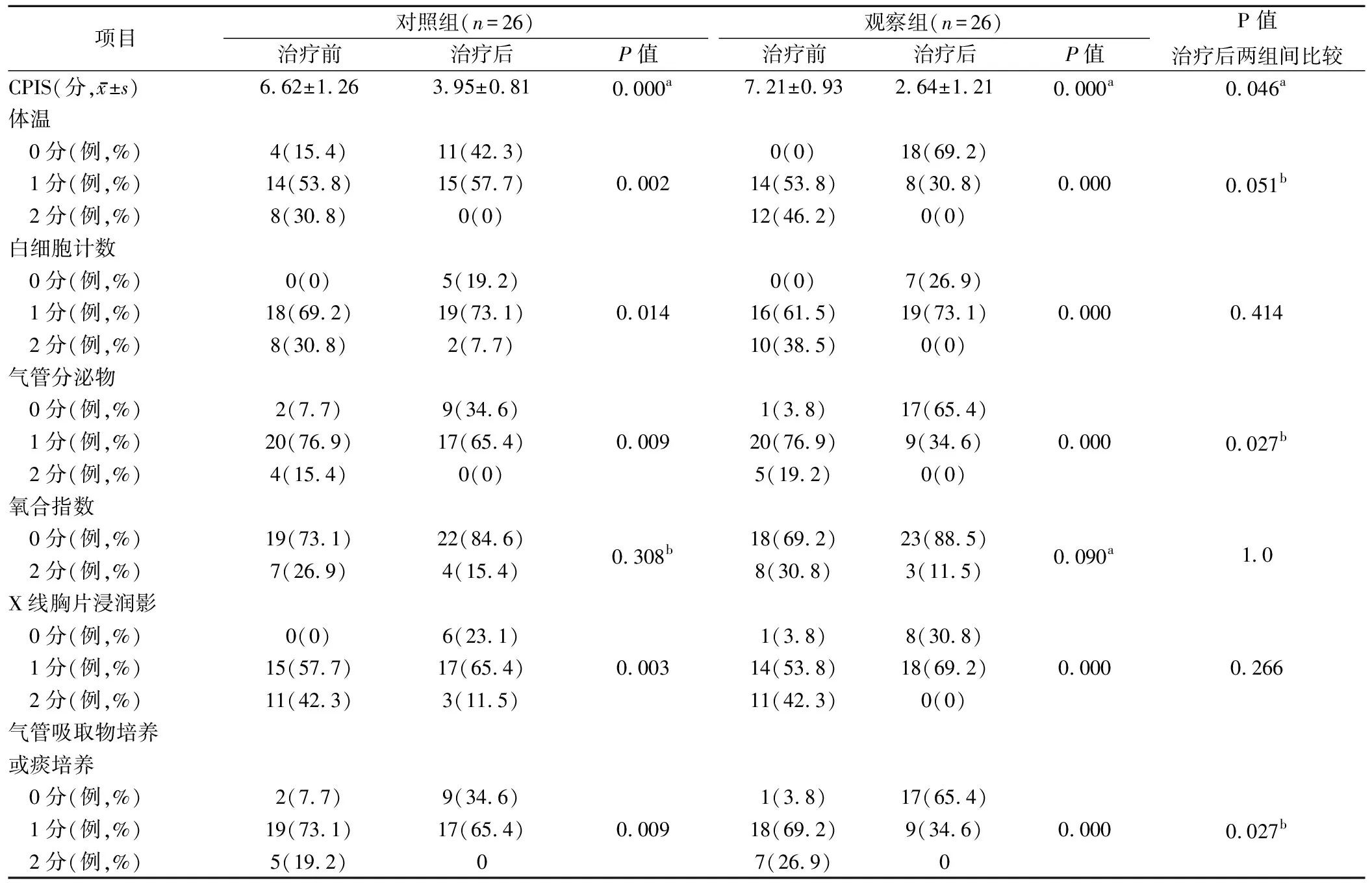
表4 2组患者治疗前后CPIS及其内的6个单项评分比较
本研究发现观察组肺部感染的治疗总有效率明显优于对照组,咳嗽、咳痰、肺部湿啰音持续时间较对照组明显缩短。感染指标,临床肺部感染评分以及其分项中的气管分泌物评分和气管吸取物培养或痰培养评分等指标均较治疗前改善,且明显优于对照组。ACBT主要包括呼吸控制、胸廓扩张运动、用力呼气技术三个环节。脑卒中患者因为大脑皮质运动中枢输出信号减弱,影响呼吸肌特别是膈肌的收缩,降低咳嗽有效性,不利于气道分泌物排出[17],而呼吸控制训练患者利用膈肌呼吸模式来完成呼吸,主要靠腹肌和膈肌的收缩进行,可以提高每次通气量、呼吸效率、增加动脉氧分压,进而增强咳嗽能力。胸廓扩张运动是着重于吸气的深呼吸运动,吸气时主动运动,并在吸气末屏气3秒钟,然后完成被动呼气动作。此策略可减少肺组织塌陷,胸廓扩张运动有利于肺组织的重新扩张,并协助移除和清理过量的支气管分泌物[4,18]。用力呼气技术中的低肺容积位下呵气可将远端的小气道分泌物移动到近端大气道,再在高肺容积位下呵气将这些分泌物清除。在呵气的同时,呼吸道管壁会产生内在的振动,这也是松动痰液的有效机制[4]。同时,用力呵气可降低患者疲劳程度,减轻诱发支气管痉挛,提高咳嗽咳痰的有效性。另外,痰液的粘度存在剪切依赖性,呵气过程中所产生的纵向剪切力可降低痰液的黏度[19],这些都有助于痰液的清除和排出,从而使患者肺部感染好转。
综上所述,主动呼吸循环技术功能锻炼应用于脑卒中合并肺部感染患者可有效引流痰液,减轻肺部炎症反应,控制肺部感染有较好疗效。由于观察样本量较小,且肺功能变化指标没有完善,在今后的临床工作中我们可以通过扩大样本量,完善临床观察指标等来进一步研究完善。

