惠州地区各妊娠期孕妇甲状腺功能指标参考区间建立及妊娠早期不同TPOAb滴度对甲状腺功能的影响
梁 艳,邱海山△,彭林平,罗浩元
1.广东省惠州市第二人民医院检验科,广东惠州 516000;广东省惠州市第一人民医院:2.内分泌科;3.检验科,广东惠州 516000
在妊娠期间,甲状腺将同时出现形态学和生理学上的一系列适应性变化来满足孕妇和胎儿的需求,如甲状腺体积增大、甲状腺相关激素水平改变等,容易引起甲状腺功能紊乱,导致甲状腺相关疾病,如甲状腺功能亢进、甲状腺功能减退(以下简称甲减)及自身免疫性甲状腺炎等的发生,对孕妇及胎儿产生不良影响[1]。然而,孕妇出现甲状腺功能紊乱时并不总是表现出明显的症状,即使有症状,往往也会被认为是妊娠相关的生理现象[2]。因此,准确评估甲状腺功能对妊娠期甲状腺疾病的诊治具有十分重要的意义。由于实验室甲状腺功能指标的参考区间来源于正常非妊娠期女性,使用该区间在妊娠期评估孕妇的甲状腺功能欠准确,还有可能造成妊娠期甲状腺疾病的误诊和漏诊。我国2019年发布的《妊娠和产后甲状腺疾病诊治指南(第2版)》[3](以下简称指南)推荐各单位或地区建立妊娠期特异性的血清甲状腺功能指标参考区间。甲状腺过氧化物酶抗体(TPOAb)是自身免疫性甲状腺疾病的特异性抗体,研究表明,在妊娠早期TPOAb阳性与妊娠期甲减、流产和产后甲状腺炎等疾病的发生有密切联系,在自身免疫性甲状腺疾病的诊断、治疗和疗效预测中具有重要价值[4]。本研究不仅建立了惠州地区妊娠早、中、晚期孕妇的甲状腺功能指标参考区间,还调查了在TPOAb异常情况下孕妇甲状腺功能指标的变化情况,进一步探讨了甲状腺功能指标联合自身抗体检测在妊娠期甲状腺疾病筛查中的应用价值。
1 资料与方法
1.1一般资料 选取2017年1月至2018年12月于惠州市第一人民医院产检的450例健康单胎妊娠孕妇作为研究对象,用于建立血清促甲状腺激素(TSH)、游离甲状腺素(FT4)、游离三碘甲状腺原氨酸(FT3)的参考区间。根据美国甲状腺学会推荐的妊娠分期标准,450例孕妇中,妊娠早期150例,年龄(29.09±4.71)岁;妊娠中期150例,年龄(27.85±4.48)岁;妊娠晚期150例,年龄(28.63±5.15)岁。另选取妊娠早、中、晚期健康孕妇各20例用于验证建立的参考区间。随机抽取1 073例妊娠早期孕妇来调查不同年龄段孕妇甲状腺功能指标的变化及不同TPOAb滴度下甲状腺功能指标的变化情况,其中<25岁的有246例,25~<35岁的有689例,≥35岁的有138例。分组依据:以TPOAb水平<34.0 IU/mL为正常滴度,≥124.8 IU/mL(124.8 IU/mL为P97.5对应的TPOAb水平)为高滴度,34.0~<124.8 IU/mL为中滴度,将1 073例孕妇分为高滴度组、中滴度组和正常滴度组,但按上述标准分组后发现正常滴度组样本量很大,为提高检验效能,缩小正常滴度组与高滴度组、中滴度组间的样本量差距,故从936例TPOAb水平<34.0 IU/mL的孕妇中随机抽取88例作为正常滴度组。最终高滴度组纳入53例,中滴度组纳入84例,正常滴度组纳入88例。本研究经医院医学伦理委员会批准,患者自愿参与并签订知情同意书。
1.2纳入及排除标准 根据美国临床生化研究院参考区间建立的相关标准纳入健康孕妇。纳入标准:(1)孕妇样本量至少为120例;(2)TPOAb和抗甲状腺球蛋白抗体阴性者。排除标准:(1)有甲状腺疾病个人史和家族史者;(2)有可见或可触及的甲状腺肿大者;(3)服用影响甲状腺功能的药物(雌激素除外)者。
1.3方法 采用西门子ADVIA Centaur XP全自动化学发光免疫分析仪检测TSH、FT4、FT3和TPOAb水平,试剂均由西门子公司提供;检测过程严格按照试剂盒说明书进行。

2 结 果
2.1离群值的处理 按照美国临床和实验室标准协会(CLSI) C28-A3相关标准,观察450例不同妊娠期孕妇所有数据有无离群值,对所有数据的分布范围进行计算,发现妊娠早期的1份标本中血清FT3检测结果为11.7 pmol/L,将其与邻近点的差值(D)与全距(R)相除,D/R为0.618,>1/3,该值为离群值,剔除此例数据。最后449个数据纳入统计分析,其中妊娠早期149例,妊娠中期150例,妊娠晚期150例。
2.2不同妊娠期FT3、FT4、TSH的参考区间及水平变化 各妊娠期FT3、FT4、TSH的参考区间见表1。TSH水平在妊娠早期最低,随着妊娠进展而逐渐升高;FT4、FT3水平在妊娠早期最高,随着妊娠进展而逐渐降低,见表1。
2.3不同妊娠期FT3、 FT4、 TSH参考区间验证 根据CLSI C28-A3相关标准,将选取的妊娠早、中、晚期健康孕妇各20例用相同的检测系统和操作程序检测其血清FT3、 FT4、 TSH水平。结果显示,检测结果无离群值和极端值,且均在本研究建立的参考区间内。
2.4各年龄段孕妇甲状腺功能指标水平比较 FT4水平随孕妇年龄增高呈降低趋势,年龄<25岁、25~<35岁的孕妇 FT4水平与年龄≥35岁的孕妇比较,差异均有统计学意义(P<0.05)。各年龄段TSH、FT3和TPOAb水平比较,差异均无统计学意义(P>0.05)。见表2。

表2 各年龄段孕妇甲状腺功能指标水平比较
2.5不同TPOAb滴度的妊娠早期孕妇甲状腺功能指标水平比较 在1 073例妊娠早期孕妇中,发现TPOAb阳性137例,TPOAb阳性率为12.77%。高滴度组的TSH水平高于正常滴度组,FT3水平低于正常滴度组,FT4水平低于中滴度组和正常滴度组,差异均有统计学意义(P<0.05);正常滴度组的FT4水平高于中滴度组,差异有统计学意义(P<0.05)。见表3。

表3 不同TPOAb滴度的妊娠早期孕妇甲状腺功能指标水平比较
2.6不同标准诊断妊娠早期TPOAb阳性孕妇甲状腺功能异常发生率 采用本研究建立的参考区间和指南推荐的参考区间分别对137例妊娠早期TPOAb阳性孕妇的甲状腺功能进行判断。结果显示,根据指南推荐的参考区间与本研究建立的参考区间所诊断的亚临床性甲状腺功能减退症(简称亚甲减)发生率分别为3.65%、10.95%,差异有统计学意义(P<0.05);诊断的甲减发生率分别为4.38%和9.49%,差异无统计学意义(P>0.05)。见表4。
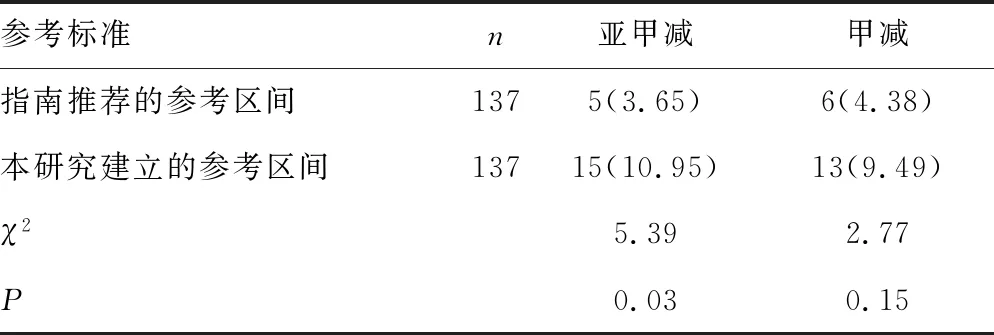
表4 不同标准诊断妊娠早期TPOAb阳性孕妇甲状腺功能异常发生率[n(%)]
3 讨 论
在妊娠期间,甲状腺功能对胎儿生长发育的影响很大,特别是在妊娠早期胎儿完全依赖母体提供甲状腺激素(TH)来维持大脑和神经系统的发育。在妊娠早期的第8~10周,胎盘分泌的人绒毛膜促性腺激素(HCG)达到高峰,由于HCG的α亚单位与TSH结构相似,高水平的HCG对甲状腺产生类似TSH样刺激作用,使血清FT4、FT3等分泌增加,同时负反馈抑制TSH的分泌,使血清TSH水平降低20%~30%[3]。此外,妊娠早期孕妇体内升高的雌激素水平会刺激肝脏分泌唾液酸化和糖基化的甲状腺激素结合球蛋白(TBG),导致外周血TBG水平升高,而TBG水平升高会导致FT4、FT3水平下降[5]。在妊娠中、晚期,孕妇的血容量增高使肾小球滤过率增加,从而增加了碘的清除率,同时,胎儿自身甲状腺功能逐渐完善,可以利用通过胎盘的碘合成自身的TH,造成孕妇处于相对碘缺乏状态,这些均可影响妊娠中、晚期的TH水平[6]。因此,只有建立各地区特异性的妊娠期甲状腺功能指标参考区间,才能更准确地评价孕妇的甲状腺功能状态。本研究初步建立了惠州地区不同妊娠期孕妇TSH、FT4、FT3的参考区间,并对其进行了验证。此外,本研究还发现,TSH水平在妊娠早期最低,随着妊娠进展而逐渐升高;FT4、FT3水平在妊娠早期最高,随着妊娠进展而逐渐降低,这种变化规律与指南及国内外相关研究提出的变化趋势基本一致[2,4-5],但具体水平存在一定差别,可能与不同地区、生活习惯、碘营养状态,以及所用的检测仪器、试剂和样本量有关。
随着孕妇年龄的增加,其身体功能逐渐降低,高龄孕妇更容易出现内分泌紊乱[7]。本研究观察了各年龄段孕妇甲状腺功能指标的变化情况,发现FT4水平随着年龄的增长呈降低趋势,年龄≥35岁的高龄孕妇FT4水平最低。徐海耿等[8]研究发现,年龄>30岁的孕妇妊娠早期FT4水平低于≤30岁的孕妇,提示年龄可能是妊娠期甲减的危险因素之一。因此,重视对高龄孕妇妊娠期,特别是妊娠早期甲状腺功能的筛查,对甲状腺疾病早期诊治有重要意义。
TPOAb是诊断自身免疫性甲状腺疾病的敏感指标。TPOAb可通过细胞介导和抗体依赖的细胞毒作用使TH分泌减少。妊娠期TPOAb阳性预示着孕妇存在潜在的甲状腺功能损害,尤其是妊娠早期TPOAb阳性与复发性流产、妊娠期甲减、亚甲减及产后甲状腺炎等的发生率增加密切相关[9]。本研究发现,妊娠早期孕妇TPOAb阳性率为12.77%,与国内部分研究报道的12.00%和10.77%基本一致[10-11]。此外,血清TPOAb滴度还与多种自身免疫性甲状腺疾病的患病风险密切相关,并对其治疗有指导意义。指南建议所有TSH水平升高的孕妇应检测TPOAb,且是否给予左甲状腺素钠治疗应根据TSH水平升高程度和TPOAb滴度决定。因此,在妊娠期除了需要关注TPOAb阳性孕妇的甲状腺功能外,还应重视TPOAb滴度的变化对甲状腺功能指标的影响。国外有学者报道,在妊娠早期TSH水平与TPOAb滴度呈剂量依赖性正相关,而FT4水平则与TPOAb滴度呈剂量依赖性负相关[12]。国内也有研究报道,在妊娠早期TSH水平与TPOAb滴度呈正相关,但FT4、FT3水平与TPOAb滴度则无明显相关性[13]。本研究发现,TPOAb高滴度组的TSH水平高于正常滴度组,FT3水平低于正常滴度组,FT4水平低于中滴度组和正常滴度组,说明TPOAb高滴度孕妇出现甲减的风险更高。在妊娠早期的甲状腺功能筛查中,仅筛查TSH、FT3、FT4不足以完全反映孕妇的甲状腺功能变化情况,需联合TPOAb检测来帮助评估孕妇是否为甲状腺功能异常。
指南推荐的妊娠期甲状腺功能参考区间具有一般适用性,对指导惠州地区妊娠期甲状腺功能评价,建立妊娠期甲状腺功能参考区间具有非常重要的意义。根据指南推荐的参考区间与本研究建立的参考区间所诊断的亚甲减发生率分别为3.65%、10.95%,差异有统计学意义(P<0.05);诊断的甲减发生率分别为4.38%和9.49%,差异无统计学意义(P>0.05)。这提示采用本研究建立的参考区间来进行诊断时,明显提高了TPOAb阳性孕妇亚甲减的检出率,也表明应用指南推荐的参考区间可能导致部分亚甲减患者被漏诊。由于缺乏妊娠结局的随访数据,目前暂无妊娠结局证据说明这部分漏诊患者的妊娠不良结局风险高于健康孕妇,这也是本研究的不足之处。
综上所述,孕妇妊娠早期TPOAb滴度的高低与其发生妊娠期甲状腺功能异常的风险密切相关;建立惠州地区妊娠期甲状腺功能指标的参考区间可提高亚甲减的检出率,对妊娠期甲状腺功能异常的早期诊治有指导意义。