乳腺癌改良根治术后皮下积液的影响因素及防治策略
李景刚 杜伟坡 张晓雷 王六林 卢鑫怡 王园园
乳腺癌是妇女最常见的恶性肿瘤之一,发生于乳腺上皮或者导管上皮,病因尚不清楚,可能与家族遗传史、生活环境、生殖因素、性激素等有关,近年来发病率在世界范围内呈现明显上升趋势,对女性身体健康造成了巨大的威胁,也被称为都市女性的第一杀手[1]。早期乳腺癌无明显症状,健康普查中可发现有无痛性肿块,而晚期时则出现乳头回缩、腋窝淋巴结肿大、皮肤呈橘皮样变等。临床治疗乳腺癌主要采取精准化及综合性治疗原则,根据患者的身体情况和肿瘤的生物学行为,采用手术、化疗、内分泌治疗、放疗、生物靶向治疗等,目前大多数医院采用的主要术式为乳腺癌改良根治术,这种方法术后最常见的并发症就是皮下积液,导致治疗时间延长,伤口感染机会增多,加重了患者的心理负担和治疗费用[2-3]。因此本研究针对这一现状,选取806例研究对象,分析乳腺癌改良根治术后皮下积液影响因素,以及不同处理方法后皮下积液改善情况,现将相关情况报告如下。
1 资料与方法
1.1 一般资料
回顾性分析本院2004年1月-2020年12月收治的806例乳腺癌改良根治术患者。(1)纳入标准:①病历资料完整;②病理学检验结果准确;③围手术期依从性良好。(2)排除标准:①合并其他恶性肿瘤;②合并上肢水肿、皮瓣坏死等并发症;③依从性差;④精神异常、情绪不稳定等。临床分期:Ⅰ期181例,ⅡA期313例,ⅡB期219例,ⅢA期57例,ⅢB期36例。
1.2 方法
所有患者均行乳腺癌改良根治术,全身麻醉后在距离肿块3 cm处作一梭形切口,使用电刀由内向外剥离肿块,切除乳腺及周围脂肪,在皮瓣侧保留薄层脂肪组织,切除锁骨及腋窝下淋巴结,保留神经、血管,留置硅胶引流管后缝合皮瓣,用绷带及棉垫进行包扎[4]。术后根据患者实际情况进行辅助性治疗,包括放疗和化疗等。术后皮下积液<20 ml患者给予皮下穿刺抽吸,加压包扎;积液在20~100 ml者,严格按照无菌操作给予重新置管引流,隔日穿刺,反复抽吸,加压包扎直至积液完全消失。对于顽固性皮下积液患者需要给予纤维板切除,术后采用负压引流后进行加压包扎[5]。
1.3 观察指标
比较乳腺癌改良根治术后发生皮下积液与未发生皮下积液患者的年龄、肿瘤大小、皮瓣固定、使用生物蛋白胶、加压包扎、术前新辅助治疗、合并糖尿病情况。分析术后发生皮下积液的独立危险因素。
1.4 统计学处理
本研究数据采用SPSS 20.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,多因素分析采用Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 乳腺癌改良根治术后发生皮下积液的单因素分析
术后发生皮下积液118例,皮下积液发生率14.6%。皮下积液患者中,年龄>45岁、无皮瓣固定、未使用生物蛋白胶、术前新辅助治疗及合并糖尿病比率高于无皮下积液患者,差异有统计学意义(P<0.05),见表 1。

表1 乳腺癌改良根治术后发生皮下积液的单因素分析(例)
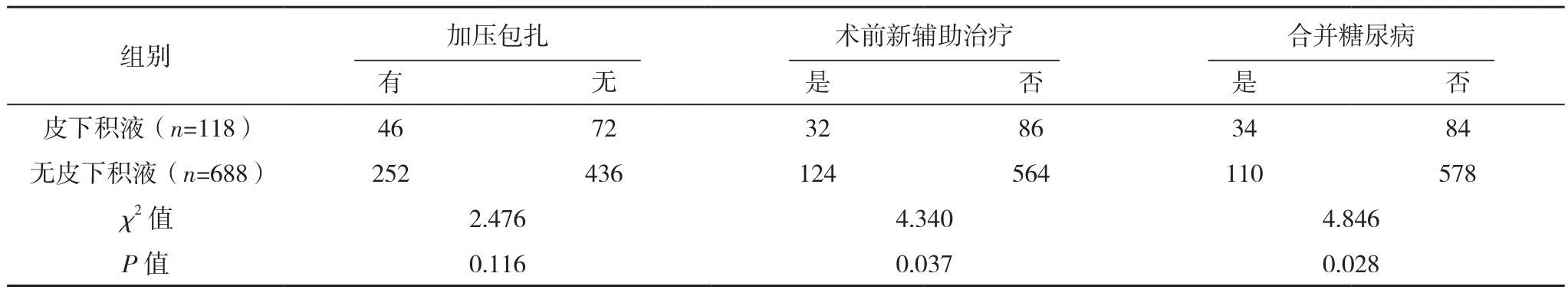
表1 (续)
2.2 乳腺癌改良根治术后发生皮下积液的Logistic多因素分析
多因素分析结果显示,年龄>45岁、无皮瓣固定、术前新辅助治疗及合并糖尿病等是乳腺癌患者术后皮下积液的危险因素,差异有统计学意义(P<0.05),见表 2。

表2 乳腺癌改良根治术后发生皮下积液的Logistic多因素分析
2.3 皮下积液处理情况
87例皮下积液少于20 ml给予皮下穿刺抽吸,加压包扎,全部治愈;29例引流管拔出后皮下积液大于20 ml,给予重新置管引流,加压包扎,积液消失;2例顽固性皮下积液给予纤维板切除,术后负压引流,加压包扎后治愈,迁延病程长达3~6个月。
3 讨论
乳腺癌改良根治术后最常见的并发症就是皮下积液,本研究通过回顾性分析得知本院乳腺癌术后皮下积液发生率为14.6%。临床表现为积液部位肿胀,用手抚触可以明显感觉到有波动感,如果积液范围较大,则表现为大面积的皮瓣漂浮[6-8]。皮下积液发生的原因有很多,(1)大多是由于手术过程中创伤面较大,止血不彻底发生渗血现象,使得皮瓣与腋窝或者胸腔壁侧存在大量积液,手术中使用高频电刀与皮下积液也有一定的关系[9]。(2)乳腺中淋巴引流途径有很多,外乳区淋巴管一般沿着同侧淋巴结走行,内乳区淋巴管多沿着胸廓内静脉走行,乳腺癌改良根治术会破坏淋巴的正常引流途径,使得腋窝、肋弓、内乳区等都成为极易发生皮下积液的部位,而且积液还会导致皮瓣与创面之间间隙加大,无法紧密贴合,造成皮瓣处血液循环不畅、坏死等现象,严重影响患者治疗过程[10]。(3)术后如果胸壁包扎不够均匀,局部存在空隙,或者胸带之间加压力度不合适,都会使得加压效果减弱,皮瓣与胸壁之间无法形成有效粘连。患者引流管放置位置不当或者引流管材质过细、过软,引流管拔除过早时,都会导致引流不充分。(4)另外,患者术后如果过早、大幅度活动肩关节,会使得皮瓣与创面之间产生相对运动,影响血液循环的良好建立。(5)皮瓣张力过大、皮瓣游离层太薄时会导致血管网遭到破坏,影响血液正常供应,造成脂肪血栓、坏死、积液等。术后感染也会导致炎症积液增多。(6)患者存在基础性疾病,例如糖尿病、高血压病、肝功能异常、贫血等都会增加皮下积液发生率。随着引流方法、手术方法的改进,乳腺癌改良根治术后皮下积液的发生率有所降低[11]。但是,皮下积液仍然存在,本研究分析了皮下积液的危险因素并提出防治策略,为治疗皮下积液提供临床依据。
本文结果显示,年龄>45岁、无皮瓣固定、术前新辅助治疗及合并糖尿病等是乳腺癌患者术后皮下积液的危险因素。年龄越大,患者免疫力降低,伤口愈合较慢,血管收缩性也较差,术后发生皮下积液的风险较高[12]。皮瓣固定是通过皮内外双向缝合将皮瓣固定于筋膜表面,减少皮瓣的活动,恢复组织表面平整性,减少张力,避免皮下积液发生,因此术后采用皮瓣固定方法可以降低皮下积液发生率,这种方法对患者创伤较小,也可以促进患者开展早期功能性康复训练[13]。生物蛋白胶中含有丰富的纤维蛋白原,在手术创面喷洒10 s后,即刻形成透明胶膜,保护组织创面不受外部感染,也能够有效防止血液及淋巴液渗出,促进伤口愈合。
合并糖尿病也是发生皮下积液的危险因素,糖尿病患者皮肤感染的概率较大,免疫力低下,不足以抵抗外界病原体的侵袭,因此发生皮下积液的概率较高[14]。对于乳腺癌患者,术后采用皮瓣固定、使用生物蛋白胶、术前减少辅助治疗等都可以降低皮下积液发生率。对于积液<20 ml患者,采用注射器抽吸,但是次数较多容易增加感染风险,使用注射器制成的负压管进行抽吸,可以降低感染率,根据不同患者的实际情况采用不同的处理方法减少皮下积液的发生,加快愈合进程[15]。
皮下积液的产生和影响因素包括很多,针对以上研究内容,要做好综合预防工作。术前应当积极治疗患者基础性疾病,例如纠正贫血、控制血糖、血压,改善肝功能。手术过程中应当合理设计皮瓣,分离范围和力度不要过大,术中尽可能采用电切游离皮瓣,减少电凝,避免破坏真皮内血管网,清扫淋巴结时也要注意采用电刀进行分离,不能用手直接剥离,避免撕裂淋巴管,皮瓣缝合前也要反复冲洗创面腔,充分止血。此外采用合适的引流管进行有效引流也是十分重要的,能够改善术后皮下积液。肥胖、有基础病的患者可以采用环状负压引流方式,当引流液达到一半时负压能够明显降低,维持负压状态,缩小皮瓣和胸腔之间间隙。引流过程中要经常挤压引流管,促进积液和气体排出,保持引流管通畅。在更换负压器过程中要注意无菌操作流程,引流管应当夹紧,防止负压状态消失,产生皮下积液。
综上所述,年龄>45岁、无皮瓣固定、术前新辅助治疗及合并糖尿病等是乳腺癌改良根治术后皮下积液的危险因素,临床应对患者进行全方位干预控制,预防皮下积液发生,提高治疗效果。

