门诊医护人员呼吸道感染风险评估体系的构建
王允琮,王力红,赵 霞,张京利,马文晖,赵会杰,韩 叙
(首都医科大学宣武医院医院感染管理处,北京 100053)
风险评估最初于18世纪由法国管理学家亨利法约尔引入企业经营领域。我国在2005年将风险评估应用于医院感染管理领域,卫生部在医院等级评审工作中加入了对高风险科室医院感染风险评估的要求[1]。世界其他国家也在同一时期出台了相应的门诊医院感染防控指南,用于指导门诊的感染防控工作[2-3]。
现阶段我国医院感染风险评估的研究工作主要聚焦于重症监护病房、血液科、口腔科等部门,以及内镜消毒、管路护理等高风险操作方面[4-5]。门诊医院感染风险评估研究则稍显滞后,主要是由于门诊在感染防控的基础设施、防控资源和监测手段等方面存在不足所致[6]。
门诊医护人员是呼吸道感染的高危人群[7],门诊就诊患者携带的呼吸道感染相关病原体是导致医护人员感染的重要因素之一[6]。与此同时,门诊医护人员又在院内交叉感染中起到了病原体载体作用,对医院感染防控工作有较大影响[8]。因此,研究和评估门诊医护人员呼吸道感染的风险,提出针对性防控建议,对于提升门诊医院感染防控质量具有重要意义。
考虑到门诊医护人员可能发生的感染种类相对复杂,其中呼吸道感染更为常见,且有较高的传播风险。因此,本研究通过专家咨询、层次分析等方法,旨在构建出一套门诊医护人员呼吸道感染的风险评估体系,以便更好识别、分析和防控此类风险,为同类医疗机构的感染防控工作提供参考和借鉴。
1 对象与方法
1.1 调查对象 首先组建课题专家组,成员由门诊临床医生、护士和相关管理人员共计29名组成。其中医生13名,护士5名,医政管理4名,医院感染管理专职人员7名。选择标准为:参评积极度高,具有医院感染管理、护理管理和门诊管理工作经验,临床工作经验丰富。本研究中的风险点筛选、风险点评价、风险点权重咨询等工作均由专家组成员完成。
参评专家权威程度(Ca)由专家对风险点的识别依据(Ci)和专家对风险点的熟悉程度(Cs)决定,即Ca=(Ci+Cs)/2。如Ca≥0.70则认为专家对此次评估内容及问题的权威程度高,结果可信[9]。其中识别依据(Ci)分为理论分析、工作经验、参考文献、直观感觉四个方面,按照影响程度分为大、中、小三等,分别计分0.3、0.2、0.1分。专家熟悉程度(Cs)根据“很不熟悉”~“很熟悉”分别计0.0、0.2、0.5、0.8、1.0分。
1.2 风险点筛选 由专家组内的专职医院感染管理人员采用文献荟萃法、头脑风暴法,结合既往医院门诊科室医院感染相关风险因素和日常医院感染监督检查实践经验构建风险因素池,共汇总获得33项风险因素。经过专家组全体成员的研讨,最终筛选出风险类别4类,风险点18项,初步构建出门诊医护人员呼吸道感染风险评估体系结构[10]。
1.3 风险点分类评价 本研究以问卷形式请专家组从风险点发生可能性(P)和后果严重性(C)两个维度,按1~5分对风险点进行评分[11]。借鉴风险矩阵法,使用风险散点图对风险点进行分类和评价。以风险点发生可能性为横坐标,以风险点后果严重性为纵坐标,以散点颜色深浅对应风险点发生可能性,以散点大小对应风险点后果严重性。最后以P和C的均值分别作平行于横纵坐标的两轴,将散点图划分为四个象限,对象限内的风险点结合P和C的等级差异分别进行评价。
1.4 风险点权重确定 风险点权重由专家权重意见值和专家权威系数加权相加获得。问卷权重通过层次分析法获得。由专家组中的门诊组长、护士长、医院感染专职人员、门诊部和护理部管理人员共19人参与权重咨询问卷,对风险类别和风险点的重要性进行两两比较。使用层次分析软件yaahp对所有咨询问卷计算风险点的专家权重意见值。
专家权威系数不同于前文1.1所述的专家Ca,其作用是为每位参评专家赋予不同的话语权,以便更科学地汇总所有风险类别和风险点的专家权重意见值。对所有参与咨询的专家进行分类,以专家群内人数和专家问卷质量(CR系数)的乘积作为专家权威系数。最后将每位专家的专家权威系数与相应的专家权重意见值加权求和,得到各风险点的最终权重[12]。
1.5 信度和效度评价 本研究采用克朗巴赫α系数(Cronbach’s α)进行体系内部问卷条目的信度评价。当Cronbach’s α系数在0.8~0.9之间时可认为内部一致性较好[13]。本研究在风险点筛选阶段由专家组成员按照不相关、弱相关、较强相关、非常相关四个等级,在每次筛选后对风险点与相应医院感染专业内容维度进行相关性等级评价选择,之后分别计算风险点的条目内容效度指数(item-level CVI, I-CVI)和量表水平内容效度指数(scale-level CVI, S-CVI)。
2 结果
2.1 专家基本情况 共29名专家参与专家咨询工作,其中男性2名(6.9%),女性27名(93.1%);年龄分布为:30~40岁11名(37.9%),41~50岁12名(41.4%),51岁及以上6名(20.7%);学历分布为:本科及以下7名(24.1%),硕士15名(51.7%),博士7名(24.1%);职称分布为:初级4名(13.8%),中级9名(31.0%),高级16名(55.2%);工作年限分布为:10年及以下9名(31.0%),11~20年9名(31.0%),21~30年9名(31.0%),31年及以上2名(6.9%);工作领域包括:临床医生13名(44.8%),临床护士5名(17.2%),行政管理4名(13.8%),医院感染管理专职人员7名(24.1%)。
2.2 专家咨询评价 最终共29位专家接受咨询并提交问卷,其中风险点评价问卷共发出24份,收回23份。风险点权重咨询发出问卷19份,收回19份。19位专家同时接受了指标评价和指标权重咨询。问卷发放与收回结果显示专家参与度高,积极性好。专家Ci均值为0.93,专家Cs均值为0.91。专家Ca为0.92,高于0.7的一般性要求,具有较高的权威性[14]。
2.3 风险评估体系 构建的门诊医护人员呼吸道感染风险评估体系共分为四项风险类别,共包含18项风险点,其中诊疗过程包含7项风险点,环境和布局包含5项风险点,人员防护包含5项风险点,应急处置包含1项风险点。所有风险点的重要性得分均值大于3.50,且变异系数小于0.25[15]。见表1。

表1 门诊医护人员呼吸道感染风险评估表
2.4 风险点分类评价 风险点P和C的均值分别为2.5、3.0,以此将风险散点分为四类,见图1。
右上角象限为“常发高危型风险点”,P和C均较高,此类风险点对门诊医护人员产生的呼吸道感染风险最大,对防控工作有关键性意义。包括:e.诊疗过程中包含呼吸道近距离(或喷溅)操作;g.手卫生依从性低;p.患者佩戴口罩依从性低和q.医护人员本年度流感免疫接种率低。
左上象限为“偶发高危型风险点”,P较低,而C较高,此类风险点在日常诊疗工作中可能不会经常性发生,但一旦发生将会对门诊医护人员产生较高的呼吸道感染风险,包括:b.患者病情危重,呼吸道感染识别困难;f.预检分诊规范性不足;h.诊室空气流通不符合相关要求;i.日常环境卫生清洁消毒规范度不高;l.日常环境卫生清洁消毒效果不合格;o.接诊医生正确佩戴口罩率低;r.呼吸道传染病应急处置能力不足。
右下象限为“常发低危型风险点”,P较高而C较低,此类风险点在实践中可能具有较高的发生概率,但其出现后对呼吸道感染的风险相对小,包括:a.就诊患者密度过高;c.平均接诊时间过长;d.接诊患者涉及呼吸道病变;j.患者候诊区面积不足。
左下象限为“偶发低危型风险点”,P和C均较低,此类风险点往往对医护人员的呼吸道感染风险贡献十分有限,包括:k.不符合“一医一患一诊室”要求;m.医护人员感染防控知识培训参与率低;n.医护人员感染防控知识考核合格率低。
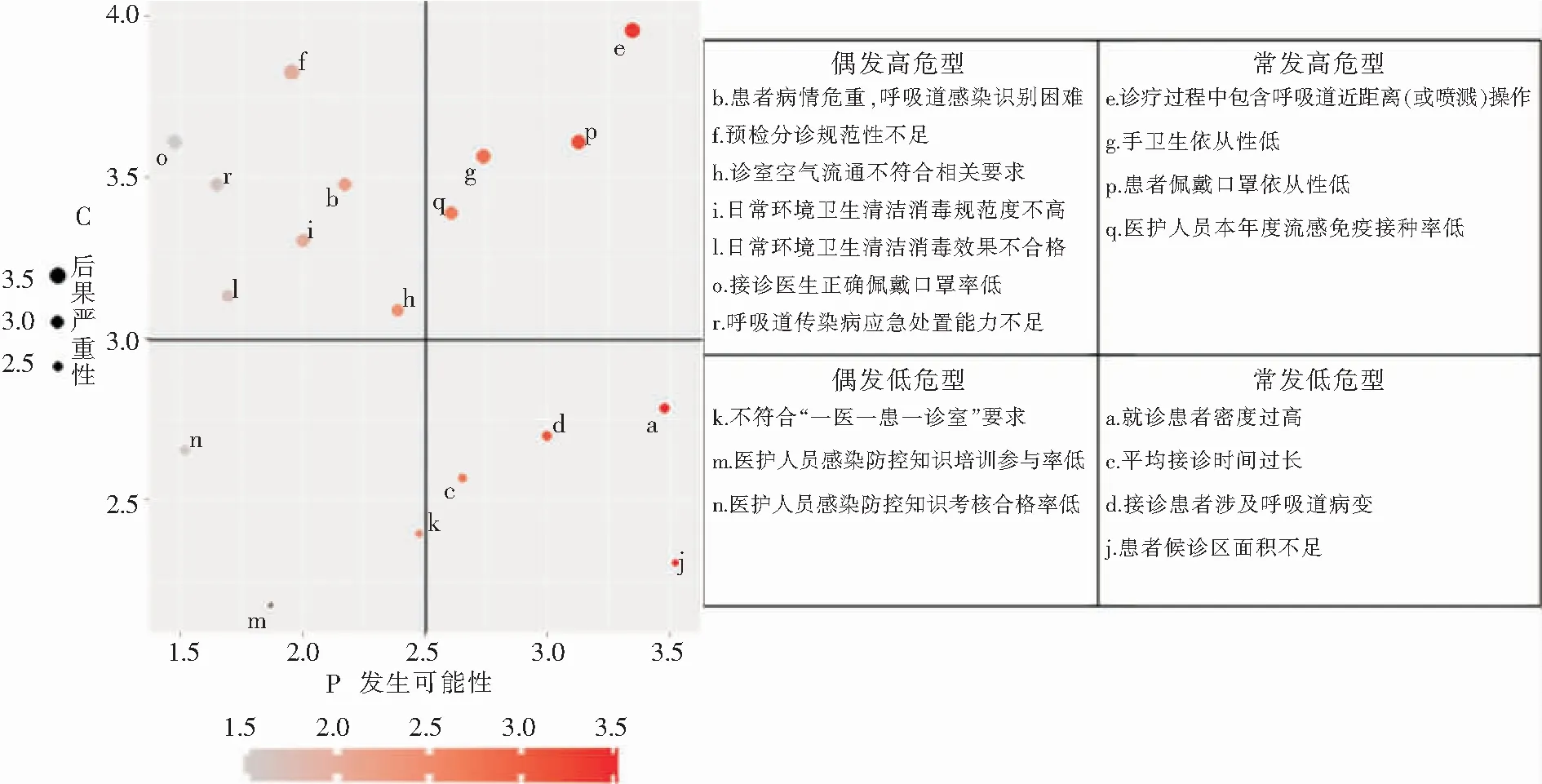
图1 门诊医护人员呼吸道感染风险散点图
2.5 风险点权重的确定 风险权重咨询问卷共计收回19份。每个风险类别和风险点均计算获得19个专家权重意见值。
专家权威系数经计算共分为四档:工龄≤10年的临床专家(2名)、工龄>10年的临床专家(6名)、工龄≤10年的医院管理专家(4名)、工龄>10年的医院管理专家(7名),其专家权威系数分别为0.0190、0.0571、0.0381 和0.0667。经加权求和,最终的风险点权重见表1。
风险权重排名前三位的分别为:诊疗过程中包含呼吸道近距离(或喷溅)操作(0.1241)、接诊医生正确佩戴口罩率低(0.1207)和呼吸道传染病应急处置能力不足(0.1137)。
2.6 信度和效度评价 专家咨询问卷的信度检验结果显示,风险点P的内部一致性信度Cronbach’s α系数为0.918,风险点C的内部一致性信度Cronbach’s α系数为0.881。18项风险点的总S-CVI为0.922,I-CVI范围在0.8~1.0。达到了问卷信度和内容效度的一般性要求[13]。
3 讨论
现阶段门诊感染防控工作已受到医疗机构的广泛重视,一项覆盖我国五个省份,涉及各级各类医疗机构的多中心研究[6]显示,大多数医疗机构在门诊医院感染的专业团队建设、制度规范监理和消毒防护用品配备方面已经得到了有效提升。但由于门诊患者流动性大,门诊开放程度大,感染的追溯和管理难度大等问题,门诊医院感染的风险评估工作存在风险点识别困难大、管理重点不突出等问题。因此,本研究希望通过利用相对成熟的研究方法和专家的实践经验尽可能构建出一套能够适应门诊特点的风险评估体系。
风险点的筛选主要方法包括头脑风暴法和文献荟萃法,研究过程中查阅了大量文献用于构建风险因素指标池,最终从33项风险因素整合优化至18项风险点。在此过程中,部分相关文献中提及的风险点和常见的医院感染风险点未被纳入。如一部分文献认为医护人员的通勤交通工具、家庭子女数和家庭内呼吸道感染患者数等因素也是相关风险点[7,16]。本研究主要关注医疗机构内的感染风险点,对上述内容未作讨论。另一方面,门诊科室间的会诊、医疗废物处置的规范性等内容最初被纳入了风险因素指标池,但在筛选过程中,专家组认为在门诊环境下,医疗废物的处置对于医护人员呼吸道感染风险的相关性较低,门诊会诊的风险则多呈偶发性,且只要遵循区域性防护原则即可有效防控,不具备代表性,最终被排除。
风险权重确定的影响因素主要受风险点后果严重性的影响,并主要来源于专家的主观认识和文献报道。研究结果显示,权重排在前三位的依次是诊疗过程中包含呼吸道近距离(或喷溅)操作、接诊医生正确佩戴口罩率低和呼吸道传染病应急处置能力不足,此结果符合相关文献的研究结论和专家共识[17-19],可以认为其正确反映了影响医护人员呼吸道感染的主要风险点。从筛选出的18项风险点的内容和门诊实际情况来看,可以归纳出影响风险发生可能性的三点因素,即诊疗因素、制度因素和意识因素。
诊疗因素是指风险点发生可能性由门诊科室诊疗特点和硬件设施决定,具有科室间特异性且风险等级保持相对稳定,如“诊疗过程中包含呼吸道近距离(或喷溅)操作”、“患者病情危重,呼吸道感染识别困难”和“患者候诊区面积不足”等。此风险点及其权重决定了急诊科、口腔科等科室处于相对较高的风险等级。制度因素是指风险点发生可能性由诊疗制度决定,如“平均接诊时间过长”和“不符合‘一医一患一诊室’要求”等。这类风险点发生可能性会随着诊疗流程的不断优化而出现整体性改善。意识因素是指风险发生可能性主要由医护人员的防控意识和行为习惯决定,如“预检分诊规范性不足”、“手卫生依从性低”和“接诊医生正确佩戴口罩率低”等。这类风险点的发生主要受感染防控工作质量的影响,能够客观地反映门诊科室的感染防控能力和医护人员的防控意识,对于针对性改进和持续的质量提升具有指导性意义。
风险点的管理可以分类进行。“常发高危型风险点”是门诊医护人员呼吸道感染防控的核心要点,甚至是决定性环节,对于该类型风险点需要重点关注,可以通过培训考核、技能竞赛、实地演练等方式,不断强化医护人员的防控意识,同时开展针对性、高频次的监督检查,严防此类风险点的发生。对于“偶发高危风险点”,应以常态化痕迹记录、制定标准操作流程等手段将风险点的防控制度化、规范化,同时避免一旦出现风险时,缺少高效全面的应对措施。对于“常发低危风险点”,建议以优化诊疗流程、优化环境布局、补足制度短板等措施为主。但这类措施往往牵涉的部门多,相关管理环节复杂,需要医疗机构顶层性统筹推进。对于“偶发低危风险点”,建议只在日常巡查和监管中关注即可,以利于优化医院感染管理重点的布局,合理化管理人员的配置。
本研究存在不足:一是由于研究开展阶段正处于新冠肺炎疫情防控期间,一些风险点可能并未完全暴露出来,专家的咨询意见也可能受到了疫情防控要求的倾向性影响,可能存在偏向性。二是风险点的评价和权重赋值工作是建立在风险点相互独立的基础上的,没有考虑和评估多风险点叠加时产生的交互作用,以上问题将是未来研究的方向之一。三是风险评估体系的构建虽然已经完成,但是在开展风险评估实践时,还需要设计相应的风险量化评分规则,以便于对门诊科室呼吸道感染风险进行量化评分。研究者也正在制定一套量化评分规则,希望在完成后能够有效地应用于实际评估中。

