不同年龄段儿童传染性单核细胞增多症合并支原体感染的临床特点
程 珊,周 凯,单鸣凤
(南京医科大学附属儿童医院感染科,江苏 南京 210019)
EB病毒(EBV)感染在人群中非常普遍,90%以上的成人血清EBV抗体阳性。EBV主要通过唾液传播,也可经输血途径传播。儿童传染性单核细胞增多症(IM)是由EBV感染所致的常见传染性疾病,其典型临床“三联征”为发热、咽扁桃体炎和颈部淋巴结肿大,可合并肝脾大、外周血异型淋巴细胞增高[1-2]。IM发病从0~2岁开始,至青少年期可能成为普遍现象[3]。IM是一种良性自限性疾病,多数预后良好,国内报道儿童IM发病的高峰年龄为4~6岁[4],西班牙对0~15岁IM儿童研究发现,EBV感染中位年龄为7岁[5],Devkota等[6]报道0~4岁为IM发病高峰年龄,且发病率逐年升高。支原体(MP)感染是儿童内科常见病,具有较高的发病率,临床上可出现发热、咳嗽、肺炎,以及皮疹、无菌性脑膜炎等肺外表现,发病高峰年龄为2~9岁[7]。年龄较小的儿童对病原体感染抵抗力较弱,容易出现两种病原体合并感染。既往文献[4,8]报道,不同年龄段IM患儿临床特征不同,但关于不同年龄段IM合并MP感染发病特点的文献较少。对2016—2018年南京医科大学附属儿童医院感染科收治的IM患儿病例资料进行分析,旨在探讨不同年龄段IM合并MP感染的临床特点,以提高临床医生对该病的认识,为其临床诊断和治疗提供参考依据。
1 对象与方法
1.1 研究对象 选取2016年1月1日—2018年12月31日入住南京医科大学附属儿童医院感染科的IM患儿,按照患儿是否合并MP感染分为单纯IM组(IM组)和IM合并MP感染组(IM+MP组),IM及MP感染的诊断标准参照诸福棠实用儿科学第8版[9]。按感染患儿年龄分为婴儿期(<1岁)、幼儿期(1~3岁)、学龄前期(4~6岁)、学龄期(7~13岁)。该项研究已通过医院医学伦理委员会审查,患儿家长均知情同意。
1.2 纳入与排除标准 纳入标准:(1)临床表现和体征,发热、咽扁桃体炎、颈部淋巴结大、肝大、脾大,符合其中任何3项;(2)外周血血浆EBV-DNA阳性(≥5.0×102copies/mL);(3)血清MP-IgM测试均值(COI值)≥1.1。排除标准:(1)血清MP-IgM COI值<1.1;(2)证实为弓形虫、巨细胞病毒、疱疹病毒、风疹等急性期感染;(3)合并各型病毒性肝炎、胆道结石等引起转氨酶升高的病例;(4)患先天性心脏病、免疫性疾病、营养不良及长期服用免疫抑制剂疾病者。
1.3 实验室检查 所有患儿入院当天检测MP-IgM、EB-DNA、血常规+异常淋巴细胞、生化组套及细胞免疫功能。采用荧光定量PCR检测血浆EBV-DNA(试剂盒由中山大学达安基因股份有限公司提供),血浆EBV-DNA≥5×102copies/mL为阳性;采用化学发光法进行MP-IgM COI值检测(试剂盒由深圳市亚辉龙生物科技股份有限公司提供),以血清MP-IgM COI值≥1.1作为现症MP感染标准[10];BC-5310全自动五分类血液细胞分析仪(深圳迈瑞生物医疗电子股份有限公司)进行血常规检测,并行异常淋巴细胞计数分析;血生化全套检测采用日立7600全自动生化分析仪(试剂由日本和光提供);并采用FAcscalibur流式细胞仪(美国BD公司,BD FACSCalibur)检测T淋巴细胞亚群。操作严格按照试剂说明书进行,结果判定按照试剂说明书规定。
1.4 观察指标 (1)临床症状及体征:观察各组患儿的最高体温、热程、眼睑浮肿、咽部分泌物、淋巴结肿大、肝脾大及皮疹等情况。(2)实验室指标:观察各组患儿的血白细胞(WBC)、淋巴细胞计数(LN)、异型淋巴细胞比率(异淋%)、血清丙氨酸氨基转移酶(ALT)、天门氨酸氨基转移酶(AST)、肌酸激酶同工酶(CK-MB)、CD4+/CD8+及血浆EB-DNA定量。
1.5 并发其他系统症状的定义 呼吸系统:急性上呼吸道感染(仅有咳嗽,胸部X线片及肺部体征未见异常)、支气管炎(明确咳嗽症状,且胸部X线片示支气管炎或肺部可及痰鸣音)、支气管肺炎(明确咳嗽症状,且胸部X线片显示支气管肺炎或肺部可闻及固定细湿啰音);消化系统:ALT>40 U/L;循环系统:CK-MB>24 U/L或心电图提示心肌受损;血液系统:中性粒细胞减少(1岁以下<1.0×109/L,大于1岁<1.5×109/L),血小板下降(<100×109/L),血红蛋白下降(1岁以下<100 g/L,大于1岁<110 g/L,需除外缺铁、地中海贫血等其他原因所致贫血)。

2 结果
2.1 一般资料 750例IM患儿,男性440例(58.7%),女性310例(41.3%),男女比例1.4∶1;发病年龄6个月~13.1岁,平均(4.29±2.57)岁;婴儿期38例(5.1%),幼儿期336例(44.8%),学龄前期258例(34.4%),学龄期118例(15.7%)。IM+MP组患儿340例(45.3%),其中男性176例(51.8%),女性164例(48.2%),男女比例1.1∶1;发病年龄6个月~13.1岁,平均(4.5±2.5)岁;婴儿期12例(3.5%),幼儿期140例(41.2%),学龄前期136例(40.0%),学龄期52例(15.3%)。IM患儿中,学龄前期IM+MP患儿占比最高(52.7%,136/258),婴儿期占比最低(31.6%.12/38)。
2.2 不同年龄段患儿各季节发病情况 婴儿期IM+MP组患儿在春、夏季所占比率较高(各为41.7%),在秋、冬季所占比率较低(各为8.3%);幼儿期IM+MP组患儿在秋季所占比率较高(34.3%),在春季所占比率较低(11.4%);学龄前期IM+MP组患儿在冬季所占比率最低(19.1%),其他季节差异不大;学龄期IM+MP组患儿在秋季所占比率较高(42.3%),在春季所占比率最低(11.6%)。与单纯IM组相比,IM+MP组幼儿期患儿在秋季所占比率最高(34.3%),在春季所占比率最低(11.4%);学龄期患儿在秋季所占比率最高(42.3%)。见表1。
2.3 不同年龄段患儿合并其他系统并发症情况 婴儿期IM+MP组患儿并发血液系统疾病的发生率(66.7%)高于IM组患儿(15.4%),幼儿期IM+MP组患儿并发呼吸系统疾病的发生率(57.1%)高于IM组患儿(35.7%),学龄前期IM+MP组患儿并发循环系统疾病的发生率(26.5%)高于IM组患儿(8.2%),两组比较差异均有统计学意义(χ2值分别为4.68、5.69、10.37,P值分别为0.031、0.017、0.001)。学龄期IM+MP组、IM组患儿呼吸系统并发症发生率分别为34.6%和18.2%,两组比较差异无统计学差异(χ2=2.44,P=0.119)。见表2。
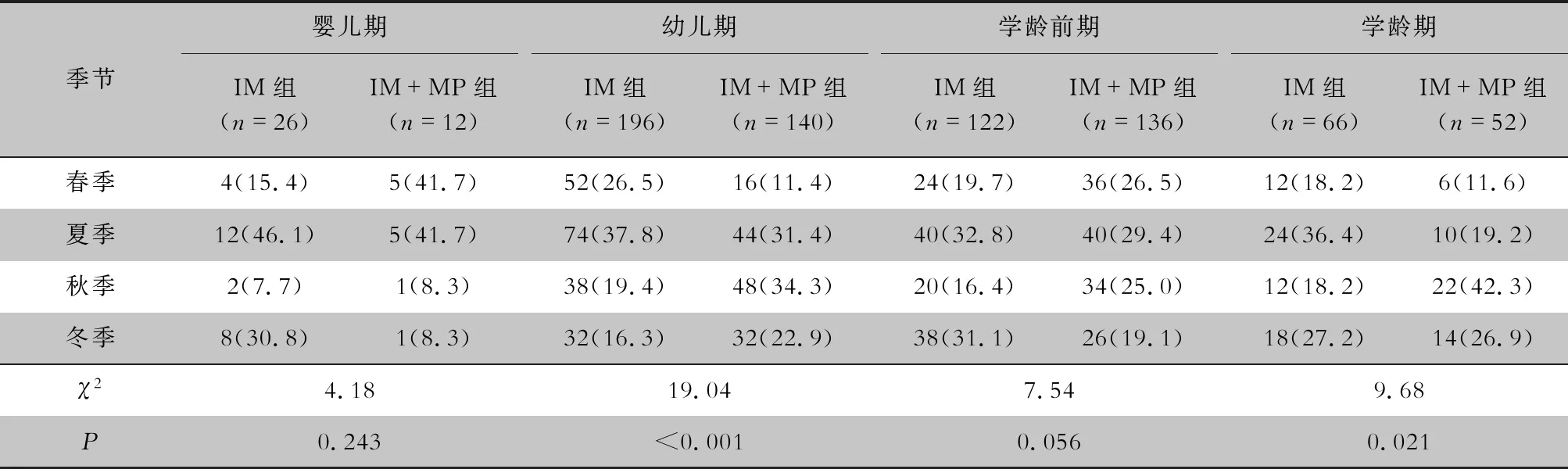
表1 不同年龄段两组患儿发病季节分布[例(%)]

表2 不同年龄段两组患儿合并其他系统并发症情况[例(%)]
2.4 不同年龄段患儿的临床特点 婴儿期IM+MP组患儿眼睑浮肿发生率高于IM组(χ2= 4.43,P=0.035);幼儿期IM+MP组患儿咽部分泌物及肝大发生率均高于IM组(χ2值分别为4.78、3.96,P值分别为0.029、0.047);学龄前期IM+MP组患儿高热及眼睑浮肿发生率均高于IM组(χ2值分别为5.46、4.26,P值分别为 0.019、0.039);学龄期IM+MP组患儿高热及脾大发生率均高于IM组(χ2值分别为6.33、4.04,P值分别为 0.012、0.045),且热程明显延长(t=-2.22,P=0.031)。见表3。
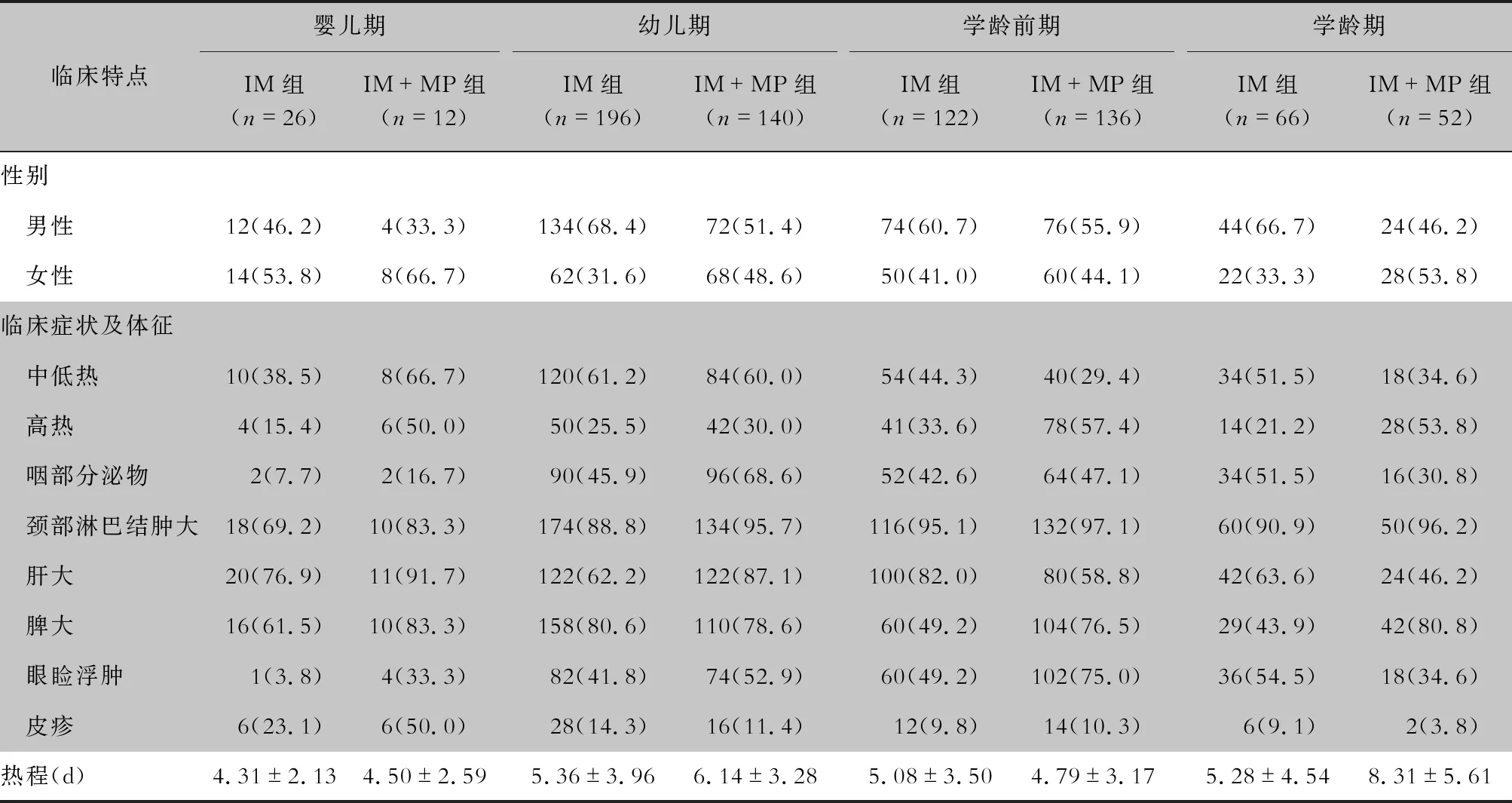
表3 不同年龄段患儿的临床特点[例(%)]
2.5 不同年龄段患儿实验室特点 与单纯IM组相比,不同年龄段IM+MP组患儿血WBC、ALT、CK-MB差异有统计学意义(均P<0.05)。婴儿期IM+MP组患儿ALT高于单纯IM组(t=-0.39,P=0.017);幼儿期IM+MP组患儿血WBC高于单纯IM组(t=-1.69,P=0.045);学龄前期IM+MP组患儿血CK-MB高于单纯IM组(t=-1.73,P=0.037);学龄期IM+MP组患儿血WBC、ALT、血浆EB-DNA高于单纯IM组(t值分别为-1.40、-1.41、-2.15,P值分别为0.036、0.023、0.042)。细胞免疫分析结果示两组患儿CD4+/CD8+随年龄增长而逐渐降低,且与单纯IM组相比,IM+MP组患儿在学龄前期及学龄期降低更明显(χ2值分别为1.55、0.79,P值分别为0.012、0.042)。各年龄段在LN、异淋%、AST等方面比较,差异均无统计学意义(均P>0.05),见表4。
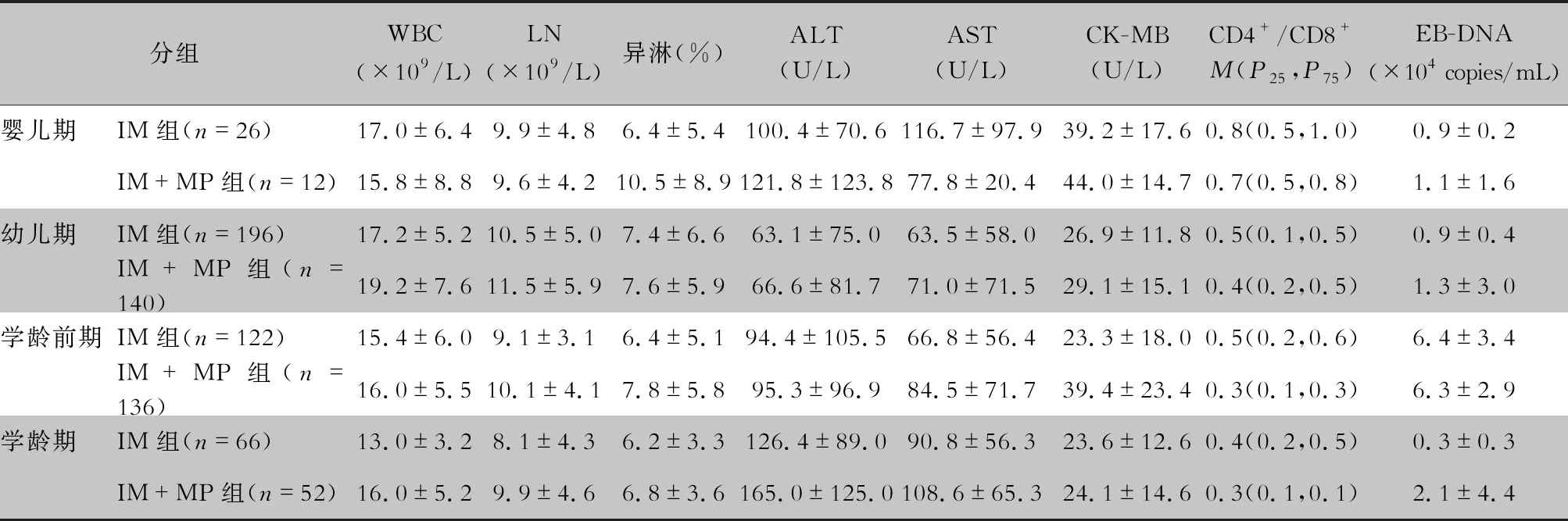
表4 不同年龄段患儿的实验室特点
3 讨论
IM是一种单核-巨噬系统急性感染性疾病,人类普遍易感,可累及人体多个器官如肝、脾、肾,并可引起呼吸系统、免疫系统及血液系统等并发症。儿童IM易合并多种病原体感染,其中MP最常见[11-12]。本研究中IM合并MP感染患儿占总IM的45.3%,主要高发年龄为幼儿期及学龄前期,与国内外的相关报道[4,6,13]一致。在春季IM幼儿不易合并MP感染,学龄期和幼儿期患儿在秋季易合并MP感染,与儿科学(第八版)[14]描述一致,可能与秋季MP相关呼吸道疾病较多有关。
国内外文献[15-18]均报道IM可并发多器官损伤,以肝功能损伤最多见,也可引起气道狭窄、心肌损伤、间质性肾炎、脾破裂、淋巴瘤及类风湿性关节炎等多器官损伤。MP感染是儿童期常见疾病,主要引起咳嗽、支气管肺炎等呼吸系统疾病,也可造成神经系统、心血管系统、消化系统、泌尿系统及血液系统等肺外并发症[19]。本研究结果显示,IM合并MP的患儿中<1岁的患儿易出现血液系统并发症,1~3岁易引起呼吸系统并发症,4~6岁则易出现以心肌损伤为主的循环系统并发症。各个年龄段IM合并MP患儿均可出现血液系统的并发症,与单纯IM患儿比较,仅<1岁的患儿差异有统计学意义,与文献[20]报道的结果一致,可能与婴儿的骨髓增殖旺盛反而更容易受到抑制有关。合并呼吸系统症状以1~3岁患儿最多见,与李新等[21]研究结果一致。陈天明等[22]对3岁以下EB病毒感染患儿的临床特征分析发现,年龄<1岁的患儿更易出现心肌损伤(28.9%),另一研究[23]结果显示心肌损伤在MP感染患儿中的发生率可高达35%。本研究中循环系统的并发症主要表现为心肌损伤,合并MP组中<1岁的患儿心肌损伤发生率最高,达到58.3%,显示出年龄越小损伤越明显,但与单纯IM患儿组相比较,<1岁组患儿差异无统计学意义,4~6岁组患儿差异有统计学意义。<1岁组患儿中,可能与EB病毒本身对心肌的损伤明显,MP感染造成损伤的叠加作用有限,也可能与婴儿组的样本量太小有关;4~6岁组患儿中,考虑可能EB病毒对心肌的作用不明显,而MP可能更易在这个年龄段的患儿中产生免疫炎性损伤而造成心肌损伤。
研究[24]表明,EBV感染最主要的临床表现为发热、颈淋巴结肿大、扁桃体炎及疲劳,各年龄段患儿都易引起发热(80.6%~84.6%),本研究结果与此一致,1~3岁幼儿易引起低热(60.0%),4~6岁及7~13岁患儿易引起高热(57.4%、53.8%),且学龄期患儿热程最长。González等[25]对283名EBV感染患儿的研究表明,55.2%的患儿出现咽部分泌物,而本研究中1~3岁患儿更易出现咽部分泌物(68.6%),1岁以下患儿组比例最低,可能与婴儿扁桃体尚未完全发育有关。梁颖等[26]研究表明,儿童IM眼睑浮肿的发生率为15.8%,但本研究高达33.3%~75.0%,可能与样本量不一致有关。本研究中4~6岁及<1岁患儿眼睑浮肿的发生率与单纯IM相比差异均具有统计学意义,但4~6岁年龄组患儿的眼睑浮肿比例显著高于婴幼儿组,可能与婴幼儿淋巴系统发育不完全有关。在本研究中婴儿组皮疹的发生率为50%,显著高于其他组,虽然无统计学意义,但本研究样本量较小,故仍需注意皮疹的发生可能与年龄有一定相关性,期待大样本的研究。
本研究中各年龄段IM合并MP患儿的WBC总数均升高,且1~3岁幼儿期升高最显著,与文献报道基本一致[4]。本研究中,各年龄段患儿多数均表现出肝大,与既往研究相符[26-27],其中婴儿期肝大比率最高,达91.7%,但与单纯IM组患儿相比,差异无统计学意义,而ALT水平的差异具有统计学意义,提示MP对肝损伤可能主要在肝细胞的破坏而致肝酶的升高,并不能加重肝形态的改变。同时学龄期儿童的ALT水平在两组间的差异具有统计学意义,且ALT水平高于<1岁的患儿,可能与免疫系统的发育程度不同有关。研究发现,EBV引起免疫损伤的机制是首先攻击B淋巴细胞,进一步引起T淋巴细胞尤其是CD8+T淋巴细胞亚群的过度激活[28],本研究结果与此一致,较大年龄组(4~6岁、7~13岁)患儿的CD8+T淋巴细胞水平高于较小年龄组的患儿,进而导致CD4+/CD8+随年龄增长而逐渐降低,可能与婴幼儿免疫功能发育不完全有关。MP感染急性期CD8+T淋巴细胞明显高于恢复期[29],因此EBV合并MP感染后可能对大年龄段的患儿造成更严重的免疫损伤。血浆EBV-DNA是一个反映活动期感染的指标,在临床工作中,检测血浆EBV-DNA不能用于IM严重程度评估[30]。本研究中血浆EB-DNA在学龄期组中显示出了统计学差异,但其水平以学龄前期组最高,结合其临床表现,并不能反映该年龄段患儿的病情严重程度,更加证实了上述观点。
综上所述,IM患儿易合并MP感染,幼儿春季发病率低,幼儿及学龄期儿童秋季高发;婴儿易出现眼睑浮肿、肝功能及血液系统损伤,幼儿易引起咽部分泌物、肝大、血WBC升高及呼吸系统损伤,学龄前期儿童易引起高热、眼睑浮肿及循环系统损伤,学龄期儿童易引起持续高热、脾大、ALT明显升高且血浆EB-DNA载量更高,学龄前期及学龄期儿童免疫损伤更明显。提示在临床工作中应根据不同年龄段的发病特点,做到早期诊断、合理治疗。

