2型糖尿病合并视网膜病变患者血清维生素D水平变化及意义
徐清田,周群燕,朱晓巍,徐湘
1.南京医科大学附属无锡人民医院临床营养科,江苏无锡214023;2.南京医科大学附属无锡人民医院内分泌科,江苏无锡214023
糖尿病视网膜病变(DR)是糖尿病最常见且最严重的眼部微血管并发症,已成为糖尿病者致盲的主要原因,严重影响患者生活质量,加强DR的防治工作意义重大,但目前DR的发病机制尚不明确,大量研究[1]认为DR主要是长期严重的高血糖导致的代谢障碍、微循环异常及自身免疫紊乱。维生素D是一种脂溶性维生素,近来发现除参与钙磷代谢外,还参与糖脂代谢、炎症反应、免疫等病理生理过程[2]。研究发现维生素D与DR发病相关[3],且维生素D基因是与DR密切相关的基因[4],维生素D可抑制参与DR形成的多种细胞因子表达[5],维生素D可能通过调节胰岛功能及减少炎症因子分泌而降低糖尿病微血管病变[6]。该文通过对2012年1月—2019年1月于该院内分泌科就诊的219例T2DM者的血清25(OH)D3水平与DR、炎症因子CRP、糖脂代谢等相关指标的分析进一步探讨其发病机制,为DR的早期防治提供依据,现报道如下。
1 资料与方法
1.1 一般资料
选择于该院内分泌科住院的2型糖尿病患者219例作为研究对象,均符合1999年WHO糖尿病诊断标准,并排除有可明确引起25(OH)D3缺乏的疾病或服用相关药物;糖尿病急性并发症,自身免疫性疾病,急、慢性感染、恶性肿瘤、严重的肝肾、心脑血管疾病,严重周围血管病变,严重的应激状态、合并甲状腺等内分泌代谢疾病等。按1984年我国眼底病学术会议制定的分期标准,根据详细的眼底检查(CanonCR6—45NM),将患者分为3组:2型糖尿病不伴视网膜病变组(NDR)73例,男性37例,女性36例;平均年龄(65.97±8.57)岁。2型糖尿病伴视网膜病变(非增殖期)组(BDR)69例,男性29例,女性40例;平均年龄(64.36±10.27)岁;糖尿病伴视网膜病变(增殖期)组(PDR)77例,男37例,女性40例;平均年龄(63.72±9.52)岁。研究对象均给予口服降糖药物或胰岛素治疗。
该研究开始前已获得无锡市人民医院伦理委员会审查批准,所有研究对象均签署知情同意书。
1.2 方法
测量所有受试者的体重、身高,计算体重指数(BMI)=体重/身高2(kg/m2),所有研究对象空腹12 h后采晨起静脉血20 mL,6 mL血3 000 r/min离心10 min后分离血清,-70℃保存,用于测定25(OH)D3(采用全自动免疫化学发光分析仪,试剂盒购自德国罗氏诊断有限公司)。其余血用于检测空腹血糖(FPG)、糖化血红蛋白(HbA1c)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、总胆固醇(TC)、甘油三酯(TG)、空腹C肽和C-反应蛋白(CRP)。
维生素D营养状态的判定标准:25(OH)D3<20 ng/mL为维生素D缺乏,25(OH)D3≥20 ng/mL为非维生素D缺乏[7]。
1.3 统计方法
采用SPSS 17.0统计学软件进行数据分析,正态分布的计量资料以(±s)表示,非正态分布资料采用完全随机秩转换方差分析,3组间样本均数比较采用多样本的SNK和LSD方差分析,两组比较采用独立样本t检验。25(OH)D3与临床其他指标分别进行Pearson相关分析、多元线性回归分析。
2 结果
2.1 一般临床指标及空腹血清25(OH)D3水平的比较
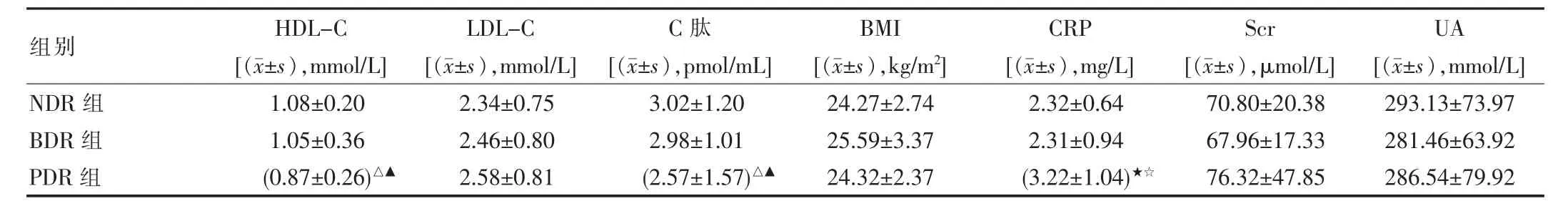
219例T2DM患者按照眼底检查结果分为T2DM不伴DR(NDR)组73例、T2DM伴非增殖期DR(BDR)组69例、和T2DM伴增殖期DR(PDR)组77例。3组患者性别、年龄、BMI、UA、Scr、SBP、DBP、LDL-C、TG、TC比较,差异无统计学意义(P>0.05)。3组间空腹血糖、糖化血红蛋白、病程及CRP水平比较:PDR组明显偏高,差异有统计学意义(P<0.05),而NDR及BDR组间比较,差异无统计学意义(P>0.05)。而PDR组血清空腹C肽、HDL水平较NDR及BDR组明显偏低,差异有统计学意义(P<0.05),而NDR及BDR组间比较,差异无统计学意义(P>0.05)。2型糖尿病患者各组的血清25(OH)D3水平比较,呈现NDR>BDR>PDR,呈进行性降低趋势,差异有统计学意义(P<0.05)。见表1。
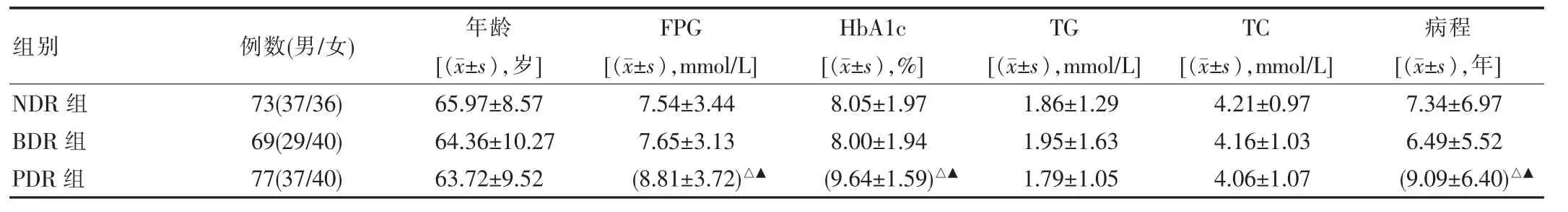
表1 3组临床指标检测结果比较
续表1

续表1
该研究受试人群中维生素D缺乏者39例,占17.8%,其中DR者29例,非DR者10例,DR患病率74.3%,非维生素D缺乏者180例,占82.2%,其中DR者85例,非DR者95例,DR患病率47.2%。χ2检验结果显示DR组维生素D缺乏患者比例显著高于无DR组,差异有统计学意义(P=0.002)。该研究中维生素D缺乏组的DR发病风险是非维生素D缺乏组的1.57倍(OR=1.57)。
2.2 相关性分析
Pearson相关分析示,血清25(OH)D3与FPG、CRP、病程呈负相关(r=-0.054,P<0.05;r=-0.661,P<0.01;r=-0.032,P<0.05);血清25(OH)D3与空腹C肽呈正相关(r=0.100,P<0.05),见表2。

表2 血清25(OH)D3与其他临床指标的相关分析
2.3 多元线性逐步回归分析
以有无DR作为因变量,以FPG、HbA1c、C肽、HDL-C、TG、TC、CRP、UA、年龄、BMI、病程、25(OH)D3作为自变量,进行多元逐步回归分析示,25(OH)D3(β=0.184,P<0.05)、CRP(β=0.345,P<0.05)、病程(β=0.431,P<0.05)是DR的独立影响因素。
3 讨论
糖尿病视网膜病变(DR)作为糖尿病的微血管并发症之一,已成为导致失明的主要原因之一。目前DR患病率约为12.8%~40%,其中致盲者约占8%[8],对DR防治工作刻不容缓。研究发现,维生素D缺乏与糖尿病视网膜病变密切相关[3],维生素D受体基因是与DR病变密切相关的基因[4],维生素D能抑制视网膜内皮细胞增殖及视网膜血管新生[9],目前维生素D防治糖尿病及其并发症的研究已成为热点。DR是一个多基因多阶段性疾病,其发病机制复杂,目前就其发病机制的主要假说有氧化应激,炎症反应,细胞因子相互作用,多元醇途径启动,蛋白质非酶糖基化及蛋白激酶C(PKC)的活化等,多种研究表明,维生素D与DR的发生发展相关,该文通过对25(OH)D3,及糖脂代谢等相关指标的分析,旨在为T2DM及DR的防治工作提供一条新的思路。
维生素D又称钙化醇,是一种脂溶性维生素,也是一种类固醇激素,维生素D除参与骨质代谢外,还与炎症反应,糖脂代谢及免疫反应密切相关[3],维生素D通过与细胞内的特异性受体(VDR)结合后发挥生物学作用,VDR表达于包括胰岛B细胞的多种组织且广泛分布于视网膜[10]。维生素D与DR密切相关,Alam等[3]发现DR患者中维生素D缺乏的发生率明显升高,该研究中维生素D缺乏组DR发病风险是非缺乏组的1.57倍,与上述研究一致。相关研究发现[11],维生素D缺乏大鼠的胰岛组织,胰岛素合成及分泌功能明显降低,Riachy等[6,10]的研究也表明维生素D不仅能直接影响胰岛素的合成和分泌,还能增强胰岛素敏感性,改善胰岛素抵抗,该文中血清25(OH)D3水平与空腹C肽呈正比,与FPG呈反比,推测维生素D可能通过影响胰岛素分泌及降低血糖,减弱PKC激活/影响多元醇通路及蛋白质非酶糖基化参与DR形成。
大量研究表明,炎症在DR发展过程中扮演重要角色。糖尿病患者在高血糖状态下,释放大量炎症因子,促进血管生成损伤视网膜[5,11]而炎症反应使糖尿病者体内氧化应激增强,加重DR进展[6,11],Feng等[5]的研究发现.DR者房水中多种炎症因子水平升高,并且与疾病的严重程度及发生发展呈正相关,该研究中,维生素D缺乏组CRP水平(3.97±0.43)mg/L比非缺乏组(2.34±0.82)mg/L明显偏高,相关分析也显示血清25(OH)D3水平与CRP呈负相关,推测维生素D可能通过抑制炎症因子CRP释放及参与氧化应激发挥抗DR作用。Alam等[3]发现DR者中维生素D显著下降,且与DR的病变程度相关,该研究中,2型糖尿病患者各组的血清25(OH)D3水平比较,NDR>BDR>PDR,呈进行性降低趋势,与上述结果一致。Issa等[9]研究发现维生素D能抑制视网膜内皮细胞增殖及视网膜血管新生,直接参与DR过程,该研究中Logistic回归分析示25(OH)D3为DR的独立影响因素,与上述结果相符。而目前维生素D在DR发病中的具体机制尚不明确。
综上所述,维生素D可能参与了T2DM及其并发症DR的发生、发展,其发病机制有待进一步研究。

