急性缺血性脑卒中患者静脉溶栓24 h 内出血情况及不同出血部位血压水平差异性分析
申 香,李 敏,胡艳丽
(曹县县立医院 山东曹县274400)
急性缺血性脑卒中主要是指受到多种因素影响使脑组织血压供应异常,因此出现缺血缺氧性坏死,并发生神经功能障碍的一种临床综合性疾病[1]。 在临床脑卒中类型中较为常见,占全部脑卒中类型的69%~71%[2]。 了解急性缺血性脑卒中患者发病因素对判断疾病预后具有积极意义,可指导临床治疗和选择个性化预防措施。 随着临床对急性缺血性脑卒中研究的不断深入,发现从缺血影响范围可将脑缺血分成弥漫性脑缺血及局限性脑缺血,其中弥漫性脑缺血主要病因有低血糖、贫血、低血压及心搏骤停等,局限性脑缺血主要病因有脑动脉痉挛、椎动脉或颈内动脉出现狭窄闭塞或有血栓形成、大脑中动脉发生栓塞[3]。 尽管国内外学者在根据病因实施脑梗死分型方面存在一定差异,但均将小动脉闭塞、心源性栓塞及大动脉粥样硬化作为主要的致病因素。 而年龄、遗传、吸烟、不规律饮食、大量饮酒及肥胖等同样也是影响疾病的危险因素。 依据梗死病灶面积及位置可出现不同的临床表现,其中大部分患者均有局灶性神经功能缺损表现,可出现吞咽困难、饮水呛咳、一侧肢体或面部麻木及口齿不清等临床表现,少数患者还可有头痛及昏迷等全脑症状。 另外,还可伴随水电解质紊乱、中枢性高热、深静脉血栓、肺部感染及心脏损伤等常见并发症,严重者还可出现脑疝、癫痫发作及脑水肿等症状。 因此,在发病后及时采取有效措施治疗,对改善疾病预后具有重要作用。 目前,临床对急性缺血性脑卒中通常采用静脉溶栓方式治疗,通过实施静脉溶栓可疏通血管,从而在一定程度上恢复血液运行,改善相应脑组织缺血情况[4]。 但随着静脉溶栓在临床的推广及使用,发现实施溶栓治疗后患者可出现颅内出血等症状,且发生颅内出血的患者疾病预后通常较差,在一定程度上降低治疗效果。 临床有研究指出,高血压是增加静脉溶栓治疗后出血风险的重要因素[5]。 但目前临床对这一说法尚未形成统一结论,为了解血压与静脉溶栓治疗后出血症状之间的关系,本研究通过分析100 例实施静脉溶栓治疗的急性缺血性脑卒中患者临床资料,对比有出血症状及无出血症状患者的血压水平,以期为临床制订针对性干预措施及提升急性缺血性脑卒中治疗效果提供理论依据。 现报告如下。
1 对象与方法
1.1 研究对象 选择本院2018 年1 月1 日~2020 年1 月1 日接收的100 例实施静脉溶栓治疗的急性缺血性脑卒中患者为研究对象。 纳入标准:①全部患者经临床诊断均符合急性缺血性脑卒中诊断标准(诊断依据:疾病突然发作;局部病灶神经功能缺损,一侧面部或肢体麻木或无力,有语言障碍等,少数患者可出现全面神经功能缺损;影像学检查提示有责任病灶或临床表现维持超过24 h;实施头颅CT 扫描及核磁共振检查均排除脑出血者;排除非血管性病因者);②年龄≥18周岁者;③发病至静脉溶栓时间需≥270 min 者;④患者及家属享有知情同意权,在充分了解溶栓治疗目的及方法后表示自愿实施静脉溶栓治疗。 排除标准:①蛛网膜下腔有出血症状者;②近3 个月内存在脑卒中或严重头部外伤病史者;③存在颅内出血既往史者;④近期实施脊髓或颅内手术者;⑤近1周内进行不可压迫的动脉穿刺治疗者;⑥舒张压水平>110 mm Hg(1 mm Hg=0.133 kPa)或收缩压水平>185 mm Hg 者[6];⑦合并颅内动静脉瘤或动静脉畸形者;⑧血糖水平<2.7 mmol/L 者;⑨存在活动性出血症状者;⑩经CT 检查提示存在多脑叶梗死者;○1病患存在严重精神功能障碍,无法正常实施言语交流者;○12不配合研究者。 本研究经医院医学伦理委员会审核通过。
1.2 方法 采集全部患者临床资料,测量其溶栓治疗前及溶栓治疗后24 h 血压水平,观察有出血患者的影像学资料及实验室检查情况。 使用心电监护仪监测患者溶栓治疗后24 h 血压水平,合理设定监测频率,在静脉溶栓治疗后2 h 内间隔15 min 测量1 次;在静脉溶栓治疗后3~8 h 内间隔30 min 测量1 次;在静脉溶栓治疗后9~24 h 内间隔60 min 测量一次。为确保能有效采集患者溶栓治疗后24 h 血压水平,可安排专人对心电监护仪进行相关设置,在规定时间内进行自动测量,保障测量结果的准确性。
1.3 观察指标 ①分析全部患者临床资料,依据在静脉溶栓治疗后24 h 内是否有出血情况发生将其分成出血组及无出血组,分析不同出血部位占比情况,主要分成颅内出血及其他部位出血,其中颅内出血判断依据:将影像学检查结果作为主要的判断依据,对颅内出血主要是将其判断为非症状性及症状性脑实质出血。 泌尿系统出血是将尿常规试验结果作为主要判断依据。 呼吸道出血则是将纤维支气管镜检查结果作为主要诊断依据。 鼻出血主要是指在鼻部分泌物中观察到血液或鼻部有出血症状。 全身皮肤黏膜出血主要是指在黏膜及皮下有血液淤积,并出现暗红色或红色斑,用力按压后无褪色表现。 牙龈出血主要是指牙龈部位毛细血管损伤后有血液渗出。 ②比较静脉溶栓治疗24 h 内出血组与无出血组血压水平,主要包含舒张压及收缩压。 ③分析不同出血部位患者血压水平差异。
1.4 统计学方法 采用SPSS 22.0 软件进行数据分析。 计数资料以百分比表示,采用χ2检验;计量资料以±s表示,采用t检验。 以P<0.05为差异有统计学意义。
2 结果
2.1 100 例患者临床资料情况 100 例患者中,男75 例(75.00%)、女25 例(25.00%),年龄35~85(63.52±10.08)岁。在实施静脉溶栓治疗后24 h 内,有35 例(35.00%)存在出血症状,65 例(65.00%)无出血表现。 在35 例出血患者中,有4例(11.43%)存在颅内出血、20 例(52.63%)存在牙龈出血、2例(5.71%)存在鼻出血、5 例(14.29%)存在全身出血、1 例(2.86%)存在呼吸道出血、3 例(8.57%)存在泌尿系统出血。在4 例(11.43%)颅内出血患者中,有1 例(2.86%)是首发颅内出血,3 例(8.57%)是因全身性出血后继发颅内出血。
2.2 静脉溶栓治疗24 h 内出血组与无出血组血压水平比较 见表1。
表1 静脉溶栓治疗24 h 内出血组与无出血组血压水平比较(mm Hg,±s)

表1 静脉溶栓治疗24 h 内出血组与无出血组血压水平比较(mm Hg,±s)
组别 n 舒张压 收缩压出血组 35 79.85±5.79 150.22±10.11无出血组 65 75.19±5.68 135.24±10.05 t 值 3.887 7.095 P 值 0.001 0.001
2.3 不同出血部位血压水平比较 见表2。
表2 不同出血部位血压水平比较(mm Hg,±s)
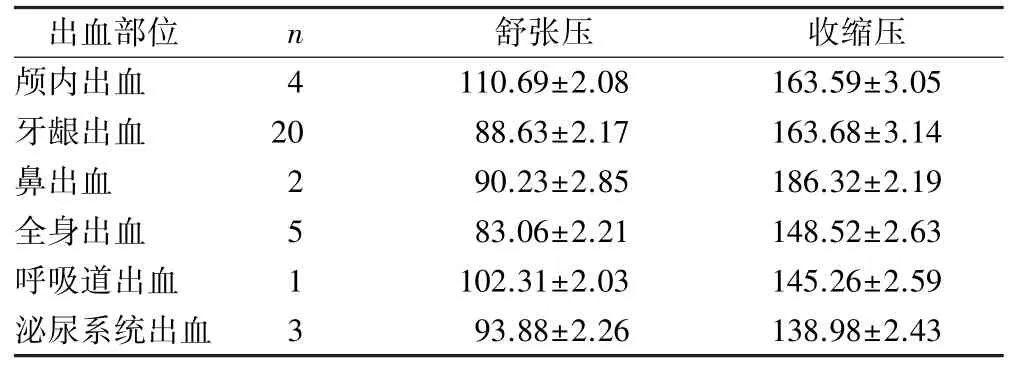
表2 不同出血部位血压水平比较(mm Hg,±s)
出血部位 n 舒张压 收缩压颅内出血 4 110.69±2.08 163.59±3.05牙龈出血 20 88.63±2.17 163.68±3.14鼻出血 2 90.23±2.85 186.32±2.19全身出血 5 83.06±2.21 148.52±2.63呼吸道出血 1 102.31±2.03 145.26±2.59泌尿系统出血 3 93.88±2.26 138.98±2.43
3 讨论
急性缺血性脑卒中在临床急性脑血管疾病中较为常见,据一项临床研究显示,我国缺血性脑卒中患病率呈逐渐升高趋势,在2017 年每10 万人中就有1981 人患有缺血性脑卒中,对人们的生命安全及生活质量水平均产生不利影响[7]。 急性缺血性脑卒中临床常见于中老年人群,特别是伴有心房颤动、高脂血症、糖尿病及高血压的患者患病率大大增加。 随着临床对急性缺血性脑卒中关注度的不断升高,越来越多的方式被应用于急性缺血性脑卒中。 目前,临床对急性缺血性脑卒中首选溶栓治疗,但急性缺血性脑卒中溶栓时间窗较窄,仅在患病后4.5 h 内溶栓治疗可发挥良好效果,部分设备较为先进的卒中单元可将溶栓最佳时间延长至6 h,若错失溶栓治疗时间窗,患者将丧失溶栓治疗的最佳机会[8]。 因此,对高度怀疑是脑卒中的患者,需快速进行识别并立即送至医院实施治疗,尽快对合适的急性缺血性脑卒中实施溶栓治疗或在血管内取栓治疗[9]。 尽早治疗可在一定程度上降低神经细胞的死亡率,对保护患者神经功能具有积极意义。 但临床有研究发现,在实施静脉溶栓治疗24 h 内患者血压水平会有明显波动,加之患者脑血管自主调节功能受到抑制,对缺血部位脑组织而言,其通常需要依靠收缩压来进行脑组织血液循环维持,若患者血压出现波动,则会使缺血部位出现过度灌注或灌注不足等情况,导致毛细血管通透性增加而使血管壁遭到损伤及缺血程度加重[10]。 急性缺血性脑卒中患者在进行溶栓治疗后易发生出血情况,但出血是否与血压波动有关,目前临床尚无统一结论。 因此,了解急性缺血性脑卒中患者实施静脉溶栓治疗后24 h 内血压情况,分析溶栓后出血和血压水平之间的关系,并依据其关系实施何种护理干预措施是临床研究的重点。
急性缺血性脑卒中患者在实施静脉溶栓后,血压水平较高是导致其溶栓后出血的危险因素。 在郭振元等[11]研究中,其通过对急性脑梗死患者采用阿替普酶进行静脉溶栓治疗,发现溶栓后出血率是20.50%,其中1 例为脑室内出血、1 例为舌部联合梗死病灶内出血、2 例为梗死病灶内出血、1 例为泌尿道出血、3 例为消化道出血、1 例为皮下出血、2 例为舌部联合牙龈出血、9 例为舌部出血、21 例为牙龈出血。 通过分析导致其发生溶栓后出血的因素,发现心房颤动及血压水平较高是引起溶栓后出血的危险因素。 因此,其认为对急性脑梗死患者采用阿替普酶进行溶栓治疗,可发挥一定效果,且具有一定安全性,但需在结合患者自身病情及机体状态等基础上制订个体化治疗方案。 本研究结果显示,溶栓后出血发生率是35.00%。 其中颅内出血占11.43%、牙龈出血占52.63%、鼻出血占5.71%、全身出血占14.29%、呼吸道出血占2.86%、泌尿系统出血占8.57%。 出血组舒张压、收缩压水平高于未出血组(P<0.01)。 分析研究结果可知,急性缺血性脑卒中患者在实施静脉溶栓治疗后出血率较高,且出血部位类型较多。 相较于未出血患者而言,出血组舒张压及收缩压水平均有升高。因此,护理人员需提升对患者血压的关注度,同时结合肌力及意识等情况在早期发现患者病情变化,并积极采取有效预防措施,从而降低溶栓后出血发生率[12]。 本研究通过观察不同出血部位血压水平,有利于护理人员在监测血压过程中,对相应易出血部位进行观察,有利于及时发现出血情况,同时也有利于护理人员依据血压水平实施相应预防措施。 ①溶栓前护理干预措施:给予患者低流量氧气吸入,并为其建立2 条静脉通路,静脉通路选择时需避开下肢和患侧肢体,尽可能挑选粗直血管用于静脉溶栓治疗。 若在治疗前患者血压水平偏高,需要合理进行降压治疗[13]。 ②溶栓过程中护理:在将溶栓药物输注后,护理人员需严密观察患者血气分析指标及生命体征指标,尤其需要重视观察患者血压水平,并高度警惕自发性出血;及时清理呼吸道,防止患者出现呼吸道堵塞造成血流动力学改变;对患者神经功能缺损情况进行分析,定时测量患者血压水平;严密观察患者有无口腔内出血、头痛、四肢疼痛及腹痛等临床表现,若发现患者出现上述不良反应,需立即通知医生[14]。 另外,护理人员还需对患者实施心理疏导,观察患者是否存在焦虑、紧张等不良情绪,通过与患者及家属交流,取得患者及家属支持,确保溶栓治疗顺利开展。 ③溶栓治疗后护理:护理人员需指导患者绝对卧床休息,嘱其尽可能避免进行大幅度活动,另外也尽可能避免出现外伤;护理人员可协助患者翻身,同时观察其是否出现皮肤受压及红肿等情况,对骨骼突出部位可适当使用软垫等进行支撑,防止出现压力性损伤。 在溶栓治疗后24 h 内尽可能避免实施侵入性操作,若需进行必要穿刺或采血时,要求彻底止血[15]。 在出血类型方面,牙龈出血占比最高,其次为全身出血和颅内出血,因此,当急性缺血性脑卒中患者在实施静脉溶栓治疗后,护理人员需重点观察其牙龈、皮肤等情况,以便及时发现出血情况,同时提前准备好相关止血物品。 需认真评估患者导尿适应证,在进行留置导尿管时需操作轻柔,避免对患者泌尿系统产生损伤。 为防止鼻出血,需尽可能减少鼻腔操作,且在进行吸氧操作时需确保动作轻柔,另外护理人员还需定时观察患者气道情况,并及时准备好气管插管及负压吸引等急救物品。
综上所述,急性缺血性脑卒中患者在实施静脉溶栓治疗后24 h 内,会因血压水平升高而发生各种出血情况,通过实施相应护理干预措施,可在一定程度上预防溶栓后出血情况发生,对提升患者治疗效果具有积极作用。

