优化氧疗措施对COVID-19患者器官功能及预后的影响
郑兴龙,陈仁洲,李敏然,李锦忠,陈 丽,吴 义△,汪志刚△
(1暨南大学附属第一医院重症医学科,广东广州510630;2武汉市汉口医院,湖北武汉430012;3暨南大学附属第一医院感染科,广东广州510630;4暨南大学附属第一医院呼吸科,广东广州510630)
新型冠状病毒肺炎(coronavirus disease 2019,COVID-19),由类似于严重急性呼吸系统综合征冠状病毒(severe acute respiratory syndrome coronavirus,SARS-CoV)和中东呼吸综合征冠状病毒(middle east respiratory syndrome coronavirus,MERS-CoV)的新型冠状病毒感染引起[1-2]。但是相比后二者,引起COVID-19的严重急性呼吸系统综合征冠状病毒2(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)是一种至今所发现传染性最强的冠状病毒[3],可以在短时间导致大量的人群感染。在这种情况下,医院病房很快就挤满了患者,其中许多患者非常严重。虽然我国COVID-19患者的总死亡率约为5.6%[4],但住院患者死亡率较高,特别是在重症患者众多的医院,在其他国家也是如此[5-8]。这些患者大部分出现肺部不同程度的渗出,导致了氧合障碍[9-10],氧疗是最关键的治疗手段。由于需要氧疗的患者众多,医院的中心供氧系统不堪重负,氧气瓶的需求量大,且存在合理分配的难题,所以很多患者氧流量达不到治疗的效果。为此我们一方面增加了氧气瓶的供氧,并使用了家庭制氧机,根据病情的不同采取了优化氧疗(optimizing oxygen therapy,OOT)的措施,对改善患者病情和预后具有重要意义。目前COVID-19在全球许多国家爆发和蔓延,所以我们的经验可能对他们具有一定的借鉴意义。
材料和方法
1 研究对象
本研究为回顾性研究,患者来自于武汉市第一批COVID-19定点医院——武汉市汉口医院呼吸六病区的COVID-19患者。分组:(1)采取优化氧疗措施前入院的患者,共52例,基本采取中心供氧系统氧疗;(2)采取优化氧疗措施后入院的患者,共75例。我们的氧疗优化在2020年2月1日~2020年2月3日完成,此期间前后约10 d收住的患者全部剔除,以减少干扰因素。另外为了匹配2个阶段患者数量,我们选择了氧疗资源优化前后各半个月的患者,即疫情爆发阶段患者最多的时间。因为是回顾性研究,故不需要通过伦理学审查,此得到医院和医疗队的同意。
2 优化氧疗方案
我们根据《新型冠状病毒肺炎诊疗指南》[11]将患者分为4类:轻症、普通、重症和危重症。(1)轻症患者:临床症状轻微;(2)普通型:具有发热、呼吸道等症状,影像学可见明显肺炎表现;(3)重型:符合下列任何一条:①呼吸窘迫,RR≥30次/分;②静息状态下,指氧饱和度≤93%;③动脉血氧分压(PaO2)/吸氧浓 度(FiO2)≤300 mmHg(1 mmHg=0.133kPa)。(4)危重型:符合以下情况之一者:①出现呼吸衰竭,且需要机械通气;②出现休克;③合并其他器官功能衰竭需ICU监护治疗。我们对轻症患者(包括重症和普通患者好转的患者)使用中心供氧系统,给予经鼻导管低流量氧疗(2~3 L/min);对普通患者使用家庭制氧机,给予经鼻导管中流量氧疗(4~5 L/min);对重症患者使用氧气筒,给予高流量经面罩氧疗(8~10 L/min);对危重症患者给予无创呼吸机通气(10~20 L/min)。
3 观察指标
生命体征(主要是血氧饱和度,pulse oximetric saturation,SpO2),血常规指标(如白细胞、中性粒细胞等),凝血指标(如D-二聚体),心脏(如NT-proBNP和乳酸脱氢酶等)、肝脏(如转氨酶和胆红素)和肾功能(如血清肌酐和血尿素氮)等指标,住院时间和死亡率。
4 统计学处理
采用SPSS21.0软件进行统计分析。正态分布的连续性资料采用重复方差分析(重复测量数据)和t检验(非重复测量数据和缺失值较多的重复测量数据);非正态分布数据以中位数表示;分类变量采用卡方检验,采用logistic回归调整死亡危险因素。以P<0.05为差异有统计学意义。
结 果
1 基本临床资料的比较
优化氧疗(OOT)前入院和OOT后入院的患者在年龄、性别、基础疾病、重症患者比例和主要用药(抗病毒药物和激素)方面的差异无统计学意义(表1)。

表1 基本临床资料的比较Table 1.Comparison of basic clinical data
2 优化氧疗前后入院的患者生命体征的比较
与OOT前入院的患者相比,经过OOT后总体氧饱和度明显改善(P<0.01);OOT后入院的患者体温和脉搏均较低,但是没有统计学差异(表2)。
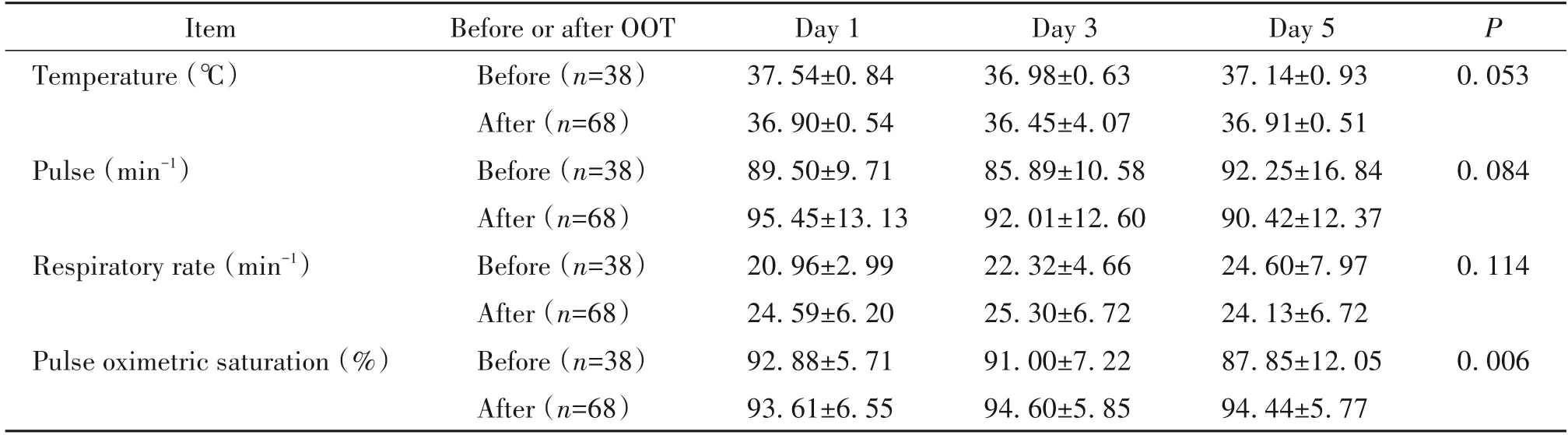
表2 优化氧疗前后入院的患者生命体征的比较Table 2.Comparison of vital signs of the patients admitted before and after optimizing oxygen therapy(OOT)resources
3 优化氧疗前后入院患者血常规和凝血功能指标的比较
OOT后的患者D-二聚体开始时高于OOT前的患者(P<0.01),之后显著低于OOT前的患者(P<0.01);白细胞、中性粒细胞和血小板较低,而淋巴细胞较高,但是差异均无统计学意义(表3)。
4 优化氧疗资源前后入院患者心脏、肝脏、肾脏、血糖、细菌感染和炎症等指标的比较
OOT后入院的患者C反应蛋白一直较低,在第1、5天显著低于OOT前入院的患者,P值分别小于0.01和0.05;OOT后入院的患者肝功能、肾功能和血糖均较OOT前入院的患者有所改善,但是差异均无统计学意义(表4)。

表3 优化氧疗前后入院患者血常规和凝血功能指标的比较Table 3.Comparison of complete blood count and blood coagulation indicators of the patients admitted before and after optimizing oxygen therapy(OOT)resources
5 优化氧疗资源前后入院患者预后指标的比较
在住院时间方面,虽然OOT后入院患者的住院时间稍长,但没有统计学差异。OOT后入院的患者死亡率显著低于OOT前入院的患者(P<0.01);调整年龄、性别和病情危重程度因素后,死亡风险下降了1.7倍(OR=0.18,95%CI:0.065~0.509,P<0.01),见图1。
讨 论
COVID-19患者主要病变在肺部,肺间质里大量的渗出[9-10],氧气弥散功能下降,导致患者不同程度的缺氧。目前并没有特效的药物治疗,氧疗不仅仅是对症治疗,也是改善病情、降低死亡率的主要手段。由于疫情的突然爆发,短时间内出现大量的患者,而且入院的重症患者较多[5-8]。这些患者,尤其是重症患者和危重症患者对氧疗的依赖性非常大。由于所有的患者都需要吸氧,所以中心供氧系统迅速陷入崩溃。虽然补充了氧气筒,但是在氧疗资源分配上又很难平衡。所以,随着经验的积累,依据患者的病情严重采取了不同的氧疗措施,将有限的氧气资源合理化配置,即优化氧疗,达到了较好的效果。
OOT后入院的患者体温和脉搏均低于OOT前入院的患者,存在下降的趋势。在氧合方面,OOT后的患者在所有时间段SpO2均得到明显改善,这直接说明了这项措施的有效性。
COVID-19的典型临床特点是淋巴细胞的下降[12-13],以前的研究显示低氧可以通过白细胞介素2(interleukin-2,IL-2)抑制免疫功能[14]。我们发现OOT后入院的患者淋巴细胞及其百分比均有所上升;虽然与OOT前入院的患者之间没有统计学差异,但是可能提示了随着氧合的好转,患者的免疫功能得到一定程度的改善。OOT前入院的患者,随着住院时间的延长,其白细胞和中性粒细胞逐渐上升,提示细菌感染可能;而OOT后入院的患者白细胞和中性粒细胞有所下降,提示细菌感染风险在减小。另外,OOT后入院的患者开始时D二聚体虽然较高,但是之后明显低于OOT前入院的患者,提示OOT可能减轻患者的凝血功能紊乱,这对预后有利。
脑钠肽前体和LDH虽然不能够完全代表心脏的损伤或功能,但是仍然具有一定的意义。OOT后入院的患者的这些指标逐渐有改善的趋势,而OOT前入院的患者则有所上升。OOT后的CRP一直较低,提示了炎症反应改善,而过度的炎症反应也是其肺部渗出的重要因素[15-16]。OOT后入院的患者肝肾功能指标均好于OOT前入院的患者,尽管差异无统计学意义,但是这种趋势可能提示了有效氧疗对各器官的保护作用[17-18]。

表4 优化氧疗前后入院患者心脏、肝脏、肾脏、血糖、细菌感染和炎症等指标的比较Table 4.Comparison of heart,liver,kidney,blood sugar,humoral immunity,bacterial infection and inflammation of the patients admitted before and after optimizing oxygen therapy(OOT)resources

Figure 1.Comparison of mortality rate before and after OOT.**P<0.01 vs before OOTgroup.图1 OOT前后入院死亡率的比较
OOT后入院的患者的住院时间较长,尽管没有统计学差异,可能受到后期随着床位的缓解和死亡率的下降的影响。OOT氧疗后死亡率是明显下降的,原因如下:(1)首先是氧合的改善,对多个系统具有保护的作用,必然会降低死亡率;(2)OOT前入院的患者重型和危重型患者相对比例较高,虽然没有统计学差异,但是可能对死亡率具有一定的影响。
本研究仍然存在不足的地方:(1)虽然本研究中存在氧疗优化的干预性的措施,但是仍然是一个回顾性的研究;(2)由于在疫情爆发阶段,有些指标的复查受到一定的限制,所以有些数据不完整,可能对结果造成一定的偏差;(3)由于在本研究中,OOT前入院的重型和危重型患者较多,虽然没有统计学意义,但是对重要的指标,即死亡率可能造成一定的偏差,在本研究中已经采用logistic回归予以调整其他危险因素。
综上所述,在COVID-19疫情大规模爆发期间,尽快使氧疗资源优化是重要的措施,使所有患者得到尽可能有效的氧疗,从而在整体上改善患者的器官功能,并降低死亡率。除了本次COVID-19疫情,在以后出现类似情况时应用这种措施也具有参考意义。
- 中国病理生理杂志的其它文章
- ERK信号通路介导的EP300过表达在苯肾上腺素诱导小鼠心肌细胞肥大中的作用*
- 益肾通络方对大鼠勃起功能障碍及NO-cGMP通路的影响*
- 静脉注射SCAD重组腺病毒减轻自发性高血压大鼠心肌肥厚和纤维化*
- Thioredoxin-interacting protein contributesto cardiac fibrosisby elevating oxidative stress in cardiac fibroblasts*
- 延髓头端腹内侧部NADPH氧化酶2激活导致活性氧簇释放在皮肤/肌肉切开和牵拉引起的慢性术后疼痛中的作用*
- 干扰海马spastin表达通过抑制突触传递介导小鼠认知功能障碍*

