胰岛素对糖尿病酮症患者的急诊治疗效果和并发症率观察
文/唐小清
糖尿病酮症酸中毒是常见的糖尿病并发症,是由于血糖持续处于高水平状态,引发的机体代谢异常而导致的严重代谢紊乱而引发大量酮体蓄积导致的并发症。疾病以恶心、呕吐及呼气烂苹果味为发病特征,是一种急性发作性疾病,患者会在短时间内出现昏迷风险,对其生命安全影响非常大[1]。相关研究显示,糖尿病酮症酸中毒会引发患者机体内胰岛素水平降低,血糖浓度异常升高,患者体内酸碱平衡受到影响,因而出现代谢性酸中毒症状。急诊治疗中,合理应用胰岛素,可以发挥有效的控制病情效果,但不同的胰岛素应用方法急诊治疗效果差异显著[2]。本研究将皮下注射胰岛素后静脉滴注与胰岛素泵注两种治疗方法对比应用在糖尿病酮症酸中毒患者中,分析其应用效果。现报道如下。
1 资料与方法
1.1 一般资料
将2018年1月—2018年12月解放军第九二五医院急诊科收治的70例糖尿病酮症酸中毒患者纳入研究,以随机抽签法分组,每组各35例。观察组,男20例,女15例,年龄45~77岁,平均(59.2±10.1)岁;糖尿病病程1~15年,平均(6.2±2.5)年;发病至入院时间1~5h,平均(2.2±0.6)h;对照组,男23例,女12例,年龄48~78岁,平均(60.0±8.9)岁;糖尿病病程2~17年,平均(6.7±3.0)年;发病至入院时间1~4.5h,平均(2.4±0.8)h;纳入标准:患者均就诊于急诊科;符合《实用内科学》对糖尿病酮症酸中毒的诊断标准,出现不同程度的三多一少及脱水、酸中毒、恶心呕吐症状,尿酮体检查强阳性;患者及家属签订知情同意书;排除标准:合并其他严重器官或系统病变者;合并其他严重糖尿病并发症者;肝肾、心脏功能障碍者;精神病或不能配合完成治疗者。研究经医院伦理委员会批准。分组资料,具有同质性(P>0.05)。
1.2 方法
患者均实施常规急诊对症治疗,静滴平衡液调节机体酸碱失衡情况,缺钾患及时补充氯化钾。对照组在常规急诊治疗基础上,以静脉多次皮下注射胰岛素治疗,用药剂量为0.1U/(kg·h),持续监测血糖指标,血糖指标达到13.9mmol/L时,将适量胰岛素于生理盐水混合后静脉滴注,根据患者耐受度调节胰岛素滴注速度,注入量保持在10U/h。治疗过程中密切监护患者的血糖指标,监测患者酮症酸中毒症状消失,监测指标转为阴性后,可停止静脉滴注胰岛素。再给予患者餐前皮下注射胰岛素治疗,每小时0.6~1.0U,注射完毕后,根据患者体液流失情况决定是否需要实施补液治疗。观察组患者以泵注胰岛素治疗,以0.1U/(kg·h)的剂量进行治疗,酸中毒症状缓解且尿酮检验指标转阴后,转为餐前皮下注射胰岛素。用量为0.6~1.0U/h。
1.3 观察指标
对比治疗效果,急诊治疗24h后,根据患者疾病症状、体征、血糖水平及尿酮水平为综合评估标准;显效:治疗后,患者恶心呕吐、酸中毒等症状消失,体征恢复稳定,血糖及尿酮水平均恢复正常;有效:上述疾病症状显著改善,生命体征基本稳定,血糖及尿酮水平基本恢复正常;无效:上述指标均未见改善。有效率=显效比例+有效比例;分析患者疾病指标改善情况,以血糖恢复时间、酸中毒纠正时间、尿酮转阴时间、住院时间为评估标准;对比治疗期间并发症发生率,以高渗、重度脱水、昏迷、低血糖为评估标准[3]。
1.4 统计学分析
以SPSS22.0统计学软件对比数据。以(±s)描述计量数据,检验值为t;以n(%)描述计数数据,以x2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 两组治疗效果对比
观察组患者急诊治疗有效率97.1%相比对照组的82.9%更高(P<0.05)。见表1。

表1 两组治疗效果对比[n(%)]
2.2 两组患者疾病指标改善情况对比
观察组患者血糖恢复时间、酸中毒纠正时间、尿酮转阴时间均较对照组早,住院时间较对照组短(P<0.05)。见表2。
表2 两组患者疾病指标改善情况对比( ±s)
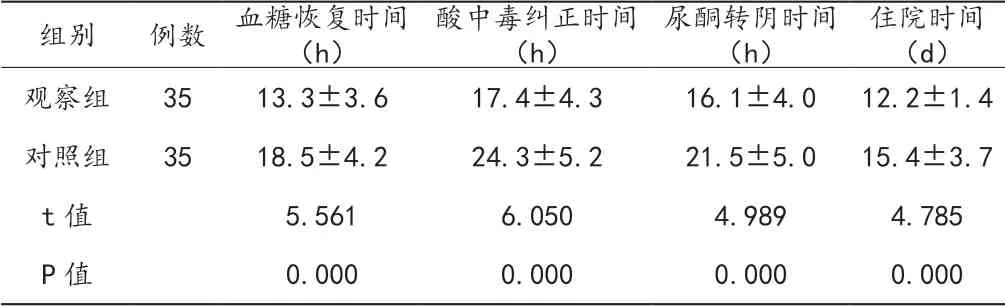
表2 两组患者疾病指标改善情况对比( ±s)
住院时间(d)观察组 35 13.3±3.6 17.4±4.3 16.1±4.0 12.2±1.4对照组 35 18.5±4.2 24.3±5.2 21.5±5.0 15.4±3.7 t值 5.561 6.050 4.989 4.785 P值 0.000 0.000 0.000 0.000组别 例数 血糖恢复时间(h)酸中毒纠正时间(h)尿酮转阴时间(h)
2.3 两组患者治疗期间并发症发生率对比
观察组患者治疗期间的并发症发生率5.7%相比对照组的25.7%更低(P<0.05)。见表3。

表3 两组患者治疗期间并发症发生率对比[n(%)]
3 讨论
糖尿病是临床发病率非常高的一种疾病,发病原因与患者的饮食结构、生活方式等不断改变密切相关,而由于疾病未能有效控制,血糖指标持续升高,可导致患者机体代谢功能紊乱,因而有引发酮症酸中毒的风险[4]。糖尿病酮症酸中毒发病多由糖尿病急性感染、胃肠道疾病及饮食结构异常、治疗不当,及发生应激反应等诱发,由此导致的酮体在其体内蓄积,可引发酸中毒,对患者生命安全造成一定的威胁[5]。
糖尿病酮症酸中毒一般为急性发作,病情在短时间内进展迅速,需要进行有效的急诊治疗[6]。急救处理的有效性,可保证患者机体水电解质紊乱得到纠正,体液及血液平衡恢复,以此改善患者的酸中毒症状[7]。相关研究认为,糖尿病酮症酸中毒导致的组织微循环平衡紊乱会导致患者血容量降低,而在急诊治疗过程中适量应用胰岛素,则可有效改善患者肾脏循环,通过胰岛素调节血糖水平,因而减轻患者酸中毒症状[8]。但临床研究也证实,糖尿病酮症酸中毒患者一般存在体重异常情况,常规采用皮下注射胰岛素治疗,在短时间内提升患者血液中的胰岛素浓度,可发挥一定的机体微循环调节效果,但不能长期维持血糖水平,疾病容易反复[9]。而联合静脉滴注治疗,可持续维持胰岛素水平,抑制糖原、脂肪分解和糖异生,抑制酮体生成,还可纠正游离脂肪酸代谢异常情况,因而发挥纠正水电解质紊乱及良好控制血糖水平的效果,还可减少由于酸中毒引发的各种并发症。但这种方法难以有效控制胰岛素应用剂量,且多次给药受到客观因素影响大,用药中还可导致低血糖并发症发生。而使用输液泵注胰岛素治疗,则可有效维持胰岛素用量,持续、稳定地提升患者机体胰岛素水平,因而有较好的控制血糖效果,避免血糖异常波动,可有效避免低血糖等并发症发生[10]。
本研究结果显示,观察组患者急诊治疗有效率97.1%相比对照组的82.9%更高(P<0.05)。观察组患者血糖恢复时间、酸中毒纠正时间、尿酮转阴时间均较对照组早,住院时间较对照组短(P<0.05)。观察组患者治疗期间的并发症发生率5.7%相比对照组的25.7%更低(P<0.05)。研究结果证实了胰岛素在急诊治疗糖尿病酮症酸中毒中的应用效果。但相对来说,使用输液泵注治疗能够稳定胰岛素水平,还可模拟人体内分泌胰岛素释放过程,因而有促进患者机体内血糖尽早稳定的效果。相比传统皮下注射及静脉滴注,使用输液泵注胰岛素对糖尿病酮症酸中毒的急诊治疗效果更加显著。
综上,急诊治疗糖尿病酮症酸中毒应用胰岛素的效果显著,而采用输液泵泵注胰岛素治疗,可保证持续供应胰岛素分泌,稳定患者机体胰岛素水平,保证血糖及尿酮等指标持续下降,稳定在一定水平,因而急诊治疗效果显著。

