不同类型黄斑裂孔患病的相关因素
郑杏杏,杨义,李玉婷,张文芳
(兰州大学第二医院眼科,兰州 730030)
黄斑裂孔是发生于黄斑中央或中心凹的神经知觉视网膜的解剖上不连续的状态[1],是指从视网膜内界膜到感光细胞层组织破裂的黄斑中心凹全层视网膜裂孔[2]。多数研究者[3-5]认为黄斑裂孔是由于黄斑中心凹发生病理性玻璃体视网膜牵拉而引起的。根据发病原因,目前临床上大致将其分为特发性和继发性两大类。继发性黄斑裂孔的原因主要有高度近视、外伤等。各类黄斑裂孔的病因、病程、治疗方案及预后均不尽相同,但在其诊断和治疗的过程中又存在共性的规律。本研究通过对特发性黄斑裂孔(idiopathic macular hole,IMH)、高度近视黄斑裂孔(屈光度≥-6.00 D)、外伤性黄斑裂孔的发病特点和相关因素的总结和分析,进一步探讨黄斑裂孔的发病机制以及不同类型黄斑裂孔的差异,以期能为不同类型黄斑裂孔的个体化治疗方案提供一定的思路。
1 对象与方法
1.1 对象
本研究对2012年1月至2018年12月在兰州大学第二医院眼科住院治疗的全层黄斑裂孔患者1 150例(其中双眼患病52人,双眼均纳入研究)的临床资料及相干光断层扫描检查(optical coherence tomography,OCT)结果进行回顾性分析,准确记录患者入院的年龄、性别、民族、最佳矫正视力、黄斑裂孔类型及是否继发孔源性视网膜脱离等临床资料。
1.2 仪器与方法
使用国际标准对数视力表检查最佳矫正视力(best corrected visual acuity,BCVA),拓普康KR-800型电脑角膜验光仪[东京光学(东莞)科技有限公司]验光,裂隙灯显微镜检查眼前节,前置镜 (90 D)检查眼底,使用Carl Zeiss公司CirrusTMHDOCT 4000扫描仪测量黄斑裂孔大小。该仪器描绘分辨率:轴向5 μm,横向15 μm,具有黄斑中心凹自动居中Fovea FinderTM功能,自动寻找和定位黄斑中心凹的位置,确保了黄斑裂孔大小测量的精确性。采用高清5线高清扫描模式,以黄斑中心凹为中心的36°×30°范围进行扫描。
1.3 统计学处理
采用SPSS 16.0统计学软件进行数据分析,计量资料以均数±标准差()表示,采用应用χ2检验,计数资料以例(%)表示,采用F检验。P<0.05为差异有统计学意义。
2 结果
2.1 年龄
住院患者患病年龄最小为7岁,最大为83岁,患病人数随着年龄的增长呈现趋势性分布(Pearson2=3.232E2,P<0.001),其中以60~69岁年龄段患病人数最多,50~59岁次之,不同类型黄斑裂孔年龄分布详见表1。
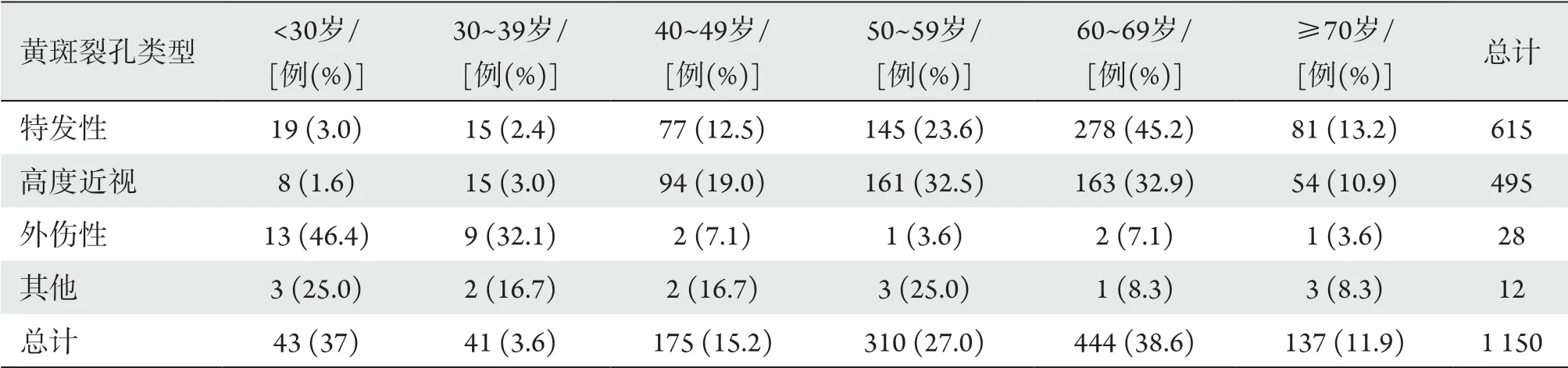
表1 不同类型黄斑裂孔年龄分布情况Table 1 Age distribution of macular holes of different types
2.2 性别
特发性、高度近视性和其他类型黄斑裂孔均为女性患者多,外伤性黄斑裂孔则为男性患者较多,男女患病差异有统计学意义(χ2=71.616,P<0.001;表2)。
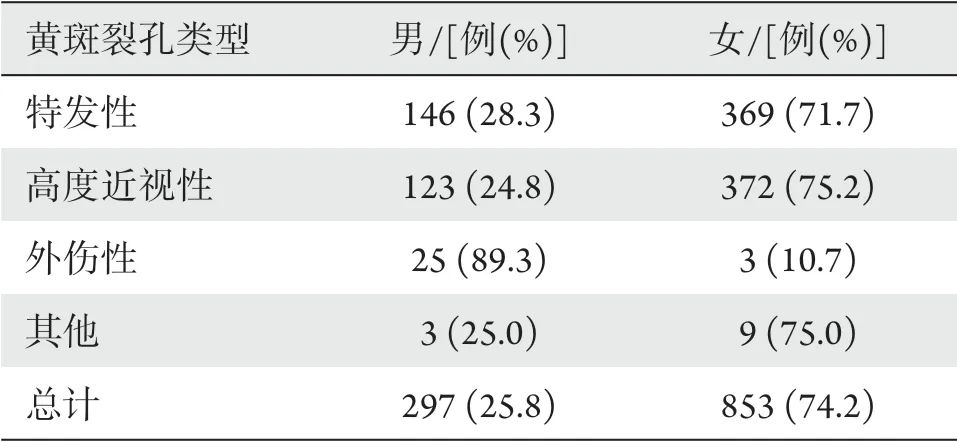
表2 不同类型黄斑裂孔在不同性别的构成比Table 2 Composition ratio of different types of macular holes in different genders
2.3 眼别
总计右眼590只眼,左眼560只眼,双眼52例,眼别差异无统计学意义(χ2=0.421,P=0.516),且不同类型黄斑裂孔患病眼别差异均无统计学意义。双眼患病患者共计52例,其中IMH患者8例,双眼患病占比为15.4%;高度近视性黄斑裂孔25例,占比48%,外伤性黄斑裂孔1例,占比2%,双眼患病率差异无统计学意义(χ2=5.649,P=0.171)。
2.4 民族
汉族共计1 055例(91.7%),回族63例(5.5%),藏族20例(1.7%),其他民族共计12例(1%),差异有统计学意义(χ2=44.623,P<0.001)。
2.5 继发孔源性视网膜脱离
IMH占比为7.3%,高度近视性为82.6%,外伤性为46.4%,其他类型为66.7%。IMH继发孔源性视网膜脱离的占比明显低于其他类型(表3)。
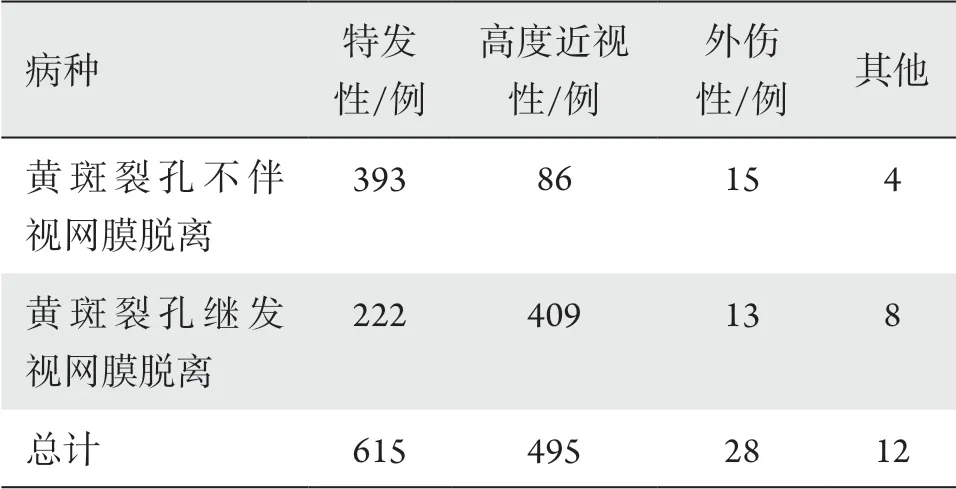
表3 不同类型黄斑裂孔继发孔源性视网膜脱离的比例Table 3 Proportion of macular holes with retinal detachment of different types
2.6 视力
共纳入1 150例不同类型的黄斑裂孔患者的入院最佳矫正视力准确记录,统计各组入院患者BCVA,结果显示:IMH视力最佳(0.12±0.07),外伤性黄斑裂孔视力最差(0.03±0.02),完全随机分组F检验结果显示不同类型黄斑裂孔患者的入院视力差异有统计学意义(F=39.235,P<0.001),进一步做各组均数的两两比较,发现IMH与高度近视性黄斑裂孔的入院最佳矫正视力间,差异有统计学意义(P<0.05),其他任意两种类型黄斑裂孔差异均无统计学意义(P>0.05;表4)。
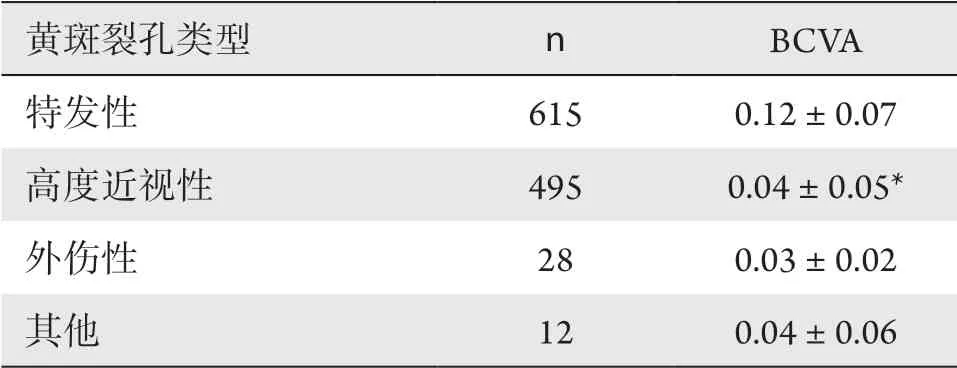
表4 不同类型黄斑裂孔入院视力差异Table 4 Differences of visual acuity in different types of macular holes at admission
3 讨论
随着眼科诊疗水平的日益提高,特别是OCT技术的广泛应用,黄斑裂孔的检出率大大提高。不同类型黄斑裂孔各有特点,兰州大学第二医院52.9%的IMH患者为60~69岁人群,其中81%为女性患者,无眼别差异,患病视力较其他类型稍高,该数据与国内外流行病学研究结果相符[6-7]。高度近视性黄斑裂孔容易继发视网膜脱离,是严重威胁高度近视患者视功能的常见并发症之一,这类黄斑裂孔可考虑尽早安排手术治疗。外伤性黄斑裂孔好发于中青年男性,其中眼球钝挫伤占82.1%,应重视详细的眼底检查,其发病率占闭合性眼外伤的1.4%[8],裂孔的形成可以是致伤原因的直接作用或外力的间接作用所致[9-10],外伤性黄斑裂孔有一定的自愈率,若不伴有视网膜脱离等并发症,确诊后不宜急于手术,应定期观察患眼黄斑OCT和视功能状况,如裂孔扩大或视力逐渐下降,则施行手术[11-12]。在其他类型黄斑裂孔中,多数与糖尿病视网膜病变(diabetic retinopathy,DR)和视网膜静脉阻塞(retinal vein occlusion,RVO)这两种眼病相关,DR继发性黄斑裂孔可发生于糖尿病黄斑水肿或牵拉性视网膜脱离,其形成原因可能与玻璃体视网膜牵拉、黄斑视网膜内渗出和中心凹萎缩变薄等多方面因素有关[13],手术中发现部分RVO继发性黄斑裂孔病例有玻璃体黄斑牵拉存在,但也考虑长期黄斑水肿和缺血对黄斑裂孔形成的影响。
综上所述,每一例黄斑裂孔都可能有其特殊性,需要认真分析病情,综合判断,酌情选择观察或手术治疗,本研究回顾性分析兰州大学第二医院黄斑裂孔患者的几项患病因素,以综合分析本地区各类型黄斑裂孔患者的患病特征,有助于探索各类型黄斑裂孔的形成机制从而指导临床治疗。