心脏瓣膜病手术延迟的单中心研究
何 粤,梁法禹
心脏瓣膜病是一组因心脏瓣膜受损导致血流动力学改变以及心肌重构的疾病。手术是心脏瓣膜病的根本治疗方法。在恰当的时机实施手术既可使手术风险最小化,也能使治疗获益最大化。临床实践中发现大部分心脏瓣膜病病人在接受手术治疗时已经错过了最佳的手术时机,甚至已经发生了严重的并发症,致使手术后康复效果不理想,手术风险也明显增加。手术延迟现象在心脏瓣膜病病人中较为普遍。我国瓣膜病病人发病年龄仍以成年人为主[1],而该年龄段病人承受了大部分的家庭和社会责任,其劳动力的丧失或减退意味着社会和家庭功能的缺失。动员有手术指证的病人在最佳时机进行手术治疗可以减少上述问题。
手术作为心脏瓣膜病的根本治疗手段已被广泛认可,其手术的最佳时机仍然存在争议。根据2014年美国心脏病学会(ACC)联合美国心脏协会(AHA)心脏瓣膜病指南,对于主动脉瓣病变以及二尖瓣反流病变,通过超声心动图评价瓣膜病变达到重度的病人如果出现症状就应尽快接受手术治疗[2]。2017年欧洲心脏病学会(ESC)与欧洲心胸外科学会(EACTS)心脏瓣膜病管理指南指出二尖瓣反流的病人在2个月内接受手术常可获得更好的预后,而合并心房颤动,术前超声心动图提示左心室收缩末期内径≥45 mm、左心室射血分数≤60%或肺动脉压≥50 mmHg(1 mmHg=0.133 kPa)提示病人术后预后不良[3]。有研究表明,无症状重度主动脉瓣瓣膜病变病人在2个月内接受手术可以改善预后,并降低晕厥、心绞痛、猝死等事件的发生率[4-6]。1938年Pack和Gallo最早提出了就医延迟的概念,即病人发现不适症状到其因此症状到医疗机构就诊的时间>30 d[7]。Walter等[8]提出了治疗路径理论模型将延迟分为评估延迟、就医延迟、诊断延迟、治疗延迟4个部分。Sethares等[9]关于心力衰竭病人就医延迟的相关研究表明部分人口学因素、症状、既往心力衰竭病史、相关健康知识对心力衰竭病人就医延迟时间会产生不同影响,缺乏有关心脏瓣膜病病人手术延迟的研究。本研究讨论的手术延迟实际上是心脏瓣膜病病人从出现症状到治疗的总延迟。现报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2014年4月—2019年12月在山西医科大学第一医院心胸外科首次接受心脏瓣膜手术治疗的252例单纯心脏瓣膜病病人的临床资料,其中,男111例,女141例;年龄(49.3±12.2)岁;风湿性心脏瓣膜病175例,退行性心脏瓣膜病63例,先天性主动脉瓣畸形14例。纳入标准:术前明确诊断为心脏瓣膜病。排除标准:①冠心病合并心脏瓣膜病或冠心病心肌梗死并发症需同期行冠状动脉血运重建术;②合并大血管病变需同期行大血管手术;③心肌病所致瓣膜功能损害;④外伤性瓣膜损害。
1.2 方法 以《2018年风湿性二尖瓣疾病外科治疗指征专家共识》,“2014年ACC/AHA心脏瓣膜病患者管理指南”和“2017年ESC/EACTS心脏瓣膜病管理指南”为判定手术是否延迟的标准。结合病人入院时的症状、体征、病程、超声心动图资料及有无并发症等将病人分为手术延迟组和未延迟组。 比较两组人口学资料、发病时心功能水平以及行多瓣膜手术的比例。分组标准:如果手术延迟时间,即从病人出现心功能不全症状至其接受手术的时间不超过2个月且不合并严重并发症,即心房颤动、心内血栓形成、体循环栓塞事件[10],则将病人作为手术未延迟组,否则为手术延迟组;如果病人以二尖瓣反流为主要瓣膜病变,若其术前超声心动图提示左心室收缩末期直径≥45 mm、左心室射血分数≤60%或肺动脉压≥50 mmHg,则视其为手术延迟。临床实践中发现心脏瓣膜病病人就医模式如图1所示。根据病人在症状出现到就医时间是否超过2个月将延迟组分为病人延迟组和非病人延迟组,比较两组发病时和确诊时的心功能水平;根据就医后需要手术到接受手术的时间是否超过2个月将延迟组分为医疗延迟组和非医疗延迟组,比较两组诊断时和术前心功能水平。
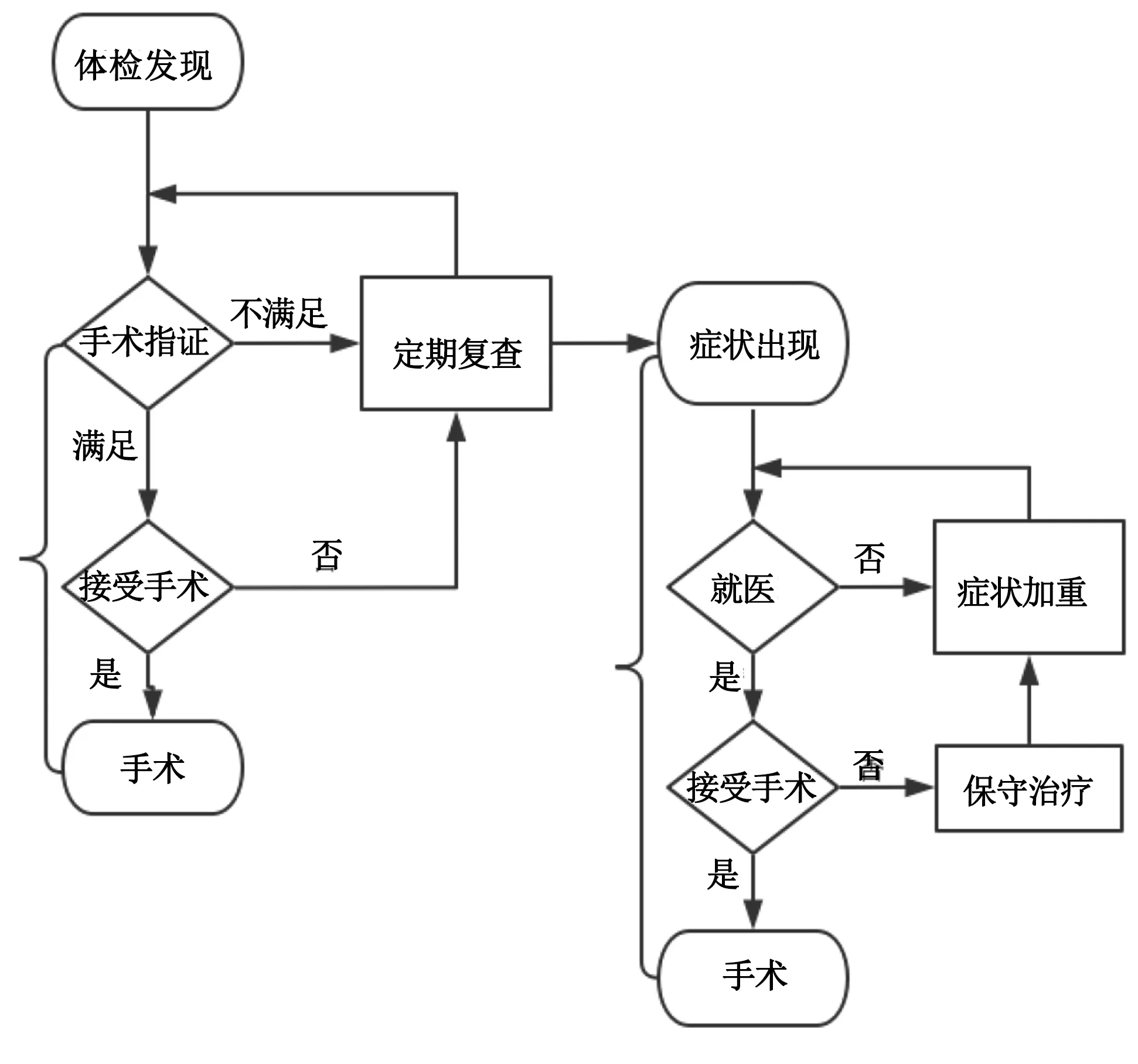
图1 心脏瓣膜病病人就医模式
2 结 果
252例心脏瓣膜病病人中,22例(8.7%)无手术延迟,230例(91.3%)存在手术延迟。延迟组与未延迟组临床资料比较见表1。延迟组中位手术延迟时间为3年,230例手术延迟的病人中合并心房颤动135例(58.7%),肺动脉高压137例(59.6%),血栓33例(14.3%),体循环栓塞19例(8.3%)。230例手术延迟病人中,病人延迟139例(60.4%),医疗延迟135例(58.7%),发病以及确诊时的心功能水平与病人延迟、医疗延迟的关系见表2、表3。

表1 未延迟组与延迟组临床资料比较
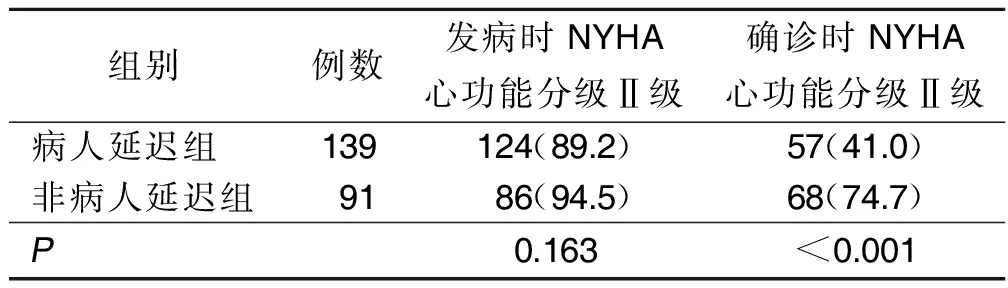
表2 心功能水平与病人延迟的关系 单位:例(%)
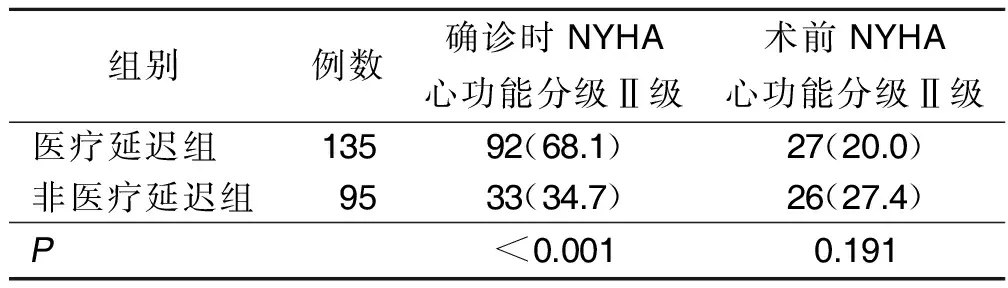
表3 心功能水平与医疗延迟的关系 单位:例(%)
3 讨 论
心脏瓣膜病是引起慢性心力衰竭的主要原因之一,且其作为慢性心力衰竭的病因比例较过去增大[11-12],其发病率与年龄呈正相关[13]。无论何种病因导致的心脏瓣膜病大都呈隐匿性起病,慢性或渐进性加重,从最初的单纯瓣膜病变逐渐引起血流动力学功能异常,到心肌重构、心力衰竭均有漫长的发病过程。临床上发现或诊断心脏瓣膜病大都因病人发生心力衰竭或严重并发症。近年来,随着基层医疗水平提高,居民健康意识普遍提高,定期的健康体检使早期发现心脏瓣膜病成为可能。体检时发现心脏杂音和超声心动图证据即可确诊。
3.1 影响总延迟的因素 延迟组与未延迟组发病年龄和性别比较差异均无统计学意义(P>0.05),尚不能认为发病年龄和性别对病人是否发生手术延迟有影响。延迟组较未延迟组行多瓣膜手术的比例高(P=0.026),这可能是由于延迟组病程较长导致一个瓣膜病变致血流动力学改变或心肌重构引起临近瓣膜相对的狭窄或关闭不全。延迟组NYHA心功能分级Ⅱ级比例较未延迟组高,说明延迟组发病时心功能较好,提示早期症状不显著影响日常生活可能是导致手术延迟的危险因素。心脏瓣膜病引起慢性的心功能不全症状常常不易被病人认知并理解,Frey等[14]研究发现慢性心力衰竭病人常合并一定程度的认知功能损害,且这些症状早期可经过休息自行缓解,因为症状对日常生活的影响并不显著,病人即使知道已经患病却仍有可能拒绝接受手术治疗。
3.2 心功能对病人延迟的影响 病人延迟组和非病人延迟组发病时NYHA心功能分级Ⅱ级比例比较差异无统计学意义(P>0.05),提示病人发病时的心功能水平对其就医是否延迟的影响并不明显。病人延迟组确诊时NYHA心功能分级Ⅱ级比例较非病人延迟组降低,差异有统计学意义(P<0.05)。NYHA心功能分级以病人的主观症状为依据,一些严重的急性心力衰竭症状会促使病人尽快就医,本研究结果可能受此干扰。
3.3 心功能对医疗延迟的影响 医疗延迟组确诊时NYHA心功能分级Ⅱ级的比例较非医疗延迟组高(P<0.05),两组术前NYHA心功能分级Ⅱ级比例比较差异无统计学意义(P>0.05)。确诊时NYHA心功能分级Ⅱ级是医疗延迟的危险因素。医疗延迟是作为医疗措施接受者的病人和医疗提供者协商后的结果。心脏瓣膜病手术干预的最佳时机在心脏外科领域仍存在争议,有研究认为最佳手术时机应是心室开始失代偿但心脏尚未发生显著的、不可逆的损害,且此时手术短期和长期风险均低于不手术的风险[15 ],这时病人常常症状不明显,甚至完全没有症状。2014年“ACC/AHA心脏瓣膜病患者管理指南”表明超声心动图是确定手术指证的核心指标,临床症状不是手术时机选择的主要指标[2],但当临床症状不明显影响生活,但超声心动图已满足手术指证时,即使医生建议手术,病人仍然倾向暂不手术,这是导致医疗延迟的主要行为因素。慢性心力衰竭对个人、家庭以及社会均造成较大的负担,心脏瓣膜病是我国慢性心力衰竭的第三大病因[11-12],早期手术治疗可以改善长期生存,降低心力衰竭发病率[16],避免疾病发展合并心房颤动及肺动脉高压等并发症,降低围术期风险[17-20]。心脏瓣膜病手术延迟现象是普遍存在的。疾病起病隐匿、进展缓慢是病人延迟就医以及对手术态度犹豫的客观原因。动员有手术指证的病人积极接受手术治疗,既能改善病人长期生存,减少心力衰竭发病率,还能降低手术风险。为改变心脏瓣膜病病人手术延迟的现状应当加强我国基层医疗诊治能力,提高指南的学习与运用以改善医疗决策;但是当医疗条件逐步完善时,要减少治疗延迟,病人教育是关键,要扭转注重改善临床症状的短期追求到注重改善预后的长期效果。

