夏麻祛痰止晕方联合复位法治疗痰浊上蒙型良性阵发性位置性眩晕46例
方名胜 谢道俊 房如意 陈祝越 程掌
良性阵发性位置性眩晕是临床常见、多发的急性周围性前庭病变,可见于各年龄段,以中老年人多见,主要症状包括眩晕、外界晃动感、恶心呕吐等,给患者的生活质量造成严重影响[1]。目前西医对良性阵发性位置性眩晕尚缺乏特异性治疗手段。手法复位是临床治疗良性阵发性位置性眩晕的首选治疗手段,操作简单,经治疗后部分患者的症状可明显改善,但仍保持有持续的头晕、漂浮感、昏沉感[2]。中医认为良性阵发性位置性眩晕属于本虚标实证,以肝肾脾不足为本,以风、火、湿、痰、瘀为标,虚实之间相互转化,脾虚则运化无权,聚液成痰,累及肾病,肾虚则无法濡养肝木,肝阳上亢而化风[3]。本研究以夏麻祛痰止晕方联合复位法治疗痰浊上蒙型良性阵发性位置性眩晕的疗效较好,结果总结如下。
1 对象与方法
1.1 对象
选取2019年10月至2020年10月间安徽中医药大学第一附属医院脑病中心收治的95例痰浊上蒙型良性阵发性位置性眩晕患者,按照随机数字表法将所有患者分为研究组48例和对照组47例,其中研究组脱落2例,剩余46例;其中,男20例,女性26例,年龄23~71岁,平均(48.62±5.09)岁,病程(5.21±1.80)个月,病变类型分为水平半规管17例、后半规管29例。对照组脱落1例,剩余46例;其中,男22例,女性24例,年龄24~70岁,平均(48.17±5.35)岁,病程(5.09±1.93)个月,病变类型分为水平半规管20例、后半规管26例。两组的性别、病程、病变类型、年龄等资料无明显差异(P>0.05),具有可比性。本研究符合安徽中医药大学第一附属医院伦理委员会相关规定。
1.2 纳入标准
(1)满足《良性阵发性位置性眩晕诊断和治疗指南2017》中的相关诊断标准[4];(2)中医符合《中医病证诊断疗效标准》中痰浊上蒙证的诊断标准[5],主症为头晕、目眩,次症包括视物旋转、胸闷作恶、头重如裹、呕吐痰涎,舌淡苔白腻,脉弦滑;(3)依从性良好,可配合完成本次研究;(4)观察对象自愿签署知情同意书。
1.3 排除标准
(1)近1个月进行抗焦虑、抗组胺、抗眩晕等相关治疗史;(2)伴有多种感染性病变;(3)心、肝、肾、肺等严重器质性病变;(4)急性脑血管病变、梅尼埃病、中耳炎、颈椎病等;(5)对本研究选用的药物过敏;(6)伴有手法复位禁忌症;(7)消化系统病变;(8)神经功能异常、无法正常交流者。
1.4 脱落标准
(1)因各种原因不愿继续治疗者;(2)未按照医嘱服药;(3)出现药物严重不良反应或并发症者;(4)研究员认为患者不宜进行本研究者;(5)失访者。
1.5 治疗方法
对照组:采用改良Epley复位法治疗,患者端坐于床前,医师协助患者头向患侧转头45°,并迅速将其头部超出床边下垂30°;医师协助患者头部逐渐转正,然后逐渐向健侧转头45°,患者躯体与头均向健侧反转,缓慢侧卧于床上,头部偏离135°,患者缓慢坐起,头部向前倾20°,一个治疗循环结束。每个体位在眼球震颤消失后保持60秒。每日1次。
研究组:在对照组基础上,联合夏麻祛痰止晕方治疗,方药组成:天麻10 g、法半夏6 g、炒白术10 g、茯苓15 g、石菖蒲12 g、远志6 g、黄芪30 g、大枣10 g、泽泻15g、川芎15 g、陈皮10 g、红景天6 g、钩藤15 g。随症加减,口干烦热,加川楝子12 g、栀子10 g;肝肾亏虚者,加生地黄15 g;由本院中药房统一水煎制,每剂取汁300 mL,分装2个真空袋,在早晚饭后30分钟温服,连续治疗4周。
1.6 观察指标
1.6.1 疗效评定 两组在治疗4周后,按照相关疗效标准进行评定[5]:(1)治愈,眩晕症状完全消失,眼震消退,位置试验呈阴性;(2)改善,眩晕症状明显好转,眼震减弱,位置试验呈阳性;(3)无效,眩晕症状无改变,眼震无改变,位置试验呈阳性,甚至病情加重。总有效率=(治愈例数+改善例数)/46×100%。
1.6.2 眩晕障碍(dizziness handicap inventory,DHI)量表 运用DHI量表对患者的病情进行评估[6],分为情感、躯体、功能,共3个方面。
1.6.3 多普勒测定 运用彩色多普勒超声仪测定患者右椎动脉、左椎动脉、基底动脉的平均血流速度。
1.6.4 中医证候量表 对患者主要中医证候进行量化评分[5],按照无轻中重分为4级,分别记为1~3分,各症状评分总和为中医证候积分。
1.7 统计学处理
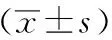
2 结果
2.1 两组痰浊上蒙型良性阵发性位置性眩晕患者的总有效率比较
研究组在治疗后的总有效率为93.48%(43/46),对照组为78.26%(36/46),差异比较有统计学意义(P<0.05)。见表1。

表1 两组痰浊上蒙型良性阵发性位置性眩晕患者的总有效率比较
2.2 两组痰浊上蒙型良性阵发性位置性眩晕患者的DHI评分比较
治疗前,两组的情感、躯体、功能评分无明显差异(P>0.05);两组治疗后的情感、躯体、功能评分明显降低(P<0.05);治疗后,研究组的情感、躯体、功能比对照组低,差异有统计学意义(P<0.05)。见表2。

表2 两组痰浊上蒙型良性阵发性位置性眩晕患者的情感、躯体、功能评分比较分)
2.3 两组痰浊上蒙型良性阵发性位置性眩晕患者的脑部血流比较
治疗前,两组的右椎动脉、左椎动脉、基底动脉的平均血流速度无明显差异(P>0.05);两组治疗后的右椎动脉、左椎动脉、基底动脉的平均血流速度显著升高(P<0.05);治疗后,研究组的右椎动脉、左椎动脉、基底动脉的平均血流速度比对照组高,差异有统计学意义(P<0.05)。见表3。
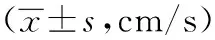
表3 两组痰浊上蒙型良性阵发性位置性眩晕患者右椎动脉、左椎动脉、基底动脉的平均血流速度比较
2.4 两组痰浊上蒙型良性阵发性位置性眩晕患者的中医证候评分比较
两组治疗后的中医证候评分明显降低,且研究组降低的更明显(P<0.05)。见表4。

表4 两组痰浊上蒙型良性阵发性位置性眩晕患者中医证候评分比较分)
3 讨论
良性阵发性位置性眩晕可在某个特定体位(坐起、低头、躺卧、转头、翻身)时出现短暂性眩晕或头晕症状,发作时持续时间一般不超1分钟,且病情易反复发作,随着年龄的增长,良性阵发性位置性眩晕的发病率呈上升趋势[7-8]。手法复位是首选的诊疗指南中推荐的治疗手段,能促使耳石复位,显著改善眼震的强度,但部分患者仍保持头晕、晕沉感、漂浮感等症状,若不有效的控制,症状可延续数天至数月,长期症状还可加重患者的的抑郁、焦虑等不良反应,加重生活质量的影响[9-10]。目前西医对良性阵发性位置性眩晕的残余症状尚缺乏规范有效的治疗手段,临床用药较为谨慎,而中医药在眩晕的也有多年的研究,在改善临床症状和提高疗效方案积累了丰富的经验。
中医将良性阵发性位置性眩晕归属于“眩晕”“头眩”的范畴,其主要病因为饮食不节,脾失健运,水谷运化无力,聚湿生痰,气虚气滞,导致头面失荣,或情志不悦,肝郁化火,风阳上扰;或跌扑坠损、外感风寒邪毒,导致经脉运行阻滞,清窍失养,聚液成痰,痰浊是导致该症的核心,痰饮随气上窜,上蒙清窍,脉络不通,痰浊中阻,发为眩晕[11-12]。本研究选用夏麻祛痰止晕方治疗,方中天麻、法半夏用作君药,二者为治风痰、眩晕的要药,天麻能平肝潜阳,祛风通络,止眩;法半夏能降逆止呕、燥湿化痰、消痞散结;茯苓、炒白术用作臣药,二者联用,健脾益胃,升阳祛痰;茯苓能渗湿利水,健脾宁心;白术能健脾益气,燥湿生津。川芎能行气活血,止眩祛风,与茯苓联用,加强养心定志、开达心气;陈皮能健脾理气,燥湿化痰;远志能祛痰解郁,定志安神,交通心肾;石菖蒲能豁痰开窍,和胃化湿,益智醒神;钩藤能祛风散痰,止眩定惊;红景天能活血益气,通脉。黄芪能益气固表;大枣能补气养血;泽泻能利水渗湿,化浊;九药用作佐药。甘草用作使药,能健脾益气,调和诸药。诸药合用,共同发挥健脾益气,除湿化痰,止眩通络的作用,以肝气得舒,痰湿得化,眩晕得解。该方风痰同治,痰瘀共消,标本兼治,符合痰浊上蒙型良性阵发性位置性眩晕的病机。本研究结果发现,研究组的疗效比对照组高,研究组的情感、躯体、功能、中医证候评分比对照组低。本研究结果发现,研究组治疗后的右椎动脉、左椎动脉、基底动脉的平均血流速度比对照组高。结果表明,夏麻祛痰止晕方有助于改善良性阵发性位置性眩晕患者的右椎动脉、左椎动脉、基底动脉的血流速度,有助于促使脑组织血流的恢复。
综上所述,夏麻祛痰止晕方可提高痰浊上蒙型良性阵发性位置性眩晕的疗效,有效减轻临床症状,改善脑部血流速度。同时本研究也存在一些不足,样本量较小,且随访时间较短,无法获得患者的远期随访疗效,结论存在一定的偏差。

