陈旧性脊柱结核重度后凸畸形截骨矫正术△
华文彬,杨 操,吴星火,张宇坤,郜 勇,李 帅,王 琨,王丙金,陈 超,杨述华
(华中科技大学同济医学院附属协和医院骨科,湖北武汉430022)
脊柱结核是引起脊柱后凸畸形的最常见病因之一。脊柱结核引起的脊柱病变包括椎体骨质破坏、椎旁脓肿等,严重者可继发脊柱后凸畸形甚至截瘫。保守治疗的患者脊柱后凸平均进展程度为15°,最终约3%~5%的脊柱结核患者会进展为严重的后凸畸形[1],引起疼痛、脊髓压迫、心肺功能障碍、肋骨骨盆撞击等症状[2]。脊柱结核残留畸形继发截瘫的发病率约为 15.0%~42.5%[3]。
以往文献报道了多种后路三柱截骨在重度脊柱后凸畸形中的应用,包括经椎弓根截骨(pedicle sub⁃traction osteotomy,PSO)[4]、闭合-开放楔形截骨[5-7]、经椎弓根楔形截骨(transpedicular wedge resection os⁃teotomy,bone-disc-bone osteotomy,BDBO)[8]、全脊椎切除(vertebral column resection,VCR)或后路全椎体切除 (posterior vertebral column resection,PVCR)[9-14]等方式治疗重度脊柱后凸畸形,均取得了良好的疗效。尽管后路三柱截骨用于治疗重度陈旧性结核性后凸畸形的临床疗效较好,脊柱结核由于存在感染后纤维瘢痕组织增生、严重角状后凸畸形、脊髓牵拉或压迫,手术矫形风险大,并发症发生率高。此外,重度陈旧性结核性后凸畸形患者常伴邻近节段椎管狭窄,增加了手术难度及后路三柱截骨矫形的神经并发症风险。
本文回顾性分析2012年1月—2017年12月收治的9例重度陈旧性结核性后凸畸形伴邻近节段椎管狭窄的患者,全部病例先行邻近节段椎管减压,再行后路三柱截骨矫形,随访观察矫形效果满意,报道如下。
1 手术技术
1.1 术前准备
加强全身营养支持治疗,有贫血者(血红蛋白≤70 g/L)予少量、多次输血,纠正贫血,术前充分备血;定期复查红细胞沉降率。结核性后凸畸形的手术指证包括重度后凸畸形、进展性神经功能障碍等。术中常规行神经电生理监测,包括感觉诱发电位(sen⁃sory evoked potential,SEP)和运动诱发电位(motor evoked potential,MEP)。
1.2 麻醉与体位
全身麻醉后,患者取俯卧位。
1.3 手术方法
取胸腰背部后正中切口,逐层切开皮肤、皮下组织和胸腰背筋膜,沿棘突两侧骨膜下剥离充分显露病变椎体上、下至少3个以上节段,包括邻近节段椎管狭窄所在节段。术中透视确定手术节段后,于病变椎体近端、远端各置入2~4对椎弓根螺钉。切除邻近节段椎管狭窄所在节段以及后凸畸形顶椎节段的棘突和椎板;矫形节段两侧椎弓根螺钉上安放临时固定棒固定,对一侧行前柱截骨时,另一侧的临时固定棒锁紧。其中8例行PVCR截骨矫形,完成病变椎体截骨后,通过两个临时固定棒交替塑形进行矫形,使脊柱后柱适度压缩,随时观察有无硬膜囊受压、脊髓张力过大、脊髓皱缩及过度短缩、截骨端错位压迫脊髓等情况,如有随时进行处理(图1a)。术中测量前方椎体切除后的椎体间隙高度后选取合适长度的钛网,填充自体松质骨和同种异体骨后椎间植骨(山西奥瑞,中国),前柱适度撑开,通过后柱适度加压,矫正后凸畸形,另1例行经椎弓根楔形截骨矫形,术中通过2根临时固定棒交替加压塑形闭合截骨端,截骨端缝隙直接填充自体松质骨和同种异体骨。分别将临时固定棒逐一更换为预弯的全长固定棒并锁紧(图1b),再次术中透视确定矫形满意。术中用流体明胶进行止血,硬膜囊外覆盖明胶海绵。肌层下放置引流管2~3根充分引流,逐层缝合关闭切口。手术全程均在神经电生理监测下进行,手术矫形完成后行唤醒试验。
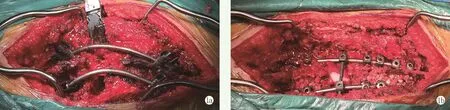
图1 患者,女,54岁,胸腰段陈旧性结核性后凸畸形,累及节段为T8~L2 1a:病变椎体近端置入4对椎弓根螺钉(T6~9),远端置入3对椎弓根螺钉(L2~4),邻近节段椎管狭窄节段行椎管减压,后凸畸形节段行PVCR截骨矫形 1b:矫形完成后,将临时固定棒逐一更换为预弯的全长固定棒并锁紧,手术固定融合节段(T8~L4),椎板同种异体骨颗粒植骨
1.4 术后处理
术后48~72 h根据伤口引流情况拔除引流管,有明显脑脊液者,拔管时间适度推迟至术后7~10 d。患者于床上行腰背肌功能锻炼。拔除引流管后开始佩戴支具下地活动。
2 临床资料
2.1 一般资料
2012年1月—2017年12月,共收治重度陈旧性结核性后凸畸形患者9例,男5例,女4例;年龄37~54岁,平均(47.11±9.76)岁。既往有明确脊柱结核病史,有抗结核药物治疗史;病变累及2个以上节段;术前脊柱后凸Cobb角均>60°。所有患者均无活动性肺结核病及脊柱结核。所有患者术前均表现为不同程度的背痛,合并下肢疼痛或麻木无力。根据脊髓损伤ASIA损害分级,术前C级1例、D级8例。所有患者影像均表现为椎体楔形压缩或整个椎体消失,椎间隙变窄或消失。本研究经本院医学伦理委员会审核批准,并经过患者及家属同意。
2.2 初步结果
本组手术时间280~450 min,平均(388.33±60.62)min。术中出血量 800~3 800 ml,平均(1 866.67±932.74)ml。全部病例术前均合并神经症状,其中2例术后神经症状加重,神经并发症发生率为22.22%。1例患者术前神经功能ASIA D级,术后为永久性全瘫(ASIA A级),该病例术中矫形前未对邻近椎管狭窄节段减压,矫形过程中狭窄节段脊髓压迫加重导致严重脊髓损伤,SEP和MEP信号消失,术中立即行补救性椎管减压,术后神经功能未获得改善。在后续8例患者中,均先行邻近节段椎管减压,再行后路三柱截骨矫形。另1例术前神经功能ASIA D级,SEP有信号,MEP无信号,术中SEP信号无变化,未见其他异常,术后发现一侧下肢肌力较术前下降(ASIA C级),予糖皮质激素、神经营养药等对症支持治疗,6个月后神经功能恢复至术前水平(ASIA D级)。该病例脊髓损伤原因可能是术中矫形过度,脊髓不能耐受。其余7例术后神经功能均有不同程度改善,5例恢复至ASIA E级,2例仍为ASIA D级但肌力有改善。
全部病例术后均获得随访,随访时间12~48个月,平均(27.33±13.78)个月。术前和末次随访时ODI评分分别为(57.64±9.22)分和(22.39±21.30)分(P<0.001);VAS背痛评分分别为(6.44±2.24)分和 (1.89±0.78)分(P<0.001)。后凸Cobb角术前(104.38±29.36)°显著减少至术后(36.20±16.23)°(P<0.001),平均矫正(68.22±21.01)°;末次随访后凸Cobb角矫正丢失(4.42±2.63)°。全部病例在术后12或24个月随访时椎体间植骨均获得骨性融合,典型病例见图2。

图2 患者,女,54岁,胸腰段陈旧性结核性后凸畸形,累及节段为T8~L2,行后凸畸形邻近节段椎管减压,T11和T12椎体切除,病变椎体近端置入4对椎弓根螺钉(T6~9),远端置入3对椎弓根螺钉(L2~4),前柱钛网植骨适度撑开术治疗 2a,2b:术前全脊柱正侧位X线片显示脊柱后凸畸形,后凸Cobb角为98° 2c:术前MRI显示胸腰段角状后凸畸形,椎体前柱塌陷,邻近节段黄韧带钙化、椎管狭窄 2d,2e:术后全脊柱正侧位X线片显示脊柱后凸畸形显著改善,后凸Cobb角为24°2f:术后24个月全脊柱侧位X线片显示后凸Cobb角为30°,矫形丢失6°
3 讨论
重度陈旧性结核性后凸畸形,由于严重的角状后凸畸形,术前脊髓受到严重牵拉;在后路三柱截骨矫形手术过程中,脊髓可能受到进一步牵拉、皱缩或过度短缩、截骨端错位压迫脊髓等,极易导致严重的脊髓神经损伤[7,9~14]。因此本研究采取两个临时固定棒交替塑形进行矫形,一方面可以维持截骨端的稳定性,防止截骨端错位;另一方面由于是渐进式矫形,术中可以在矫形过程中随时探查脊髓情况,一旦发生上述情况,可以及时采取干预措施,避免进一步的脊髓神经损伤。
由于重度陈旧性结核性后凸畸形后凸角度较大,需要更广泛的截骨以恢复矢状面平衡,而全椎体切除是一种很好的方式[15],可作为重度陈旧性结核性后凸畸形的首选截骨方式。在PVCR中,脊髓及压迫脊髓的楔形骨/椎间盘结构均完全显露,因此在脊髓周围行PVCR是安全的,且可一次性切除一个以上椎体[9~14]。对于后凸Cobb角适中的患者,经椎弓根楔形截骨术或PSO也可取得满意的疗效。
采取后路三柱截骨治疗重度陈旧性后凸畸形伴邻近节段椎管狭窄时,为了防止脊髓损伤的发生,首先需要充分备血,术中维持血压于90/60 mmHg(1 mmHg=0.133 kPa),防止术中血压骤降或长时间的低血压,避免术中脊髓缺血。术前通过影像学筛查顶椎区域以外节段是否伴椎管狭窄,并在矫形操作实施前对相应节段进行减压,防止矫形过程中发生脊髓受压,引起脊髓损伤。建议先行邻近节段椎管减压,再行后路三柱截骨矫正后凸畸形。由于这类患者术前已存在严重的脊髓牵拉和脊髓压迫,且多数已出现脊髓压迫症状,术中矫形手术操作必须轻柔,尽可能避免机械性损伤。同时应当注意适度矫形,避免脊髓形态变化过大,超过耐受程度而导致神经并发症发生。矫形过程中务必借助临时固定棒维持截骨端的脊柱稳定性,矫形过程循序渐进,一边矫形,一边探查脊髓有无受压,直至矫正程度满意,且确认脊髓无明显受压。术中神经电生理监测是减少术中脊髓损伤的重要手段,通过神经电生理监测,可以对术中脊髓损伤提前预警和及早发现,一旦出现脊髓损伤的征象,及时妥善应对,尽可能降低脊髓损伤程度。
综上所述,先行邻近节段椎管减压,再行后路三柱截骨是治疗重度陈旧性结核性后凸畸形伴邻近节段椎管狭窄的良好手术方式。重度陈旧性结核性后凸畸形具有角状后凸畸形的病变特点,其邻近节段常常伴椎管狭窄,增加了后路截骨矫形的神经并发症风险。为了减少神经并发症的发生,建议先行邻近节段椎管减压,再行后路截骨矫形,并且术中需要谨慎操作,适度矫形,充分减压,警惕脊髓损伤的发生。

