大承气汤合大柴胡汤加减保留灌肠联合甲磺酸加贝脂辅助治疗急性胰腺炎临床研究∗
陈建国 胡宗俊
(重庆大学附属三峡医院,重庆 404000)
急性胰腺炎是指胰腺分泌胰腺酶蛋白消化自身胰腺组织,导致胰腺及远端器官系统功能障碍的急性疾病,全球急性胰腺炎发病率为每年34/10万人,好发于中老年人群[1],随着生活和饮食方式的转变,急性胰腺炎发病率不断增加。据文献报道约20%急性胰腺炎患者病情较重,可发展为胰腺出血、坏死、脓肿,引起多脏器功能障碍甚至死亡[2]。早期药物治疗以质子泵抑制剂、蛋白酶抑制剂为主,在控制急性胰腺炎病情进展,降低并发症和避免不必要手术治疗方面有着重要作用。中医药治疗已成为急性胰腺炎治疗的重要组成部分,已经被多数研究证实能缩短住院时间、改善症状和理化指标、提高临床疗效[3-4]。大承气汤、大柴胡汤均出自东汉张仲景医著《伤寒论》,大承气汤是经典的泻下剂,主治阳明腑实证,大柴胡汤是表里双解剂,主治少阳阳明合病。两方合用可峻下热结、行气开结,和解少阳,并能促使肠道恢复,抗炎,缓解急性胰腺炎腹部症状[5-6]。但是鉴于早期胰腺炎治疗需严格禁食水、持续胃肠减压,管饲药物难以实施的弊端,本研究采用大承气汤合大柴胡汤加减保留灌肠联合甲磺酸加贝脂治疗。现报告如下。
1 资料与方法
1.1 病例选择 纳入标准:典型上腹部持续疼痛、血清淀粉酶升高3倍以上、腹部CT提示胰腺炎,符合2019版急性胰腺炎诊断标准[7];经中医辨证为腑实热结证,符合2017版《重症急性胰腺炎中西医结合诊疗指南》辨证诊治标准[8];年龄18周岁及以上;患者或者其直系亲属均自愿参与并签署同意书。排除标准:慢性胰腺炎、自身免疫性胰腺炎、既往胰腺手术史和胰腺炎病史者;合并心、脑、肝等系统严重基础病史者;合并胰腺肿瘤、其他部位恶性肿瘤、自身免疫性疾病者;先天肠道畸形、胃肠道手术史、结直肠癌等不适合灌肠治疗者。
1.2 临床资料 选择2019年1月至2020年6月本院收治的81例急性胰腺炎患者,根据入组奇偶顺序将患者分为两组。治疗组41例,男性23例,女性18例;年龄43~68岁,平均(53.26±6.05)岁;Ranson评分2~6分,平均(4.61±0.35)分;急性生理与慢性健康状况Ⅱ(APACHEⅡ)评分9~17分,平均(14.25±1.65)分;病情严重程度:轻度(不伴器官功能衰竭)11例,中度(伴一过性器官功能衰竭)21例,重度(伴持续器官功能衰竭)9例。对照组40例,男性21例,女性19例;年龄40~63岁,平均(52.01±5.76)岁;Ranson评分3~6分,平均(4.53±0.32)分;APACHEⅡ评分 10~16分,平均(14.12±1.52)分;病情严重程度:轻度10例,中度20例,重度10例。两组资料差异无统计学意义(P>0.05)。本研究符合《世界医学协会赫尔辛基宣言》相关要求并获得医院伦理委员会批准。
1.3 治疗方法 所有患者入院后均早期禁食水、持续留置鼻胃管胃肠减压、氧疗、质子泵抑制剂抑制胃酸分泌、乌司他丁抑制胰液分泌及胰酶活性,积极补液。伴发感染者根据药敏结果给予头孢类、碳青霉烯类抗生素抗感染,胰腺坏死者给予超声引导下穿刺引流,合并急性肾损伤者给予持续床旁血液滤过,伴呼吸衰竭者给予气管插管机械通气,伴休克者给予液体复苏。对照组在基础治疗上给予注射用甲磺酸加贝酯(成都天台山制药有限公司,国药准字H20066191,批号21200402163,规格0.1 g/支)0.3 g加入5%葡萄糖注射液静脉滴注,每日1次,症状减轻后可减量至0.1 g/d。治疗组在对照组基础上联合大承气汤合大柴胡汤加减水煎液保留灌肠治疗,处方:炒枳实30 g,柴胡30 g,大黄30 g,莱菔子30 g,木香20 g,延胡索30 g,白芍 30 g,黄连 15 g,黄芩 30 g,蒲公英 30 g,火麻仁30 g,姜半夏15 g,芒硝20 g,甘草15 g,厚朴30 g,大血藤30 g,牡丹皮30 g。加水500 mL,煮沸后文煎5 min过渣冷却至40℃保留灌注,保留时间1~2 h,每日早晚2次。加减:呕吐严重者加紫苏梗、竹茹。两组均连续治疗1周,治疗期间密切关注病情变化,出现保守治疗无效、急需外科干预的腹腔内出血或胰周感染性坏死等并发症时积极手术治疗。
1.4 观察项目 1)中医证候积分:根据《中药新药临床研究指导原则》[9]对主症和次症进行计分,根据症状轻重分为无、轻、中、重4级,主症分别计0、2、4、6分,次症分别计0、1、2、3分。2)临床指标:腹痛腹胀持续时间、禁食时间、转手术率、平均住院时间。3)病情严重程度评估:分别于治疗前后进行腹部CT扫描,采用修正CT严重指数评分(MCTSI)[10]、Balthazar CT评分[11]评估患者病情严重程度。MCTSI评分从胰腺炎症(正常计0分,胰腺伴或不伴胰腺周围炎症计2分,脂肪坏死计4分)、胰腺坏死(无计0分,30%胰腺坏死计2分,30%以上坏死计4分)以及胰外并发症(胸腔积液、腹水、血管、胃肠道等计2分)进行评分,总分0~10分,得分越高病情越重。Balthazar CT评分从胰腺CT表现(正常计0分,局灶性或弥漫型胰腺肿大计1分,胰腺异常伴胰腺周围脂肪模糊计2分,单个边界模糊积液计3分,多个边界模糊积液或胰腺或其周围积气计4分)和胰腺坏死(无坏死计0分,坏死范围小于胰腺体积的30%计2分,坏死范围占胰腺体积的30%~50%计分,坏死范围大于胰腺体积的50%计6分)进行评价,总分0~10分,得分越高病情越重。记录治疗期间相关不良反应,包括过敏反应和肝肾功能损伤、灌肠相关并发症等。
1.5 疗效标准 1)综合疗效标准[8]。痊愈:5 d(轻症)或10 d内(重症)症状体征、实验室、影像指标恢复正常。显效:5 d(轻症)或10 d内(重症)症状体征、实验室、影像指标明显改善或APACHEⅡ评分降低≥50%。有效:5 d(轻症)或10 d内(重症)症状体征、实验室、影像指标有所改善或APACHEⅡ评分降低<50%。无效:5 d(轻症)或10 d内(重症)症状体征、实验室、影像指标无改变或转手术治疗。死亡:因病情加重死亡。以痊愈+显效+有效为治疗总有效,无效和死亡为无效。2)中医证候疗效标准[9]。中医证候积分=(治疗前积分-治疗后积分)/治疗前积分×100%,并根据积分减分率进行疗效评价,分为痊愈(积分减分率>95%)、显效(70%≤积分减分率<95%)、有效(30%<积分减少率<70%)、无效(积分减分率<30%)。以痊愈+显效+有效为治疗总有效。
1.6 统计学处理 应用SPSS25.0统计软件。配对或独立样本t检验中医证候积分、临床相关指标、MCTSI、Balthazar CT评分等计量资料差异,χ2检验治疗有效率差异。检验水准α=0.05。P<0.05为差异有统计学意义。
2 结 果
2.1 两组临床疗效比较 见表1,表2。西医疗效比较,治疗组总有效率90.24%,高于对照组72.50%(P<0.05)。中医证候疗效比较,治疗组总有效率92.68%,高于对照组70.00%(P<0.05)。
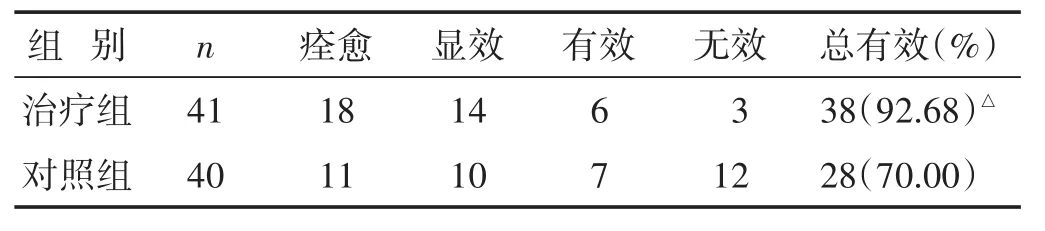
表2 两组中医疗效比较(n)
2.2 两组治疗前后临床指标比较 见表3。治疗组患者腹痛腹胀持续时间、禁食时间、平均住院时间均短于对照组(P<0.05),转手术率低于对照组(P<0.05)。

表3 两组治疗前后临床指标比较
2.3 两组治疗前后中医证候积分比较 见表4。两组治疗后腹满硬痛拒按、大便干结不通、日晡潮热、胸脘痞塞、呕吐、口臭、小便短赤积分均降低(P<0.05)。治疗组各项积分均低于对照组(P<0.05)。
表4 两组治疗前后中医证候积分比较(分±s)
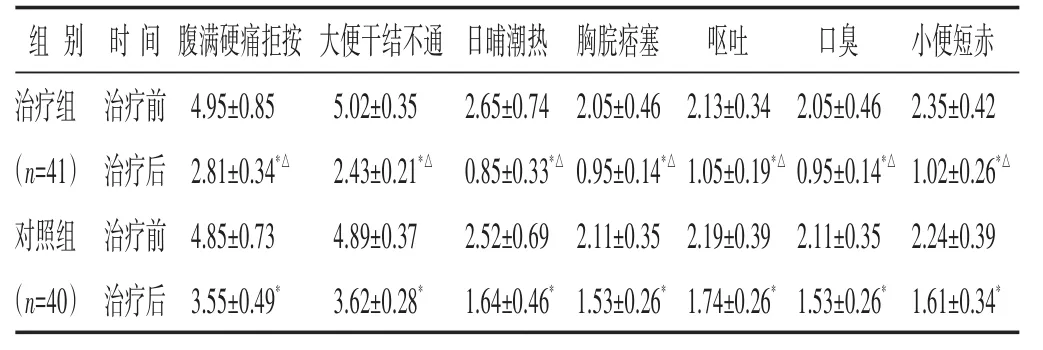
表4 两组治疗前后中医证候积分比较(分±s)
注:与本组治疗前比较,∗P<0.05;与对照组治疗后比较,△P<0.05。下同。
组别治疗组(n=41)对照组(n=40)时间治疗前治疗后治疗前治疗后腹满硬痛拒按4.95±0.85 2.81±0.34*△4.85±0.73 3.55±0.49*大便干结不通5.02±0.35 2.43±0.21*△4.89±0.37 3.62±0.28*日晡潮热2.65±0.74 0.85±0.33*△2.52±0.69 1.64±0.46*胸脘痞塞2.05±0.46 0.95±0.14*△2.11±0.35 1.53±0.26*呕吐2.13±0.34 1.05±0.19*△2.19±0.39 1.74±0.26*口臭2.05±0.46 0.95±0.14*△2.11±0.35 1.53±0.26*小便短赤2.35±0.42 1.02±0.26*△2.24±0.39 1.61±0.34*
2.4 两组治疗前后MCTSI、Balthazar CT评分比较 见表5。两组治疗后MCTSI、Balthazar CT评分均降低(P<0.05),治疗组MCTSI、Balthazar CT评分低于对照组(P<0.05)。
表5 两组治疗前后MCTSI、Balthazar CT评分比较(分±s)

表5 两组治疗前后MCTSI、Balthazar CT评分比较(分±s)
组别治疗组(n=41)对照组(n=40)时间治疗前治疗后治疗前治疗后MCTSI评分4.95±0.85 2.11±0.34*△4.83±0.81 3.61±0.53*Balthazar CT评分5.26±0.25 2.23±0.41*△5.21±0.29 3.82±0.37*
2.5 两组不良反应比较 两组均未出现药物过敏、肝肾功能损伤等药物治疗相关不良反应发生,治疗组观察期间亦无出现肠道黏膜损伤出血、肠痉挛、腹压升高等并发症。
3 讨 论
胰酶、炎性因子异常激活和生成介导的胰腺自身组织消化和剧烈炎症反应是急性胰腺炎发病的重要病理基础之一,抑制胰酶分泌,逆转胰腺自身组织消化,避免胰腺出血坏死是治疗胰腺炎的关键。甲磺酸加贝脂是具有抑制活化胰蛋白酶、激肽释放酶活性的非肽类蛋白抑制剂,在急性胰腺炎,尤其是水肿型或出血坏死型胰腺炎治疗方面有突出的疗效[12]。中医学认为胰腺炎属“腹痛”“胰瘅”范畴,病因为饮食不节、情志失调、外感六邪所致,病位在肝脾胃。发病病机是脾胃受损,升降失司,湿热内蕴,加之肝气郁结,木郁犯土,横逆犯胃,加重脾胃功能紊乱,最终湿热瘀毒蕴结,导致腑气不通,不通则痛,出现脘腹胀满、腹痛难忍、呕吐、大便不畅等腑实热结、少阳阳明合病症,治疗应以清热攻下、通里泄热、和解少阳法为主。
《金匮要略》载“腹满不减……当须下之,宜大承气汤”“按之心下满痛者……当下之,宜大柴胡汤”[13]。大承气汤合大柴胡汤方中大黄、芒硝苦寒泻下,荡涤肠胃,莱菔子消食除胀、火麻仁润肠通便,助泻下之功。柴胡和解表里、疏肝解郁,黄连、黄芩清热燥湿、泻火解毒,三者可和解清热,除少阳之邪。炒枳实破气消积、化痰散痞,厚朴化湿导滞,两者可行气滞,消痞除满。延胡索、木香,大血藤活血散淤、理气行血止痛,白芍祛风除湿,解毒镇痉,四者可疏肝解郁,缓急止痛。牡丹皮清热凉血、活血化瘀、蒲公英清热解毒、利尿散结,合用可清腑实之热。诸药合用可发挥清热泻下、和解少阳、疏肝行气、消痞除满之功效,大大缓解急性胰腺炎腹胀腹痛之症。
肠道功能紊乱在急性胰腺炎发病机制中发挥重要作用,早期恢复肠道功能对于控制胰腺炎病情进展有重要意义。本研究治疗组治疗后腹满硬痛拒按、大便干结不通、日晡潮热、胸脘痞塞、呕吐、口臭、小便短赤积分均明显下降,低于对照组,腹痛腹胀持续时间、禁食时间、平均住院时间均短于对照组,提示大承气汤合大柴胡汤加减保留灌肠可明显减轻急性胰腺炎患者肠道症状,缩短肠道功能恢复时间和住院时间。现代研究显示大黄、芒硝可提高肠道渗透压,促使肠蠕动和肠内容物排出[14-15],柴胡可通过抑制胃肠道Cajal间质细胞凋亡,改善胃肠功能紊乱模型大鼠胃肠功能[16],枳实能改善胃肠道动力障碍,促使肠胃蠕动和小肠推进,增加胃肠道排泄[17]。本研究采用大承气汤合大柴胡汤加减保留灌肠,既可发挥灌肠促使肠内容物排出的功能,又可提高药物吸收利用率,经肠道吸收可更好地发挥促使肠道蠕动、改善肠道功能紊乱的作用,进而更好地缓解临床症状。
本研究观察治疗组治疗后MCTSI、Balthazar CT评分均低于对照组,说明大承气汤合大柴胡汤加减保留灌肠有助于控制胰腺炎症、胰腺坏死以及周围症状。现代研究显示大黄游离蒽醌可通过抑制转化生长因子β/Smad信号通路,缓解急性胰腺炎大鼠炎症反应,进而保护胰腺组织学形态,抑制胰腺细胞凋亡坏死[18]。动物实验结果显示大黄、芒硝可明显降低急性坏死性胰腺炎大鼠血清白细胞介素-2、白细胞介素-6、肿瘤坏死因子-ɑ和淀粉酶水平[19]。柴胡皂苷可通过抑制c-fos、c-jun mRNA及蛋白表达改善胰腺炎大鼠胰腺外分泌功能[20],进而抑制胰腺酶蛋白过度合成。黄芩根茎中富含黄芩苷,具有抑菌抗炎效果,还可通过抑制蛋白激酶B/哺乳动物雷帕霉素靶蛋白(Akt/mTOR)抑制自噬体膜型蛋白的表达和胰腺炎大鼠胰腺细胞自噬,保护胰腺功能[21]。可见大承气汤合大柴胡汤加减保留灌肠不仅可改善肠道功能,而且对胰腺炎症状控制也有积极的意义。本研究治疗组西医疗效和中医证候疗效均优于对照组,且未发生灌肠相关不良反应,提示大承气汤合大柴胡汤加减保留灌肠联合甲磺酸加贝酯可提高急性胰腺炎疗效,优于单纯西医治疗,且安全性高。
综上,大承气汤合大柴胡汤加减保留灌肠具有灌肠和药物治疗双重作用,有助于改善急性胰腺炎肠道症状、胰腺功能和全身症状。联合甲磺酸加贝脂辅助治疗可提高治疗效果,控制胰腺炎病情进展,具有较高推广价值。

