老年晚期非小细胞肺癌患者治疗方式与预后的相关性分析
张贝贝,田应选,霍树芬,尚文丽,刘凌华,王君,任小平
随着中国人口老龄化进程的加快,肺癌在老年人中的发病率呈逐年上升趋势[1],其中非小细胞肺癌(non-small cell lung cancer,NSCLC)约占肺癌总人数的80%以上[2]。大部分老年肺癌患者被发现时已经处于局部晚期或晚期,其中局部晚期NSCLC患者肿瘤异质性很高,其治疗仍存在很多争议[3];针对这部分老年群体,目前缺少对其治疗现状及预后情况的真实世界研究;现实中,老年NSCLC患者因对年龄、衰老、器官功能下降等客观因素的顾虑及对手术创伤、放化疗毒副作用的恐惧,其更容易接受保守治疗或毒副作用轻微的靶向免疫治疗。目前,已发现的肺癌驱动基因中以表皮生长因子受体(epidermal growth factor receptor,EGFR)与间变性淋巴瘤激酶(anaplastic lymphoma kinase,ALK)最常见,靶点的突变阳性率为34%~57%,但随着EGFR-酪氨酸激酶抑制剂(tyrosine kinase inhibitor,TKI)、ALK-TKI等分子靶向药物的发展,治疗过程中不断产生耐药性,使分子靶向治疗进入“瓶颈期”[4];同时,现实生活中老年人的病理组织学获取困难及靶向免疫药物的可及性较差等问题,致使靶向免疫治疗在老年患者中较难实现个体化和精准化。因此,绝大多数老年晚期肺癌患者依旧接受传统放化疗及最佳支持治疗(best supportive care,BSC)(包括肿瘤相关症状的控制、抗肿瘤治疗合并症的处理、整体治疗结束后的康复治疗[5])。本研究旨在分析老年晚期NSCLC患者治疗方式与预后的相关性,从而指导临床决策,实现最优化治疗,提高患者的生存质量。
1 对象与方法
1.1 研究对象 回顾性选取2013-12-31至2019-09-30于陕西省人民医院老年呼吸科、肿瘤科、胸外科住院治疗的老年晚期NSCLC患者194例为研究对象。其中男118例(60.8%),女76例(39.2%);年龄:60~74岁133例(68.6%),≥75岁61例(31.4%);有吸烟史101例(52.1%);有合并症143例(73.7%);体力活动状态(performance status,PS)评分:1分64例(33.0%),2分47例(24.2%),3分52例(26.8%),4分31例(16.0%);TNM分期:Ⅲa期70例(36.1%),Ⅲb期88例(45.4%),Ⅳ期36例(18.5%);有远处转移158例(81.4%);治疗方式:BSC 32例(16.5%),积极抗肿瘤治疗162例(83.5%)(其中一线化疗55例、手术联合化疗40例、化疗联合放疗40例、其他治疗27例)。纳入标准:(1)年龄≥60岁。(2)确诊为晚期NSCLC:每个病灶均经支气管镜或经皮穿刺活检术确诊为NSCLC,且均为原发性肺癌;TNM分期为Ⅲ期或Ⅳ期[6]。(3)PS评分为1~4分。(4)近3个月未进行放化疗,且无放化疗禁忌证。排除标准:(1)合并其他非肺部的恶性肿瘤;(2)诊断不明确;(3)病例资料不完整;(4)失访时间>6个月。
1.2 研究方法 收集患者的一般资料(性别、年龄、吸烟史、合并症、PS评分、TNM分期、远处转移情况)及随访资料,计算患者的总生存期(overall survival,OS)和中位生存时间(median survival time,MST)。其中OS的定义为从入院确诊为NSCLC到不论任何原因导致死亡的时间,以月为单位。随访截止日期为2020-09-01。在数据截止时未登记死亡日期或仍存活的患者,以随访记录的最终日期作为截止日期。采用通用毒副作用术语标准3.0版本(Conmon Terminology Criteria for Adverse Events,CTCAE v3.0)评估患者毒副作用发生情况[7]。
1.3 观察指标 (1)分析所有患者的OS和MST及随访截止时患者的生存情况。(2)比较BSC患者和积极抗肿瘤治疗患者一般资料、生存情况。(3)比较一线化疗、手术联合化疗、化疗联合放疗患者一般资料、生存情况。(4)分析老年晚期NSCLC患者预后的影响因素。(5)观察一线化疗、手术联合化疗、化疗联合放疗患者毒副作用发生情况。
1.4 统计学方法 采用SPSS 22.0统计学软件进行数据处理。计数资料以相对数表示,组间比较采用χ2检验;采用Kaplan-Meier法绘制生存曲线,组间比较采用Log-rank检验;老年晚期NSCLC患者预后影响因素分析采用多因素Cox回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 生存情况 所有患者的OS为18.4〔95%CI(15.7,21.1)〕个月,MST为12.1〔95%CI(11.3,12.9)〕个月。随访截止时生存41例、死亡153例。
2.2 BSC患者和积极抗肿瘤治疗患者一般资料比较BSC患者和积极抗肿瘤治疗患者性别、年龄、PS评分、TNM分期、远处转移情况比较,差异有统计学意义(P<0.05);BSC患者和积极抗肿瘤治疗患者吸烟史、合并症情况比较,差异无统计学意义(P>0.05),见表1。

表1 BSC患者和积极抗肿瘤治疗患者一般资料比较〔n(%)〕Table 1 Comparison of general data between patients with BSC and patients with active anti-tumor therapy
2.3 BSC患者和积极抗肿瘤治疗患者生存情况 BSC患者和积极抗肿瘤治疗患者的OS分别为7.4〔95%CI(5.2,9.7)〕个月、20.8〔95%CI(17.8,23.9)〕个月,MST分别为6.0〔95%CI(4.6,7.4)〕个月、14.0〔95%CI(12.6,15.4)〕 个 月。BSC患 者 累 积 生存率低于积极抗肿瘤治疗患者,差异有统计学意义(χ2=35.120,P<0.001),见图1。

图1 BSC患者和积极抗肿瘤治疗患者生存曲线Figure 1 Survival curve of patients with BSC and patients with active anti-tumor therapy
2.4 一线化疗、手术联合化疗、化疗联合放疗患者一般资料比较 一线化疗、手术联合化疗、化疗联合放疗患者性别、年龄、合并症情况、PS评分、TNM分期、远处转移情况比较,差异无统计学意义(P>0.05);一线化疗、手术联合化疗、化疗联合放疗患者吸烟史比较,差异有统计学意义(P<0.05),见表2。

表2 一线化疗、手术联合化疗、化疗联合放疗患者一般资料比较〔n(%)〕Table 2 Comparison of general data in patients with first-line chemotherapy,surgery combined with chemotherapy and chemotherapy combined with radiotherapy
2.5 一线化疗、手术联合化疗、化疗联合放疗患者生存情况 一线化疗、手术联合化疗、化疗联合放疗患者的OS分别为11.5〔95%CI(9.3,13.6)〕个月、23.9〔95%CI(20.5,27.3)〕 个 月、14.4〔95%CI(8.8,20.4)〕个月,MST分别为11.0〔95%CI(9.7,12.3)〕个月、28.0〔95%CI(22.5,33.5)〕个月、10.0〔95%CI(6.1,13.9)〕个月。一线化疗、化疗联合放疗患者累积生存率低于手术联合化疗患者,差异有统计学意义(χ2=34.670,P<0.001;χ2=15.486,P<0.001);一线化疗患者和化疗联合放疗患者累积生存率比较,差异无统计学意义(χ2=0.919,P=0.338),见图2。

图2 一线化疗、手术联合化疗、化疗联合放疗患者生存曲线Figure 2 Survival curve of patients with first-line chemotherapy,surgery combined with chemotherapy,and chemotherapy combined with radiotherapy
2.6 老年晚期NSCLC患者预后影响因素分析 以老年晚期NSCLC患者预后为因变量(赋值:生存=0,死亡=1),性别(赋值:男=0,女=1)、年龄(赋值:60~74岁=0,≥75岁=1)、吸烟史(赋值:无=0,有=1)、合并症(赋值:无=0,有=1)、PS评分(赋值:1分=1,2分=2,3分=3,4分=4)、TNM分期(赋值:Ⅲa期=1,Ⅲb期=2,Ⅳ期=3)、远处转移情况(赋值:无=0,有=1)、治疗方式(赋值:BSC=0,一线化疗=1,手术联合化疗=2,化疗联合放疗=3,其他治疗=4)为自变量,进行多因素Cox回归分析,结果显示,年龄、合并症、PS评分、TNM分期、远处转移、一线化疗、手术联合化疗是老年晚期NSCLC患者预后的影响因素(P<0.05),见表3。
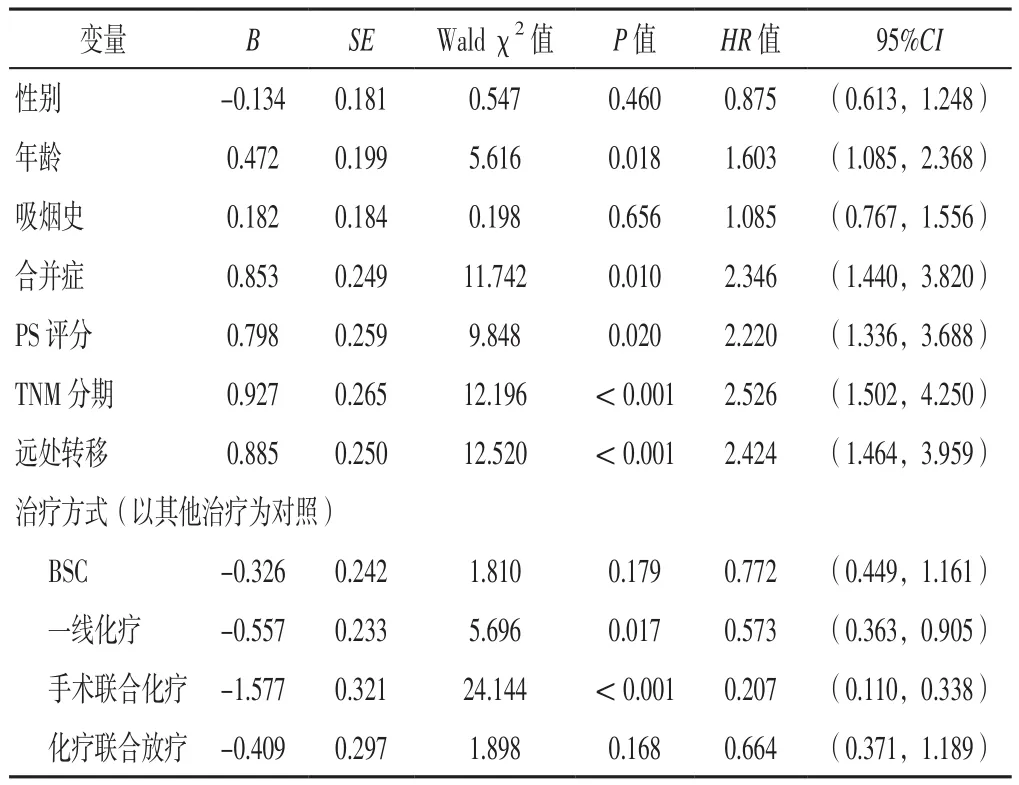
表3 老年晚期NSCLC患者预后影响因素的多因素Cox回归分析Table 3 Multivariate Cox regression analysis of prognostic factors of elderly patients with advanced NSCLC
2.7 一线化疗、手术联合化疗、化疗联合放疗患者的毒副作用发生情况 一线化疗患者中,发生血液系统毒副作用18例(其中轻度骨髓抑制12例、中度骨髓抑制5例、重度骨髓抑制1例)、消化系统毒副作用14例(其中恶心6例、呕吐4例、便秘2例、腹泻2例);手术联合化疗患者中,发生血液系统毒副作用11例(其中轻度骨髓抑制7例、中度骨髓抑制3例、重度骨髓抑制1例)、消化系统毒副作用10例(其中恶心7例、呕吐2例、腹泻1例);化疗联合放疗患者中,发生血液系统毒副作用20例(其中轻度骨髓抑制10例、中度骨髓抑制8例、重度骨髓抑制2例)、消化系统毒副作用10例(其中恶心6例、呕吐2例、便秘1例、腹泻1例)。
3 讨论
肺癌主要分为小细胞肺癌(small cell lung cancer,SCLC)和NSCLC,其中NSCLC约占85%;NSCLC患者中大部分是老年人,其中>65岁的患者占50%以上,而>70岁的患者占30%~40%[8];老年人作为一个特殊的群体,长期受衰老和慢性疾病的影响,导致其罹患肺癌的概率极大增加,而且绝大多数发现时已是晚期[3];同时老年晚期NSCLC患者肿瘤异质性大且耐受性差,这导致治疗难度增大;故老年晚期NSCLC患者的预后现状不容乐观。因受到社会、经济、家庭等医疗以外诸多因素的影响,导致部分患者失去治疗机会,或主观拒绝放化疗而接受BSC。BSC定义为致力于维持和提升健康,增强应对诊断和治疗需求的能力,在不考虑预后的前提下确保患者获得最理想的疗效和生活质量[5]。故本研究着眼于老年晚期NSCLC患者治疗方式与预后的相关性,从而指导临床决策,延长患者生存期,提高生存质量。
本研究结果显示,194例患者的MST为12.1〔95%CI(11.3,12.9)〕个月,其中治疗方式为BSC、积极抗肿瘤治疗者分别有32例(16.5%)、162例(83.5%);多因素Cox回归分析结果显示,年龄、合并症、PS评分、TNM分期、远处转移、一线化疗、手术联合化疗是老年晚期NSCLC患者预后的影响因素。多项研究均表明,年龄、PS评分、TNM分期、远处转移情况、治疗方式是老年NSCLC患者预后的重要影响因素,且随着年龄增长,受基础疾病及衰老的影响,患者对疾病的反应性较差,癌症早期阳性症状不明显,一旦发现已是晚期甚至终末期,常伴随多处转移,PS评分也逐渐增加,治疗方式选择受限,仅能给予BSC以缓解症状及改善生活质量[9-10]。与国内学者的研究结果一致[11],本研究中BSC患者累积生存率低于积极抗肿瘤治疗患者,产生这种结果的原因系年龄、合并症、PS评分、TNM分期、远处转移、治疗方式对生存率的综合影响。因此,对于能够耐受各种积极抗肿瘤治疗的老年晚期NSCLC患者,临床医生要给予正面疏导与鼓励,尽早给予患者积极抗肿瘤治疗,从而延长生存期。
手术是早期NSCLC患者的重要根治手段,但部分中晚期患者新辅助治疗(化疗或化疗联合放疗)有效后仍能行手术治疗[12]。考虑衰老和身体功能下降对手术耐受性的影响,同时受经济、家庭等医疗外因素的影响,很多老年晚期NSCLC患者放弃手术,但诸多研究均表明,手术仍然是可切除病灶的最佳治疗方式[13-16]。本研究结果显示,一线化疗、化疗联合放疗患者累积生存率低于手术联合化疗患者。YANG等[13]研究显示,在NSCLC患者中,行肺部切除手术者的5年生存率高于接受化疗联合放疗者(25.1%比5.8%);国内有研究表明,既往行根治性手术的NSCLC患者的生存期长于既往未行根治性手术的患者(P<0.005)[14];还有研究显示,手术是NSCLC患者预后的独立保护因素(OR=0.526,P=0.02)[15-16];特别是对于局部晚期(T3N0~2期)NSCLC患者,手术能带来明显获益,并且年龄>75岁的患者仍能获益[17]。表明接受手术切除的患者一般具有较长的生存期,本研究结果与其一致。手术治疗方案的不断优化和微创化使得越来越多的老年患者能够耐受手术并从中获益,年龄不是限制手术的绝对禁忌证。
化疗联合放疗是中晚期NSCLC患者的重要治疗策略[18]。本研究结果显示,一线化疗、手术联合化疗、化疗联合放疗患者吸烟史比较有统计学差异。有研究表明,烟草暴露是影响肺癌发病率的主要因素[19],但吸烟情况、吸烟指数与肺癌患者生存期之间的关系尚未明确[19-20],且本研究多因素Cox回归分析结果并未发现吸烟史是老年晚期NSCLC患者预后的影响因素,故吸烟史对老年晚期NSCLC患者生存期的影响还需要进一步研究。本研究结果显示,一线化疗、化疗联合放疗患者的OS分别为11.5〔95%CI(9.3,13.6)〕个月、14.4〔95%CI(8.8,20.4)〕个月,MST分 别为 11.0〔95%CI(9.7,12.3)〕 个 月、10.0〔95%CI(6.1,13.9)〕个月;一线化疗患者和化疗联合放疗患者累积生存率比较无统计学差异。国内有学者研究结果显示,化疗组、放疗组和化疗联合放疗组患者的平均生存时间分别为(21.5±2.5)、(20.0±2.0)、(16.6±2.4)个月[21]。表明对于老年晚期NSCLC患者,化疗联合放疗尚未展现出联合治疗的优势,而选择化疗联合放疗时应对患者的一般情况、耐受性和生存获益进行综合评估,从而选出优势群体。
毒副作用是放化疗等抗肿瘤治疗考虑的重要问题,对患者进行抗肿瘤治疗时在兼顾获益的同时必须考虑其耐受性。有研究显示,化疗联合放疗组毒副作用发生率高于单纯放疗组(47.06%比23.53%,P<0.05);其中毒副作用多表现为轻度骨髓抑制以及恶心呕吐、便秘等胃肠道反应[22-23]。本研究中接受一线化疗、手术联合化疗、化疗联合放疗的部分老年晚期NSCLC患者产生了血液系统及消化系统的毒副作用,提示放疗、化疗的毒副作用不容忽视,老年患者因机体衰老及功能下降,对治疗耐受性差,往往更容易产生毒副作用,故需要加强对毒副作用的预警并给予预防性干预,这样才能保证治疗顺利进行,并保障达到预期的治疗效果。
本研究中BSC患者和积极抗肿瘤治疗患者性别、年龄、PS评分、TNM分期、远处转移情况比较有统计学差异,分析原因主要是样本量小和研究对象选择的偏倚,这可能会对本研究结果产生一定影响;同时,本研究对毒副作用的研究不深入,还需要扩大样本量,同时细化毒副作用的等级及严重程度,进一步研究不同治疗方法的毒副作用发生情况,从而为临床治疗提供参考。
综上所述,积极抗肿瘤治疗较BSC能明显提高老年晚期NSCLC患者的生存率、延长生存期,且一线化疗、手术联合化疗是老年晚期NSCLC患者预后的保护因素。此外,在接受多种抗肿瘤治疗时需警惕血液、消化系统毒副作用的发生。
作者贡献:张贝贝进行文章的构思与设计、统计学处理、结果的分析与解释,撰写论文;田应选进行研究的实施与可行性分析,对文章整体负责、监督管理;霍树芬、尚文丽进行数据收集、整理;刘凌华进行结果的分析与解释;田应选、王君进行论文的修订;田应选、任小平负责文章的质量控制及审校。
本文无利益冲突。

