玻璃体积血1413例病因及临床特点分析
金淑萍,杨 义,张文芳,周 然,李玉婷
0引言
玻璃体积血是发生于眼部的一种严重致盲的眼科疾病,据统计约每年每100000人中7人会出现玻璃体积血[1-2]。玻璃体积血为多种疾病的最终结局,可由多种病因所致,不同病因与患者的年龄、性别、种族、是否伴有全身疾病(如高血压、糖尿病)等相关,常见病因包括视网膜增殖性病变、血管性疾病、视网膜脱离、视网膜裂孔、玻璃体后脱离、外伤性眼病等[3]。玻璃体积血的治疗以保守观察及经平坦部玻璃体切除(pars plana vitrectomy, PPV)术为主,PPV在适当的时机被认为是治疗玻璃体积血的金标准[2-3]。本研究对2013-03/2019-11在我院诊断为玻璃体积血且行PPV术后的患者进行回顾性分析,现将结果汇报如下。
1对象和方法
1.1对象回顾2013-03/2019-11在我院诊断为玻璃体积血且行PPV手术的患者1413例1437眼的住院病历资料,其中右眼717眼(49.90%),左眼720眼(50.10%);单眼发病者1389例(98.30%),双眼发病者24例(1.70%);患者自觉眼前黑影遮挡,伴有视力明显减退或者视物不见;就诊时出血时间2h~10a,急性眼外伤(受伤时间≤24h)后平均就诊时间为9.90h。纳入标准:(1)就诊时矫正视力<0.05,外伤后玻璃体出血或病因不明确的大量玻璃体积血不能吸收者,部分病例B超显示合并视网膜脱离;(2)均行PPV术或联合白内障及其它内眼手术者。排除标准:(1)少量玻璃体积血能自行吸收者;(2)既往有病因明确的眼后节手术史患者。本研究通过兰州大学第二医院伦理委员会审查,已获得患者本人及家属的知情同意。
1.2方法收集患者病史资料,包括基本资料、视力、眼压、裂隙灯、检眼镜、三面镜、眼部B超等详细的眼科检查结果进行分析。
统计学分析:应用SPSS 19.0统计软件对数据进行统计学处理。对玻璃体积血构成情况在不同年龄、性别患者中的差异比较采用Fisher确切概率法。P<0.05为差异具有统计学意义。
2结果
2.1玻璃体积血的病因构成本组患者1437眼中,增殖型糖尿病性视网膜病变(proliferative diabetic retinopathy,PDR)所致玻璃体积血542眼(37.72%),视网膜静脉阻塞(retinal vein occlusion,RVO)388眼(27.00%),眼外伤189眼(13.15%),视网膜裂孔和视网膜脱离(retinal tear/retinal detachment,RT/RD) 98眼(6.82%),Ealse病44眼(3.06%),玻璃体后脱离(posterior vitreous detachment,PVD)42眼(2.92%),息肉样脉络膜血管病变(polypoidal choroidal vasculopathy,PCV)37眼(2.57%),Terson综合征18眼(1.25%),视网膜大动脉瘤(retinal macroaneurysms,RM)10眼(0.70%),其它(包括湿性年龄相关性黄斑变性、高血压视网膜病变、视网膜血管炎、葡萄膜炎、视网膜血管瘤、高度近视脉络膜新生血管、特发性脉络膜新生血管病变、眼缺血综合征、脉络膜脱离、眼内占位性病变及增生性玻璃体视网膜病变)49眼(3.41%),病因不明20眼(1.39%),见表1。
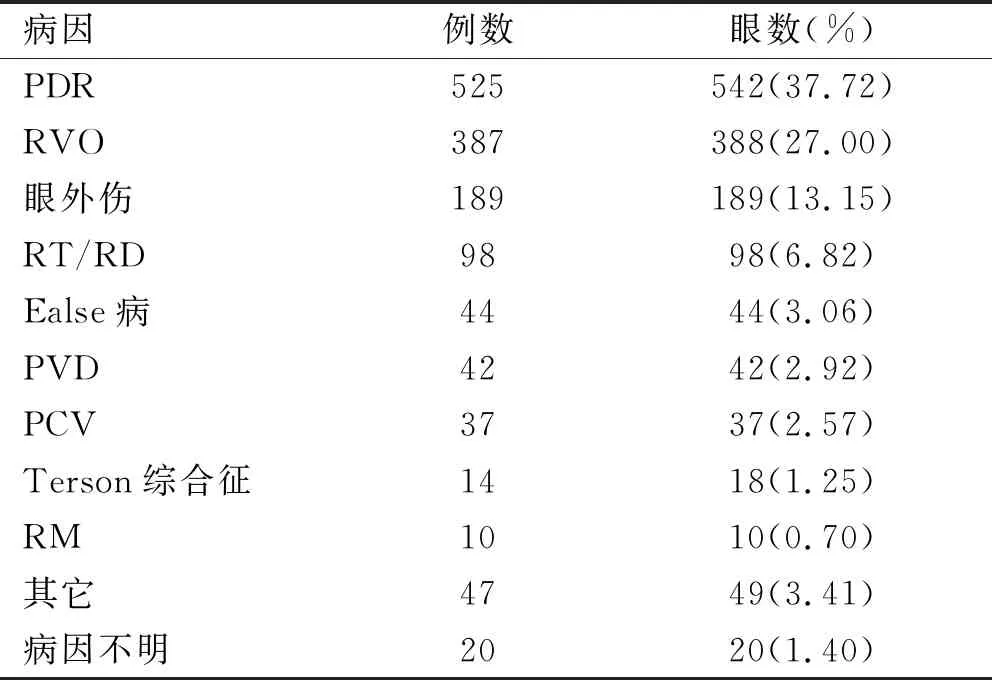
表1 纳入患者玻璃体积血的病因构成
2.2不同病因玻璃体积血患者年龄分布情况本组患者1437眼中,年龄4~85(平均53.53±13.8)岁。参照世界卫生组织(WHO)年龄划分标准[4]将所有患者分为3个年龄组,≤44岁患者为青年组,45~59岁患者为中年组,≥60岁患者为老年组,其中青年组患者308眼(21.43%),中年组患者590眼(41.06%),老年组患者539眼(37.51%)。不同年龄组患者病因构成差异有统计学意义(P=0.003)。青年组中,眼外伤所致玻璃体积血108眼(35.06%),PDR 70眼(22.73%),Ealse病36眼(11.69%),RVO 30眼(9.74%),RT/RD 22眼(7.14%);中年组中,PDR所致玻璃体积血266眼(45.08%),RVO 171眼(28.98%),眼外伤59眼(10.00%),RT/RD 38眼(6.44%),PVD 14眼(2.37%);老年组中,PDR所致玻璃体积血206眼(38.22%),RVO 187眼(34.69%),RT/RD 38眼(7.05%),PCV 25眼(4.64%),眼外伤22眼(4.08%),见表2。
2.3不同病因玻璃体积血患者性别分布情况本组患者1437眼中,其中男859眼(59.78%),女578眼(40.22%)。不同性别患者病因构成差异有统计学意义(P<0.001)。男性患者的主要致病原因依次为PDR(36.32%)、RVO(21.65%)、眼外伤(18.98%)、RT/RD(6.75%)、Ealse病(4.31%)及PCV(2.68%);女性患者的主要致病原因依次为PDR(39.79%)、RVO(34.95%)、RT/RD(6.92%)、眼外伤(4.50%)、PVD(3.46%)和PCV(2.42%),见表2。
2.4不同病因玻璃体积血患者民族分布情况本组患者1437眼中,其中汉族1314眼(91.44%),回族69眼(4.80%),东乡族22眼(1.53%),其它少数民族32眼(2.23%)。汉族和回族患者的致病原因前三位分别为PDR、RVO、眼外伤;东乡族患者的致病原因前三位分别为PDR、Ealse病、眼外伤;其它少数民族患者的致病原因前三位分别为RVO、眼外伤、PDR,见表2。

表2 不同病因玻璃体积血患者年龄、性别和民族分布情况眼(%)
2.5不同病因玻璃体积血患者全身疾病情况本研究纳入患者1437眼中,单纯伴有糖尿病者273眼,单纯伴有高血压者321眼,同时合并高血压和糖尿病者317眼。本组患者玻璃体积血的前两大病因分别为PDR和RVO。PDR患者542眼中,单纯伴有糖尿病者255眼,单纯伴有高血压者4眼,合并高血压和糖尿病者274眼。RVO患者388眼中,视网膜分支静脉阻塞(branch retinal vein occlusion,BRVO)患者347眼,其中单纯伴有糖尿病者8眼,单纯伴有高血压者197眼,合并高血压和糖尿病者25眼;视网膜中央静脉阻塞(central retinal vein occlusion, CRVO)患者41眼,其中单纯伴有糖尿病者2眼,单纯伴有高血压者21眼,合并高血压和糖尿病者1眼。
3讨论
玻璃体由99%的水和1%的低分子量溶质、胶原蛋白和透明质酸组成,当出血进入玻璃体腔时,胶原蛋白介导的血小板聚集继而形成血凝块[3]。
从疾病自身的发病率来看,视网膜血管性疾病中糖尿病视网膜病变(diabetic retinopathy, DR)发病率位居第一,RVO发病率位居第二[5-6],这与本研究结果一致。PDR为本研究中首位导致玻璃体积血的病因,平均发病年龄55.57±10.5岁,其中男性发病率57.56%,女性发病率42.44%,男性发病率略高于女性;从年龄分组来看,中年组患者DR进入增殖期后似乎更容易出现玻璃体积血,中年组266眼(49.08%)>老年组206眼(38.00%)>青年组70眼(12.92%),考虑与中年人群糖尿病发病时间及特点有关,有待于更进一步的研究证明。多年来,全视网膜激光光凝术(panretina photocoagulation, PRP)一直是高风险PDR的标准治疗方法,已被证明能减少50%以上因玻璃体出血造成的视力损伤[7]。本研究中PDR患者542眼中,术前行视网膜激光光凝术者111眼(20.48%),其余431眼(79.52%)患者未曾行PRP治疗,可进一步证实未及时行PRP治疗的患者相对于及时行PRP治疗的患者似乎更容易出现玻璃体积血。
RVO的确切发病机制目前尚不清楚,约50%以上患者伴随高血压、糖尿病等全身疾病[6-8],本研究中388眼RVO患者中伴有高血压者244眼(62.89%),伴有糖尿病者36眼(9.28%),二者之和超过50%,其中347眼BRVO患者中高血压、糖尿病的患病率分别为63.98%、9.51%;41眼CRVO患者中高血压、糖尿病患病率分别为53.66%、7.32%。既往研究表明RVO的患病率因民族、性别而异,并随年龄增长而增加,各民族人群CRVO患病率均低于BRVO[8-9]。本研究中,BRVO患病率占RVO的89.43%。RVO平均发病年龄58.70±9.8岁。相较于青年人来讲,中老年患者更容易发生RVO,92.27%(358眼)的RVO患者为中老年人。上述研究结果表明,高血压、高龄及糖尿病作为RVO的危险因素,高血压及高龄的危险性高于糖尿病,但该结论有待于更近一步研究证实。激光治疗被公认为是控制RVO病情的手段之一,研究证明,激光治疗可减轻黄斑水肿、改善玻璃体积血[10]。本研究中,388眼RVO患者中术前行视网膜激光治疗者51眼(13.14%),86.86%患者未曾行视网膜激光治疗。近年来,抗血管内皮生长因子(VEGF)治疗逐渐常规化,可有效消退新生血管而预防玻璃体出血[11]。本研究中,388眼RVO患者仅6眼(1.55%)术前曾行抗VEGF治疗,而98.45%的患者未曾行抗VEGF治疗。因此及早的激光及抗VEGF治疗可改善或预防RVO及DR患者出现玻璃体出血的情况。研究表明,反复玻璃体腔注射抗VEGF药物可显著改善RVO患者玻璃体出血[12-13]。
眼外伤是44岁以下男性青年人群中玻璃体积血的主要原因。本组病例中眼外伤占所有玻璃体积血病因的13.15%,继PDR及RVO之后排第三位。眼外伤患者189眼,发病年龄4~79(平均40.27±15.1)岁。其中青年眼外伤108眼,本研究中眼外伤在青年组玻璃体积血的所有病因中及青年人在眼外伤患者中均居首位,分别占35.06%(108/308)、57.14%(108/189)。本研究纳入的眼外伤患者189眼中,男性163眼(86.24%),女性26眼(13.76%),分析性别差异与男性从事建筑等危险职业,缺乏防护意识、男性好斗而发生肢体冲突及车祸等因素有关。眼外伤玻璃体出血的机制包括钝挫伤、穿通伤及破裂伤,在外伤合并玻璃体出血的情况下,应考虑是由于视网膜裂伤或视网膜脱离,或两者同时存在而造成[14]。治疗以PPV手术为主,且手术时机建议尽早,有学者认为眼外伤后早期手术,可减轻眼内炎症反应,继而减少眼内增殖性病变[15]。徐浩等[16]对54例眼外伤患者进行研究,结果提示临床对眼后节受累的开放性眼外伤患眼应尽早行PPV手术,清除玻璃体及玻璃体腔积血,从而阻止炎症发展、防止眼内增殖性玻璃体视网膜病变的发生。
在排除了既往眼病史及糖尿病史的患者,玻璃体后脱离可牵拉视网膜血管,引起玻璃体出血[2]。玻璃体后脱离可直接牵拉引起出血或者牵拉后出现RT及RD而进一步引起出血。急性、自发性、非外伤性玻璃体后脱离所致眼底玻璃体出血与视网膜撕裂(67%)和脱离(39%)的高发生率相关[17]。本研究中RT/RD及PVD在玻璃体积血的病因中占第四(6.82%)及第六位(2.92%),发病平均年龄53.02±13.7岁,以中年人为主,98眼RT/RD患者中明确伴有近视者46眼,其中高度近视12眼,术中发现裂孔多位于颞上及颞下视网膜。
综上所述,玻璃体积血为一种严重的眼科疾病,严重威胁患者的视力。本研究结合既往研究结果表明,应加强PDR、RVO及眼外伤的宣传防治,早期发现、早期干预、合理治疗玻璃体积血,为患者谋取最佳的矫正视力,提高患者生活质量。

