PTMC超声特征与中央区淋巴结转移的相关性研究
黄 健
甲状腺乳头状癌是甲状腺癌最主要的病理类型,占89.9%。甲状腺乳头状癌分为很多亚型,其中最常见的是甲状腺微小乳头状癌(PTMC),其直径小于10 mm。PTMC颈部淋巴结转移率达20%~60%,其中较常见的为中央区淋巴结转移。目前临床上用于PTMC颈部淋巴结转移术前诊断方法很多,其中超声检查具有操作简便、实时显像、安全无创、价格低廉等优势,已成为国内外指南推荐的甲状腺癌颈部淋巴结转移首选检查方法。但评估PTMC颈部淋巴结转移参数指标仍存在一定分歧,且大部分是从临床表现及病理方面进行相关因素分析,而从临床病理结合超声影像特征因素进行PTMC颈部淋巴结研究不多,因此,本研究探讨PTMC的临床病理和超声特征与中央区淋巴结转移的相关因素,助力淋巴结清扫方案的制定。
1 资料与方法
1.1 一般资料 选取本医院2012年8月-2020年9月收治的139例均经手术病理证实为PTMC患者临床资料,整理临床病理资料,男性34例,女性105例;年龄21~75岁,平均年龄(43.7±10.9)岁;CLNM阳性患者37例,CLNM阴性患者102例。PTMC患者伴中央区淋巴结转移超声表现见图1。

图1 PTMC患者伴中央区淋巴结转移超声表现
1.2 纳入及排除标准 ①纳入标准:病历资料较完整,包括完整的临床病理信息及高质量的超声影像图像;首次手术患者,未发生远处转移及合并其他恶性肿瘤;行患侧或双侧中央区淋巴结清扫术者;术中快速冰冻病理证实为PTMC。②排除标准:未能获得完整的中央区淋巴结术后病理信息者;未获得最佳超声影像图像;没有做中央区淋巴结清扫者;未能获取完整临床资料的患者。
1.3 仪器与方法 ①仪器:仪器采用飞利浦Affiniti50、高频线阵探头L12-5。嘱患者平卧位,平静呼吸,充分暴露颈前区,采用灰阶超声成像技术对病灶癌结节的数目、大小、纵横比、内部回声、边界、钙化、声晕、后方回声及结节与甲状腺被膜接触面积进行检测,采用彩色多普勒超声成像技术对癌结节内部及周边血流情况进行检测。无论何种成像都需要根据患者自身条件及病变特点对成像条件进行调节,主要通过调节频率、时间增益补偿、深度及聚焦点等,以便获得较高质量的超声图像。②手术方法:对所有患者的甲状腺结节均行手术切除治疗,手术切除方式主要根据术中快速病理结果进行相应的选择。依据甲状腺结节发生情况进行双侧或单侧的中央区淋巴结清扫。③病理检查方法:甲状腺结节在术中切除部分组织进行快速冰冻病理学检测,根据切除下来的结节和清扫的相应中央区淋巴结再进行常规病理学检测。其结果由专业的病理科医师进行诊断。
1.4 统计学方法 应用Excel表格整理患者资料,应用SPSS 23.0统计学软件,计量采用均数±标准差,应用卡方检验对PTMC患者临床资料和常规超声特征与中央区淋巴结转移进行单因素分析,再将单因素分析有统计学意义的指标参数进行Logistic回归分析,筛选出与中央区淋巴结转移相关的危险因素,根据95%置信区间的比值比(OR
)和P
值对该因素进行有无统计学意义的判断。2 结 果
PTMC患者CLNM单因素分析结果见表1。将单因素分析结果有统计学意义的参数(包括性别、年龄、肿瘤最大直径、接触包膜面积>25%、血小板计数、微钙化、血流)作为自变量,以中央区淋巴结是否转移为因变量进行多元二分类Logistic回归分析,Logistic回归赋值为:性别(女性为0、男性为1)、年龄(≥45岁为0、<45岁为1)、癌结节最大直径(≤5 mm为0、>5 mm为1)、接触包膜面积>25%(接触包膜面积<25%为0、接触包膜面积>25%为1)、血小板计数(≤300×10/L为0,>300×10/L为1)、微钙化(无微钙化为0,微钙化为1)、血流(血流无或少为0,血流丰富或较丰富为1)。PTMC患者CLNM多因素Logistic回归分析结果见表2。
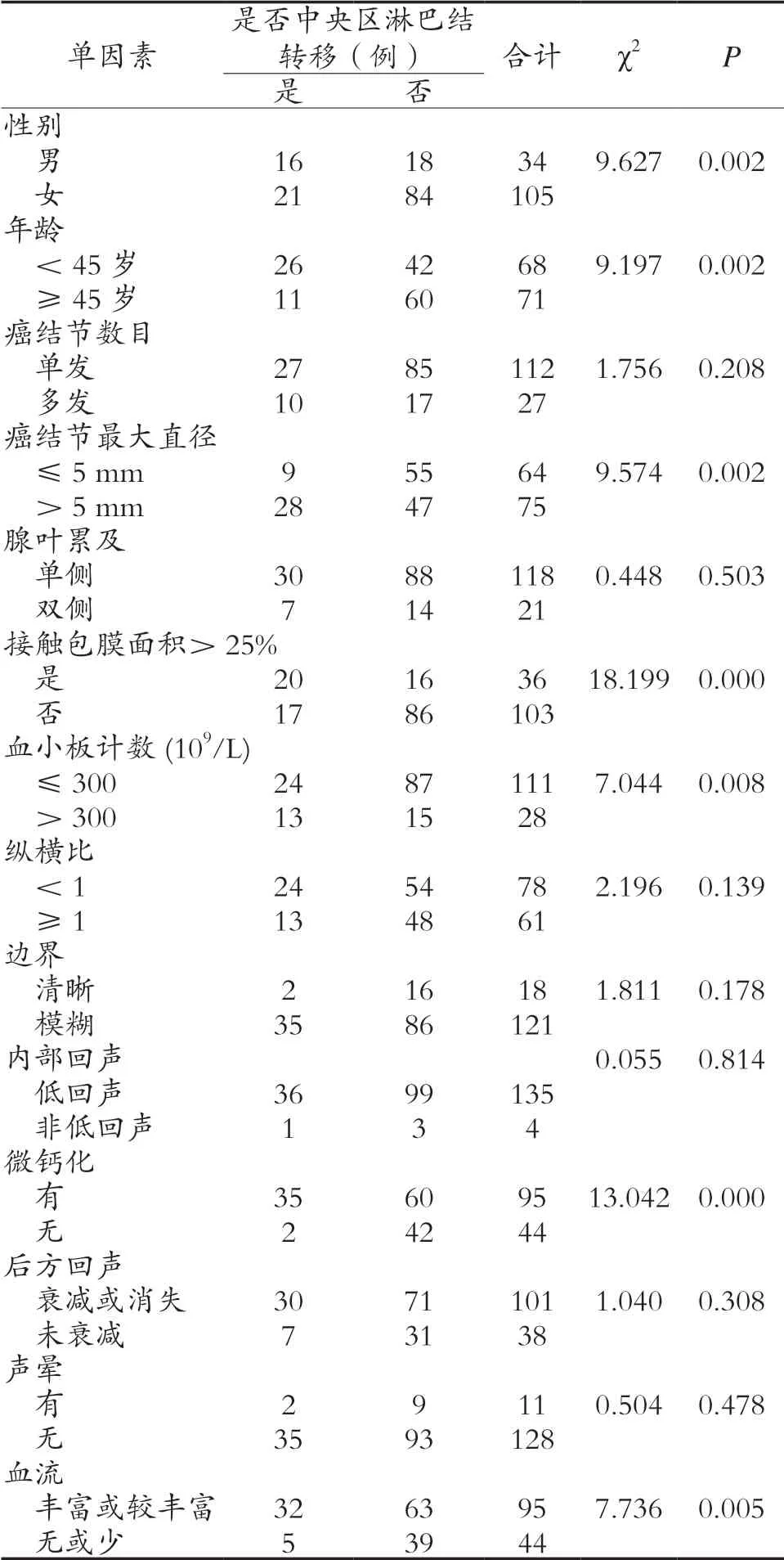
表1 PTMC患者CLNM单因素分析
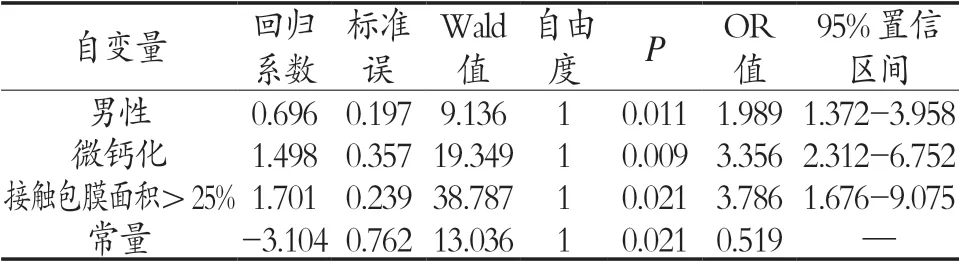
表2 PTMC患者CLNM多因素分析
3 讨 论
本研究先单因素分析PTMC患者的临床和超声特征各指标参数与中央区淋巴结转移的关系,再将单因素分析后其差异有统计学意义的指标参数进行多因素Logistic回归分析,结果显示男性、微钙化、接触包膜面积>25%为预测PTMC患者中央区淋巴结转移的独立危险因素。
男性为预测PTMC患者中央区淋巴结转移的独立危险因素之一。王朝晖等对700例PTMC患者的临床及超声影像特征进行单因素、Logistic回归及ROC曲线分析,表明男性是PTMC患者中央区淋巴转移的独立危险因素。Xu L等通过分析PTMC接受手术治疗患者的临床资料,3607例PTMC患者中央淋巴结转移率为16.86%,确定淋巴结转移与性别相关(男性21.89%,女性15.26%,P
<0.01)。邓水平等通过分析408例PTMC患者的临床资料及术后颈部淋巴结病理结果,二分类Logistic回归分析得出男性与颈部淋巴结转移显著相关(OR
=2.122,P
=0.014)。以上学者讨论结果和本研究结论一致。男性与女性在PTMC中央区淋巴结转移率差异可能与雌激素有关,雌激素与甲状腺癌之间的关系一直在研究之中。在发现称为ERβ的第二种雌激素结合蛋白异构体后,各种实验数据表明雌激素可调节甲状腺癌细胞的生长。研究ERs(ERα和ERβ)在甲状腺癌中的基础分子途径和亚细胞定位表明雌激素对甲状腺癌细胞的作用依赖于ERα和ERβ之间的平衡。这两种雌激素受体被认为分别对甲状腺癌细胞生长具有增殖和抑制作用。两种ER的表达随着不同类型的甲状腺癌而变化,并且ERs对甲状腺癌的作用可以通过基因组或非基因组雌激素信号传导途径介导。这需要进一步调查以确定雌激素介导的甲状腺癌发生的潜在机制。多因素分析显示微钙化是PTMC患者中央区淋巴结转移的独立危险因素之一。微钙化常表现为细砂粒状,超声检查时甲状腺结节内可见点状、泥砂样强回声,后方不伴有声影。形成微钙化原因:肿瘤远细端血管因供血不足导致缺血或形成血栓,最后坏死导致钙盐结晶形成砂粒体。刘波等把111例PTMC患者分为转移组和无转移组。首先进行单因素分析,然后用ROC曲线评价阳性指标。分析认为结节微钙化与颈部淋巴结转移有较高的相关性。Jeon M J等通过199例初次手术中有颈部淋巴结转移的PTMC患者和196例无颈部淋巴结转移的PTMC患者进行比较,指出微钙化是发生转移的较高风险因素之一。周小洲等指出微钙化与甲状腺癌淋巴结转移具有相关性,利用微钙化来预测颈部淋巴结转移发生率具有较高的特异度。
接触包膜面积>25%是预测中央区淋巴结转移的独立危险因素。孙彤等通过Logistic回归分析显示侵犯被膜是PTMC发生淋巴结转移的独立危险因素,为颈部淋巴结转移提供一定的参考依据。薛坤等分析超声特征与颈部淋巴结转移的相关因素,先单因素分析,再多因素分析显示接触包膜面积是颈部淋巴结转移的独立危险因素,对预测PTMC患者颈部淋巴结转移具有很大价值。王晓庆等探讨PTMC超声特征与颈部淋巴结跳跃性转移的相关性,单因素及多因素分析表明被膜侵及的长度/结节周长是跳跃性转移发生的独立危险因素。本研究结果和以上文献基本一致,本研究接触包膜面积>25%患者中央区淋巴结转移率为55.6%(20/36);接触包膜面积<25%患者中央区淋巴结转移率为18.4%(19/103)。PTMC具有恶性的生物生长特点,其基本的生长方式为浸润性,分子水平上失去调控,癌结节的不断生长会引起包膜侵犯的可能性,导致病灶周围甲状腺组织、被膜及被膜周围软组织的侵犯,随着侵犯程度的加重,发生颈部淋巴结转移可能性也相应地提高。
本研究通过临床病理及超声资料进行单因素及多因素分析,探讨了PTMC颈部中央区淋巴结转移的相关因素。本研究样本数偏少,只是探讨了少部分病例,难免会存在一些种族、地域及患者的临床异质性对其结果的干扰。有待进一步的前瞻性,大样本及多中心的研究以增加结果的可靠性。

