3种麻醉方法在剖宫产手术中的临床效果剖析
丁芳梅
(甘肃宝石花医院麻醉科 甘肃兰州730060)
腰麻(SA)、连续硬膜外麻醉(CEA)和腰硬联合麻醉(CSEA)是剖宫产手术中常用的3种麻醉方法[1]。因产妇体征、意愿和胎儿产前检查指标存在个体差异,麻醉医师会选用不同的麻醉方法和药剂。本文通过研究3种不同麻醉方法在剖宫产术中的应用效果,为临床选择合理的麻醉方法提供建议。
1 资料与方法
1.1 资料
选取在我院接受剖宫产的手术329例,根据选用麻醉方法的不同,分为99例/SA组、107例/CEA组和119例/CSEA组。各组产妇基础资料无统计学意义,P>0.05,见表1。

表1 3组剖宫产产妇基础资料比较
病例排除标准[2]:1)凝血功能紊乱、低血容量未纠正或贫血严重;2)麻醉涉及的背部区域有感染;3)精神或心理异常;4)肌营养不良或过度肥胖;5)严重高血压。
1.2 方法
术前6 h均禁食、禁水,术前0.5h肌内注射阿托品0.5mg,入室后开放静脉通道,输注乳酸林格氏液500mL,给予常规心电监测、吸氧(3~5L/min),术中密切监测患者的血压、血氧浓度和心率等体征。
3组产妇在术前准备完成的基础上开始麻醉。SA组:取左侧卧位,用腰穿针对腰锥L2-3间隙穿刺,检测穿刺针进入蛛网膜下腔,注入1.2ml的盐酸罗哌卡因;CEA组:取左侧卧位,用腰穿针对腰锥L2-3间隙穿刺,选择硬膜外方向朝头端,置入硬膜外导管4±1cm,经导管注入5ml浓度2%的盐酸利多卡因。观察产妇的反应10min,无不良反应后,加注盐酸罗哌卡因9±2ml;CSEA组:取左侧卧位,在腰锥L2-3间隙采用套管针[3]方法穿刺,硬膜外穿刺成功后,从该针内进行腰穿,脑脊液回流后,缓慢注入10±2mg浓度0.5%布比卡因,退出腰穿针,经硬膜外穿刺针置入硬膜外导管4±1cm,确认安全后在硬膜外腔注入4±1ml浓度2%利多卡因。3组产妇手术过程中实时监测胎心,控制麻醉平面小于T6。
1.3 观察指标
术中观察3组产妇的SBP、DBP、SPO2和HR,麻醉起效时间以及Ⅰ~Ⅳ麻醉效果;术后观察产妇12h低血压、呕吐等不良反应,1日和4周腰背疼痛,以及新生儿Apgar评分。
1.4 统计学方法
评价数据使用SPSS23.0进行统计,计数数据对比采用X2检验,计量数据组间对比采用t检验,P<0.05表明差异有统计学意义。
2 结果
2.1 术中血流动力学指标
手术开始时,3组剖宫产的术中血流动力学指标[4],差异对比无统计学意义(P>0.05);手术结束时,SA组与CEA、CSEA组对比,SBP、DBP和SPO2指标下降明显,差异有统计学意义(P<0.05),HR差异对比无统计学意义(P>0.05),见表2。
表2 3组剖宫产术中血流动力学指标比较()

表2 3组剖宫产术中血流动力学指标比较()
指标 围术期SA组(n=99)CEA组(n=107)CSEA组(n=123)收缩压mmHg开始125.62±6.95 126.53±7.14 127.45±6.37结束96.93±7.25 118.49±6.82 121.23±5.94舒张压mmHg开始78.35±7.54 77.96±6.88 77.64±7.31结束56.79±7.32 72.19±5.76 71.53±6.49血氧浓度(SPO2)%开始98.45±1.13 97.73±1.57 98.64±1.39结束89.24±1.16 97.28±1.41 98.51±1.25心率(HR)次/min开始82.37±7.65 81.86±7.91 82.46±7.09结束84.73±3.25 82.39±4.72 78.21±3.96
2.2 术中麻醉效果评价
麻醉起效时间,CEA组与SA、CSEA组对比,CEA组镇痛起效慢,差异有统计学意义(P<0.05);CSEA组麻醉效果Ⅰ级百分比明显高于SA和CEA组,CSEA组麻醉效果Ⅱ、Ⅲ级百分比明显低于SA和CEA组,SA组麻醉效果Ⅳ级百分比明显高于CEA和CSEA组,差异有统计学意义(P<0.05);SA和CEA组麻醉效果Ⅰ、Ⅱ、Ⅲ级百分比,差异对比无统计学意义(P>0.05),见表3。
表3 3组剖宫产术中麻醉效果指标比较(,%)
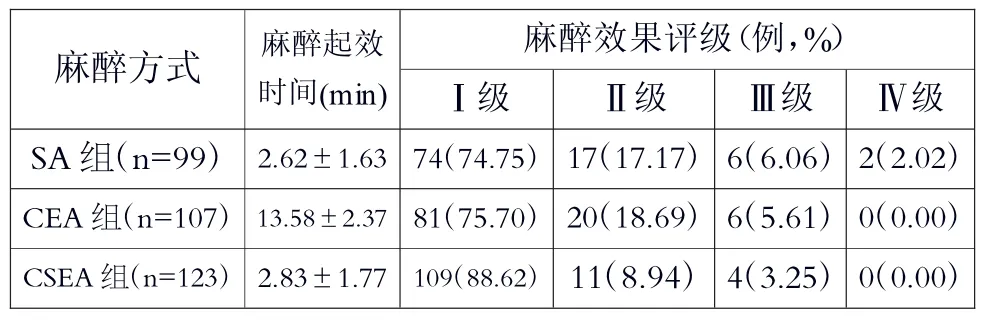
表3 3组剖宫产术中麻醉效果指标比较(,%)
麻醉效果评级(例,%)Ⅰ级 Ⅱ级 Ⅲ级 Ⅳ级SA组(n=99)2.62±1.63 74(74.75)17(17.17)6(6.06)2(2.02)麻醉方式 麻醉起效时间(min)CEA组(n=107)13.58±2.37 81(75.70)20(18.69)6(5.61)0(0.00)CSEA组(n=123)2.83±1.77 109(88.62)11(8.94)4(3.25)0(0.00)
2.3 术后12h不良反应
术后12h不良反应合计,3组比较差异不具统计学意义(P>0.05),见表4。

表4 3组剖宫产术后12h不良反应(例,%)
2.4 术后腰背疼痛情况
3组术后1日和1个月腰背部VAS疼痛评分[5],SA组与CEA、CSEA组比较,差异有统计学意义(P<0.05);SEA和CSEA组比较差异无统计学意义(P>0.05),见表5。
表5 3组术后不同时期腰背部VAS疼痛评分()

表5 3组术后不同时期腰背部VAS疼痛评分()
?麻醉方式 术后1日 术后1月SA组(n=99) 3.17±0.79 1.19±0.22 CEA组(n=107) 5.62±0.43 3.51±0.35 CSEA组(n=123) 5.38±0.62 3.37±0.49
2.5 新生儿Apgar评分
新生儿Apgar评分,3组比较差异不具统计学意义(P>0.05),见表6。
表6 3组剖宫产新生儿Apgar评分()
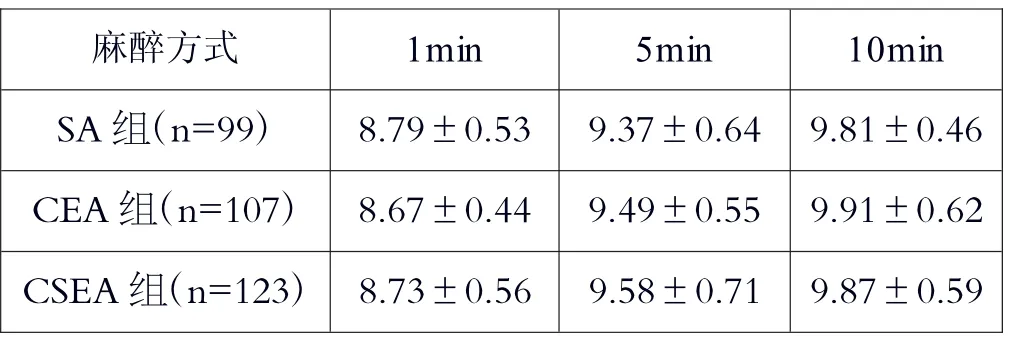
表6 3组剖宫产新生儿Apgar评分()
麻醉方式 1min 5min 10min SA组(n=99) 8.79±0.53 9.37±0.64 9.81±0.46 CEA组(n=107)8.67±0.44 9.49±0.55 9.91±0.62 CSEA组(n=123)8.73±0.56 9.58±0.71 9.87±0.59
3 讨论
剖宫产麻醉临床效果评价包括术中产妇安全和麻醉效果,术后短期和长期的不良反应,以及新生儿情况。本次研究表明:1)在剖宫产手术围术期,腰麻利于平面调整且麻醉起效快,但是产妇血压下降明显,麻醉时效短,出现手术未完成病例,不适用于存在子宫粘连等手术时间长的产妇[6];连续硬膜外麻醉不受时间影响且安全性高,但麻醉起效时间长,有起效时间达30min病例,因导管位置的关系,会导致麻醉效果不好,不适用于急诊剖腹产;腰硬联合麻醉利于平面调整且麻醉起效快,不受时间影响且安全性高,但费用较高。2)给予连续硬膜外和腰硬联合麻醉的产妇,术后1日和1月腰背疼痛情况明显高于腰麻的产妇;3组产妇术后12h不良反应差异不明显。3)3组产妇新生儿Apgar评分无差异。
综上所述,在剖宫产手术中,腰麻、连续硬膜外麻醉和腰硬联合麻醉有各自的优缺点,麻醉医师需要根据产妇体征和胎儿产前检查结果,选择合理的麻醉方法。

