双球囊导管联合静脉滴注催产素应用于诱导瘢痕子宫再次足月分娩的价值分析
杨栋清,金萍
(1.珠海市斗门区妇幼保健院 妇产科,广东 珠海 519070;2.珠海市妇幼保健院 妇产科,广东 珠海 519070)
0 引言
一般剖宫产、子宫肌瘤剔除术、子宫穿孔修补术等妇产科手术均会导致出现瘢痕子宫,而具有瘢痕子宫特征的妊娠期女性可能面临子宫破裂、产后大出血等影响生命安全的并发症,因此瘢痕子宫女性在妊娠、分娩过程中进行科学有效的治疗干预对提高妊娠成功率具有重要价值与意义[1-2]。目前,针对妊娠困难或妊娠风险较大的产妇,临床上通常采用诱导分娩来辅助生产,即通过静脉滴注催产素促进子宫收缩,减少阵痛时长,缓解产妇生产痛苦,但生理指标有差异的不同患者之间,其催产素诱导反馈也不一样[3-4]。为提高瘢痕子宫再次分娩产妇的成功率与安全性,有关研究[5]提出,在静脉滴注催产素的情况下联合双球囊导管进行生产辅助,进一步加快宫颈成熟,诱导子宫收缩功能增强,促进顺利分娩,但其具体研究数据及结果有待进一步补充。本研究通过回顾性收集2017 年9 月至2020 年9 月在我院生产的70 例瘢痕子宫经产妇资料,对比不同诱导分娩方式:静脉滴注催产素诱导分娩、双球囊导管促宫颈成熟联合静脉滴注催产素诱导分娩的具体效果,现作如下报告。
1 资料与方法
1.1 一般资料
回顾性收集2017 年9 月至2020 年9 月在我院生产的70 例瘢痕子宫经产妇资料。纳入标准:①入选产妇均有一次剖宫产史,即为经产妇;②年龄≥20岁;③产妇妊娠期胎儿各特征正常,胎儿数量:单胎,胎儿体位:头位;④彩超检测评估胎儿体重<4kg;⑤第一次剖宫产手术部位:子宫下段,手术切口:横切口且术后无撕裂;⑥产妇此次妊娠与第一次剖宫产时间间隔为2 年以上;⑦经伦理会批准,自愿参与本研究且全程知情,临床资料详尽完整。排除标准:①过往有其他宫腔手术操作史;②合并严重肢体缺损或生理结构畸形;③确诊神经类精神疾病;④确诊急性阴道炎等妊娠并发症;⑤对催产素过敏。根据不同诱导分娩方式分为对照组与研究组,各35例。对照组中产妇26~33 岁,平均(29.91±3.69)岁,孕周38~41 周,平均(39.98±1.02)周,诱导分娩适应证:羊水不足症状有18 例,妊娠阶段并发糖尿病有12 例,妊娠周期≥42 周有5 例;研究组中产妇25~32 岁,平均(28.66±3.78)岁,孕周38~41周,平均(40.01±1.29)周,诱导分娩适应证:羊水不足症状有19 例,妊娠阶段并发糖尿病有10 例,妊娠周期≥42 周有6 例。两组产妇一般资料对比差异无统计学意义(P>0.05)。
1.2 方法
对照组产妇通过静脉滴注催产素诱导分娩,具体步骤:使用500mL 的0.9%氯化钠注射液将2.5U 的缩宫素注射液(北京赛升药业股份有限公司,国药准字H11020364)进行稀释,静脉滴注,起始滴注速度:8 滴/min,然后对产妇的宫缩、胎儿心率等情况进行严密监测并依次提升缩宫素滴注速度,每次提速时间间隔为20min,最大提升指标:40 滴/min,如产妇出现符合预期的宫缩(频率:3 次/10min,维持时长:40~60s),宫口扩张距离为3cm,停止静脉滴注。每天静滴8~10h,滴注完12h 后测定产妇宫颈成熟情况,如没有出现临产征兆,可再进行一次缩宫素静脉滴注,疗程为3d,3d 后产妇未出现临产征兆,则判定为诱导分娩失败,通过改剖宫产进行终止妊娠。研究组产妇以对照组静脉滴注催产素方法为基础联合双球囊导管诱导分娩,具体步骤:①产妇体位:采取膀胱截石位;②会阴消毒后使用窥阴器,将产妇宫颈显露出来,对阴道、宫颈进行消毒;③将双球囊导管(美国库克医疗)塞入产妇宫颈,保证双球囊均进入产妇宫颈管,向子宫球囊中输入40mL 生理盐水,待子宫球囊填充完成后向外拉导管直至子宫球囊贴紧宫颈内口,将阴道球囊设置在宫颈外口,向阴道球囊中输入20mL 生理盐水,保证双球囊在宫颈两侧均固定完成后撤除窥阴器,向双球囊持续输入生理盐水,并维持其最大容量(80mL),将导管绑定在产妇大腿内侧,可嘱产妇进行适当活动,进行为期30min 的胎心监测,严密监测产妇各变化;④双球囊在产妇宫颈部位留置的12h 内如出现规律的宫缩,且宫颈口扩张双球囊脱落,可进入阴道分娩阶段,如12h 后无明显变化,撤除双球囊后进行人工破膜;⑤如双球囊导管放置后,产妇出现不适反应或、阴道流血、发热或感染等情况,需要及时撤除双球囊导管。
1.3 观察指标
①对比两组产妇分娩情况,具体包括诱导分娩时长、总分娩时长、产后24h 出血总量等。②对比两组产妇宫颈成熟情况,根据宫颈成熟度(Bishop)评分法[6]评定,Bishop 评分主要包括五个方面:宫口开大、宫颈管消退、先露位置、宫颈硬度、宫口位置;0 分(宫口未开或宫颈管消退<30%或以坐骨棘为0水平胎先露S-3 或宫颈重度硬度或宫颈朝后),1 分(宫口开大1~2cm 或宫颈管消退40%~50%或以坐骨棘为0 水平胎先露S-2 或宫颈中度硬度或宫颈居中),2 分(宫口开大3~4cm 或宫颈管消退60%~70%或以坐骨棘为0 水平胎先露S-1 到S0 或宫颈软或宫颈朝前),3 分(宫口开大3~4cm 或宫颈管消退>80%或以坐骨棘为0 水平胎先露S+1 到S+2);以Bishop宫颈成熟度评分为标准评估本研究诱导分娩对产妇宫颈成熟率的效果:效果显著(Bishop 评分≥7 分)、有效(4 分≤Bishop 评分≤6 分)、无效(Bishop评分≤3 分)。③对比两组产妇分娩结果,具体包括引产成功率、阴道分娩率、宫颈裂伤和产褥感染发生率。④对比两组产妇新生儿结局,具体包括新生儿体重、新生儿出生5min 后Apgar 评分、新生儿窒息率、新生儿病理性黄疸率等,其中Apgar 评分总分10 分,以7 分为分界线,分数越低新生儿窒息情况越严重。
1.4 统计学方法
研究数据通过统计学软件SPSS 19.0 进行整理分析,以率(%)统计计数资料,以()统计计量资料,通过χ2检验和t检验表示组间对比,差异有统计学意义则通过P<0.05 表示。
2 结果
2.1 对比两组产妇诱导分娩情况
两组产妇第二产程时长对比差异无统计学意义(P>0.05);观察组诱导分娩时长、第一产程时长、总产程时长、产后24h 总出血量均明显少于对照组,对比差异有统计学意义(P<0.05),见表1。
表1 两组产妇分娩情况对比()
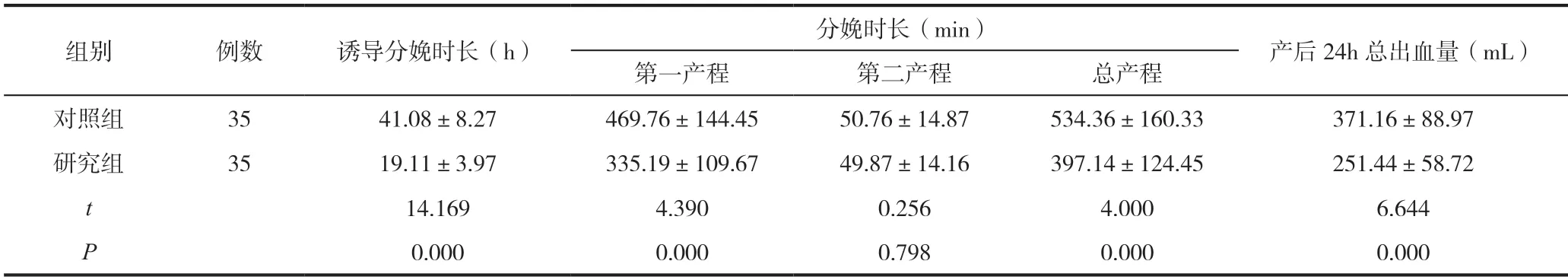
表1 两组产妇分娩情况对比()
2.2 对比两组产妇进行诱导分娩后宫颈成熟情况
观察组产妇宫颈成熟总有效率明显高于对照组,对比差异有统计学意义(P<0.05),见表2。

表2 两组产妇宫颈成熟情况对比[n(%)]
2.3 对比两组产妇进行诱导分娩后分娩结果
两组产妇宫颈裂伤率、产褥感染率对比差异无统计学意义(P>0.05);观察组产妇引产成功率、阴道分娩率均明显高于对照组,对比差异有统计学意义(P<0.05),见表3。

表3 两组产妇进行诱导分娩后分娩结果对比[n(%)]
2.4 对比两组产妇进行诱导分娩后新生儿结局
两组产妇新生儿体重、新生儿出生5min 后Apgar 评分、新生儿窒息率、新生儿病理性黄疸率对比差异无统计学意义(P>0.05),见表4,表5。
表4 两组产妇新生儿体重、新生儿出生5min 后Apgar 评分对比()
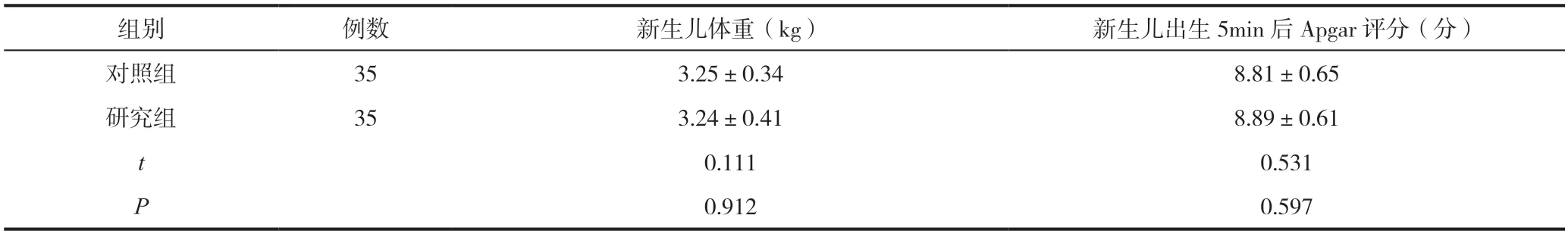
表4 两组产妇新生儿体重、新生儿出生5min 后Apgar 评分对比()

表5 两组产妇新生儿窒息率、新生儿病理性黄疸率对比[n(%)]
3 讨论
有关数据[7]统计,我国选择剖宫产方式分娩的产妇比例呈逐年上升趋势,这与剖宫产技术不断精进有关,也与经阴道分娩过程中阵痛时间过长有关,但近年来的研究[8-9]指出,剖宫产产妇术后疼痛值较高,且术中出血量较大,导致产妇术后恢复速率变慢,手术瘢痕较难消除,此外其术后并发症发生风险也较高,诸如此类原因导致剖宫产产妇术后满意度不高,而阴道分娩虽具有周期较长的产前阵痛或分娩后阴道因过度扩张松弛等缺点,但目前已有了相应的解决措施如无痛分娩(分娩镇痛)、产后盆底肌锻炼等。随着现代医学科技不断进步,关于阴道分娩的不足之处也在不断改善消除,且通过阴道分娩,产妇产后恢复速率更高,并发症较少,胎儿从阴道挤出过程中可对其肺部功能进行锻炼,增强其肺活力等[10-11]。对头胎为剖宫产手术分娩的经产妇而言,再次妊娠具有一定风险,具体包括子宫破裂、产后大出血等,因此部分医生不建议有剖宫产史的经产妇选择阴道分娩,但有关学术研究发现瘢痕子宫经产妇在诱导分娩作用下,通过阴道分娩进行生产的成功率较大,且产妇产后各生理指标恢复效率更快,新生儿结局也较好[12-13]。为进一步证实诱导分娩对瘢痕子宫再次足月分娩的价值,本研究通过回顾性收集2017 年9 月至2020 年9 月在我院生产的70 例瘢痕子宫经产妇资料,对比静脉滴注催产素、双球囊导管促宫颈成熟联合静脉滴注催产素两种诱导分娩方式的具体效果,结果发现观察组诱导分娩时长、第一产程时长、总产程时长、产后24h 总出血量均明显少于对照组,这表示产妇成功分娩等待时长更短,证实了双球囊导管促宫颈成熟联合静脉滴注催产素的效率更高;本研究还发现观察组产妇宫颈成熟总有效率、引产成功率、阴道分娩率均明显高于对照组,这说明产妇在诱导分娩后阴道分娩成功率更高,证实了双球囊导管促宫颈成熟与静脉滴注催产素联合后的有效性更为突出,与刘志霞[14]的研究结论相符,均证明双球囊导管促宫颈成熟联合静脉滴注催产素更有利于提高瘢痕子宫经阴道分娩成功率。此外,本研究还发现,两组产妇第二产程时长、宫颈裂伤率、产褥感染率、新生儿体重、新生儿出生5min 后Apgar 评分、新生儿窒息率、新生儿病理性黄疸率对比差异无统计学意义,提示两种方法安全风险均较低,能最大程度保障产妇顺利通过分娩过程与新生儿的正常生命指征,间接证实本研究安全可靠性高。分析原因,临床上诱导分娩方式较为丰富,其中药物催产较为常用,催产素是人垂体后叶分泌的一种肽类激素,可促进人乳腺分泌乳液,还可在产妇分娩阶段对其子宫平滑肌进行一定的刺激,相关科学家通过人工提取催产素并制成医用药剂作用于产妇,增强其子宫收缩节律性,加快宫颈成熟,促进产妇顺利分娩,但缩宫素的使用效果具有个体差异性,且因各产妇生理情况不同,较难把握其合适的用药量,较长的静脉滴注时间也会导致宫缩异常进而增加子宫破裂、胎儿窘迫等发生风险;而双球囊导管作为机械装置,其利用双球囊在宫颈内外口进行有规律的机械挤压,使宫颈口获得持续性张力,促进宫颈成熟,另外双球囊对宫颈产生的压力能进一步刺激局部蜕膜分泌内源性前列腺素,进而使宫颈逐渐软化并成熟,促进规律宫缩产生[15-16]。
综上所述,通过双球囊导管促宫颈成熟联合静脉滴注催产素诱导分娩,可显著提高瘢痕子宫再次足月分娩产妇宫颈成熟度与阴道分娩成功率,且安全保障性良好,可在一定范围内结合有需求的产妇进行推广施行。

