神经内镜血肿清除术治疗慢性硬膜下血肿的临床疗效及对患者神经功能的影响研究
齐 伟
(商丘市第一人民医院神经外科 商丘 235300)
慢性硬膜下血肿(CSDH)约占硬膜下血肿全部病例的25%,多因颅脑创伤所致[1]。临床上,因CSDH发病隐匿、病情进展缓慢,及时的诊断与治疗是改善患者预后的关键。血肿清除是目前临床上CSDH治疗的主要方法,近年来随着神经外科“微侵袭”理念的不断延伸,以神经内镜血肿清除术为代表的手术方案在该病的治疗中取得了良好的应用价值。本研究主要探讨神经内镜血肿清除术的实施方法及在CSDH治疗中的应用价值。
1 资料与方法
1.1 一般资料
根据本研究方向定向选择我院收治的80例CSDH患者为研究对象,病例收集时间2019年6月~2020年6月。病例纳入标准:(1)符合临床诊断者;(2)年龄<68岁者;(3)患者自愿签署知情同意书者。病例排除标准:(1)合并恶性肿瘤疾病及凝血功能障碍者;(2)对本研究所采用的手术方案有禁忌症者;(3)有脑外科手术史者。在予以患者编号、随机分组后,将其分为C组40例和S组40例,对C组、S组患者的一般资料进行比较,结果呈一致性(P>0.05),见表1。

表1 C组和S组患者一般资料分布比较
1.2 方法
1.2.1C组
C组40例患者实施微创穿刺血肿引流术治疗。首先,予以患者颅脑影像学全面检查,确定患者血肿特征(包括血肿位置、血肿体积、血肿分布特点等);然后予以患者全麻,静脉通道常规建立,在影像学资料指导下准确定位患者血肿最密集处位置,并于该位置处采用YL-1型微型穿刺针穿刺;穿刺成功后将穿刺针针芯去除,将导管与穿刺孔连接,予以血肿引流待无液体引流后予以0.9%氯化钠注射液冲洗,常规引流;5d后予以患者颅脑影像学复查,确定血肿清除后将穿刺针取出[2]。
1.2.2S组
S组40例患者实施神经内镜血肿清除术治疗。首先,予以患者颅脑影像学全面检查,确定患者血肿特征(包括血肿位置、血肿体积、血肿分布特点等);然后予以患者全麻,于患者血肿分布最密集处实施颅骨钻孔,并切开硬脑膜,常规止血(双极电凝),再将局部血肿薄膜清理,待患者颅内压趋于稳定后于血肿腔内将神经内镜快速插入,在内镜引导下连接医用三通,在合适的流速下采用0.9%的氯化钠注射液予以颅内血肿冲洗,并对血肿腔壁予以止血,待冲洗液清澈时停止;最后,将神经内镜退出,常规引流,采用胶海绵予以骨孔填充,切口缝合[3]。
1.3 观察指标
1.3.1血肿清除效果及神经功能
术后7d,分别计算C组和S组患者的血肿清除率;同时,分别对两组患者开展为期6个月的随访观察,统计血肿复发率。另外,于两组患者手术前及术后1个月,采用美国国立卫生院神经功能缺损量表(NIHSS)评价患者神经功能状况,分值越低,提示患者神经功能越好[4]。
1.3.2手术并发症的发生率
分别统计C组和S组患者术后并发症的发生情况。
1.4 统计学方法
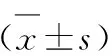
2 结果
2.1 血肿清除效果和神经功能
S组患者血肿清除率高于C组(P<0.05);术后半年,S组患者血肿复发率为5%,低于C组的20%(P<0.05)。术前,两组患者NIHSS评分比较,差异无统计学意义(P>0.05)。术后1个月,S组患者NIHSS评分低于C组(P<0.05),见表2。

表2 C组和S组患者血肿清除效果和神经功能比较
2.2 术后并发症
S组术后共7.5%的患者发生并发症,低于C组的20%(P<0.05),见表3。

表3 C组和S组患者术后并发症的发生率比较[n(%)]
3 讨论
相较于传统穿刺引流术,神经内镜血肿清除术的主要优点在于:(1)神经内镜可提供实时的手术引导和多角度的手术术野,采用生理盐水将血肿冲洗,对颅内血肿组织的清除更为直接、全面,预防复发;(2)套筒分离保护脑组织,内镜在套筒内操作,可有效避免穿刺造成的脑组织损伤[5];(3)手术操作路径与神经纤维束传导方向平行一致,可最大限度的减轻手术操作对神经传导束的损伤,避免手术操作对脑组织内环境的干扰;同时,内镜下视野开阔,可清晰显露血肿,避免手术操作的盲目性,从而预防感染、出血、积气等手术并发症[6]。本研究中,C组、S组患者分别实施微创穿刺引流术治疗、神经内镜血肿清除术治疗,研究结果显示:S组患者血肿清除率高于C组(P<0.05);术后半年,S组患者血肿复发率为5%,低于C组的20%(P<0.05);术后1个月,S组患者NIHSS评分低于C组(P<0.05);S组术后共7.5%的患者发生并发症,低于C组的20%(P<0.05)。即神经内镜血肿清除术对CSDH患者的血肿清除效果、神经功能改善效果均优于微创穿刺引流术,且能有效预防血肿复发,降低术后并发症,可于临床推荐应用。