黄体酮治疗先兆流产有效性的真实世界研究
张琳,林建昌,肖大立,邓贵华
(广东省妇幼保健院1.药学部;2.监察室;3.医务科,广东广州 510010)
先兆流产是指妊娠28周前出现的阴道出血、下腹痛或宫腔积血等临床表现。黄体在卵巢中产生的黄体酮是准备子宫内膜植入胚胎所必需的,虽然补充黄体酮可有效预防或治疗部分高危女性流产,但不应视其为灵丹妙药[1-2]。2015年中国发布的《黄体支持与孕激素补充共识》指出[3]:对于B超提示宫内妊娠患者,出现下腹痛、阴道流血或宫腔积血等先兆流产的典型临床表现,符合应用黄体支持的指征。而对于不明原因的复发性流产,共识认为排卵后3 d开始至孕10周应用孕激素补充。尽管国内外陆续出台了黄体支持及孕激素补充相关的指南和共识,但据了解,临床对于先兆流产患者的常见保胎治疗现状基本分为3种:(1)一旦发现孕酮值低,无论是否合并临床症状,均给予黄体支持;(2)既往有自然流产史、多囊卵巢综合征史的患者,均在排卵后给予黄体支持;(3)部分临床医师认为顺其自然,不予用药。因此,本文对2019年9月-2020年9月在广东省妇幼保健院分娩的先兆流产患者使用黄体酮的有效性运用真实世界研究方法(real world study,RWS)进行分析,以调查黄体酮治疗先兆流产的有效性,并进一步探讨不同孕周使用黄体酮和不同剂型的黄体酮对妊娠结局以及临床症状的影响,为黄体酮临床合理应用提供参考。
获奖的这枚腕表是一枚计时码表,不同的是,腕表的两个码表按钮分别设置在了10点和2点钟位置。日期也采用了中央指针指示,乍一看仿佛是一枚高复杂的双追针计时码表。
1 材料与方法
1.1 纳入标准与排除标准
纳入标准:(1)单胎妊娠;(2)诊断为先兆流产;(3)除了黄体酮以外,未使用其他孕酮治疗和保胎治疗。
排除标准:对黄体酮有禁忌证者、肝肾功能不全者、心脑血管疾病者均不纳入研究。
1.2 研究方法与内容
采用RWS中注册登记研究法,其中患者、开医嘱的医师以及数据收集者均采用盲法。通过医院信息系统(HIS)和临床合理用药监测系统(PASS)对我院2019年9月-2020年9月期间住院部收治的先兆流产患者的基本信息(包括姓名、年龄、孕龄等)、用药情况、给药途径、孕酮数值、妊娠结局等信息进行登记和提取。根据患者的风险状态及其生物物理学表现,将患者分为观察组(本次妊娠宫颈管缩短或有复发性流产史)和对照组,比较两组患者使用黄体酮后的妊娠结局、孕酮变化以及不同孕周使用黄体酮、不同剂型的黄体酮对临床症状改善、流产率的影响。
1.3 患者基本情况
先兆流产临床主要表现为阴道流血、下腹痛,如果不进行治疗可能进一步发展为不全流产和完全流产。妊娠早期,孕酮主要由卵巢黄体产生,良好的黄体功能对维持妊娠至关重要。孕10周以后,黄体逐渐萎缩由胎盘分泌替代,胚胎滋养层分泌孕酮和雌激素来维持妊娠,因此如果孕酮水平低,就无法维持正常妊娠。
707例妊娠中期患者不同的黄体酮疗程妊娠结局(分娩孕周>34周的活产率)比较:用药4周的活产率达71.5%,高于用药1周和2周的活产率(P<0.01),用药1周的比2周的活产率高(P<0.05),而用药48 h的活产率最低(P<0.01)。见表4。
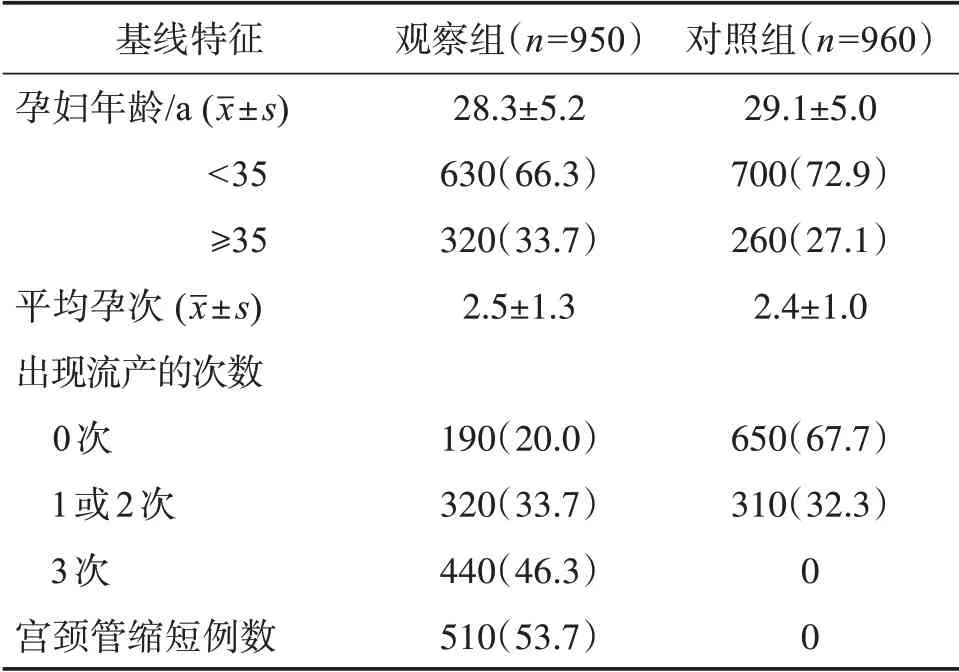
表1 参与者的人口统计学和基线特征Table 1 Demographic and baseline characteristics of partici‐pants[n(%)]
1.4 统计学处理
1 910 名例均有给药途径信息,肌肉注射黄体酮注射液者最多(1 340例,占70.2%),其次为黄体酮阴道缓释凝胶(340例,占17.8%),口服黄体酮软胶囊最少(320例,占12.0%)。比较黄体酮不同给药途径对妊娠结局和症状缓解时间的影响,结果显示,经肌注黄体酮治疗的患者自然流产率最低(占11.9%),但3组间比较差异无统计学意义,肌注黄体酮、口服黄体酮软胶囊和阴塞黄体酮凝胶对止血时间、腰痛、腹痛缓解时间差异亦无统计学意义(P>0.05)。见表5。
2 结果
2.1 观察组和对照组疗效比较
观察组和对照组经黄体酮治疗后孕酮水平均有上升,但两组间差异无统计学意义(P>0.05)。活产率比较:观察组分娩孕周>34周的活产率为55.5%(527/950,其中本次妊娠宫颈管缩短和复发性流产者分别占55.9%和55.0%),对照组为46.1%(442/960),差异有统计学意义(P=0.035);观察组分娩孕周<34周的活产率9.7%(92/950,其中宫颈管缩短和复发性流产者分别占9.4%和10.0%),对照组为9.0%(86/960),差异无统计学意义(P=0.080);自然流产率比较:观察组为18.0%(171/950,其中妊娠宫颈管缩短和的复发性流产者分别占19.0%和16.7%),对照组为27.1%(260/960),差异有统计学意义(P=0.024)。见表2。
选择观察组950例患者,分析比较在妊娠早期(<10周)、中期(10~24周)、晚期(>24周)使用黄体酮对妊娠结局的影响。结果表明妊娠中期使用黄体酮自然流产率最低(占21.8%),分娩孕周>34周的活产率最高(占55.5%);无论是在妊娠早期、中期还是晚期使用黄体酮,对临床症状消失时间影响不大。见表3。

表2 两组经黄体酮治疗后孕酮水平和疗效(活产率和流产率)比较Table 2 Comparison of progesterone level and curative effect(live birth rate and abortion rate)between the two groups after progesterone treatment
2.2 黄体酮使用时机对妊娠结局和症状缓解的影响
首先,高校扩招政策对城乡居民受教育程度均产生了显著的正向影响。其中,高校扩招政策对城镇居民受教育年限产生的局部处理效应为0.6年左右,对农村居民受教育年限的局部处理效应为0.2年左右,说明高校扩招政策对提高城镇居民受教育程度的作用更为明显。

表3 950例观察组患者不同孕周使用黄体酮对妊娠结局及疗效的影响Table 3 Effect of progesterone on pregnancy outcome and curative effect in 950 cases of observation group of patients with different gestational weeks[n(%)]
2.3 妊娠中期黄体酮使用时长对妊娠结局的影响
笔者作为陕西农垦集团朝邑农场有限公司外派到苏垦农发新洋分公司挂职的干部,全程参加了新洋分公司2018年三秋工作。新洋分公司运用现代公司化管理模式,依靠科技创新,落实关键技术措施,发展现代农业。新洋分公司发展现代农业的公司化管理模式,值得陕西农垦借鉴学习。
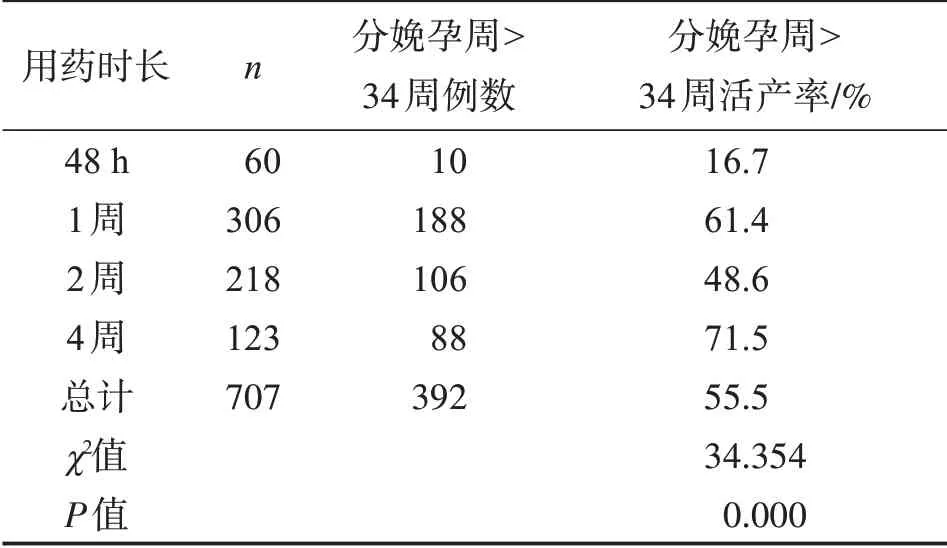
表4 707例妊娠中期患者不同用药时长对妊娠结局的影响Table 4 Effect of different medication duration on pregnancy outcome in 707 cases of mid pregnancy
2.4 不同剂型的黄体酮对妊娠结局和疗效的影响
采用Excel软件整理数据,采用SPSS19.0统计学软件分析,计数资料以百分数表示,计量资料用±s表示,组间比较采用Student'st检验,组内比较单样本配对t检验。P<0.05为差异有统计学意义。
表5 使用不同剂型黄体酮制剂对妊娠结局和疗效的影响Table 5 Influence of different dosage forms of progesterone on pregnancy outcome and curative effect(n=1 910,±s)
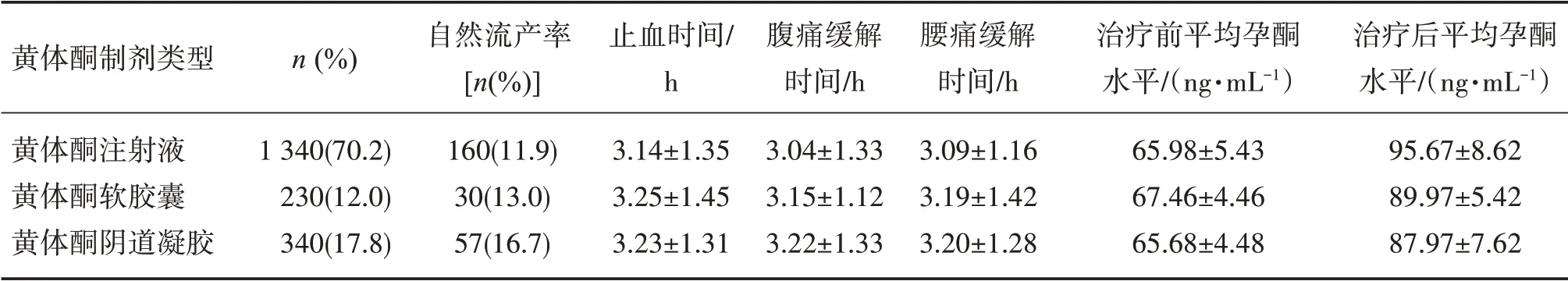
表5 使用不同剂型黄体酮制剂对妊娠结局和疗效的影响Table 5 Influence of different dosage forms of progesterone on pregnancy outcome and curative effect(n=1 910,±s)
黄体酮制剂类型黄体酮注射液黄体酮软胶囊黄体酮阴道凝胶n(%)1 340(70.2)230(12.0)340(17.8)自然流产率[n(%)]160(11.9)30(13.0)57(16.7)止血时间/h 3.14±1.35 3.25±1.45 3.23±1.31腹痛缓解时间/h 3.04±1.33 3.15±1.12 3.22±1.33腰痛缓解时间/h 3.09±1.16 3.19±1.42 3.20±1.28治疗前平均孕酮水平/(ng·mL-1)65.98±5.43 67.46±4.46 65.68±4.48治疗后平均孕酮水平/(ng·mL-1)95.67±8.62 89.97±5.42 87.97±7.62
3 讨论
共注册登记患者2 340例,排除不符合标准的430例,最终纳入1 910例,年龄为22~40岁,平均年龄(28.6±4.6)岁;孕次1~3次,平均孕次2.5±0.9;孕周8~28周。1 910例患者均被诊断为先兆流产,其中观察组950例(宫颈管缩短510例,复发流产史440例),对照组960例。两组基线资料比较差别无统计学意义(P>0.05),具可比性。见表1。
我国2015年由中华医学会发布的《黄体支持与孕激素补充共识》中明确指出先兆流产的患者符合应用黄体支持的指征。但是国外有研究认为,对于流产次数小于1次的孕产妇来说,于孕早期给予黄体酮治疗并不能显著提高活产率[4]。目前国内对于黄体酮的应用,更多是凭经验,甚至“凭感觉”。因此,本文对黄体酮用于先兆流产的有效性进行了真实世界数据研究,结果表明对于既往有反复流产史的女性及本次妊娠中超声检查显示宫颈管缩短的女性,补充黄体酮后妊娠分娩>34周的活产率达55.5%,自然流产率为18.0%,能改善妊娠结局。
Hg2+是一种污染环境的重金属元素,汞离子荧光探针作为一种具有高灵敏度、高选择性、简便易操作的检测手段,具有极大的发展空间。但是目前大多数汞离子探针对汞离子的检测需在有机溶剂含量较高的溶液中进行,这大大限制了汞离子荧光探针的应用。在纯水介质中进行识别的报道较少,而在环境检测以及生物体系中Hg2+的识别通常需要在纯水介质中进行,这就需要对汞离子荧光探针进行改进,使其更加适用于水相中汞离子的检测。另外,将探针试纸化,提高探针的重复利用率和灵敏度,缩短检测时间依然是汞离子荧光探针研究的方向。
孕酮在整个孕期都对胎儿的发育有着很重要的影响,在孕早期的时候胎儿刚刚发育,孕酮低容易出现流产现象,而在孕中期孕酮和宫内胎盘的发育有着很重要的关系,孕酮低时很有可能因为胎盘发育不好而导致胎儿停育的现象,孕晚期孕酮较低时就容易出现胎儿早产的现象[5]。对于本次妊娠宫颈管缩短或者有复发流产史的患者在不同孕周使用黄体酮注射液的效果也不同,本研究结果显示孕早期组的自然流产率为35.0%,孕晚期组的自然流产为23.3%,而孕中期组的自然流产率为21.8%。相比于妊娠早期和晚期的自然流产率,孕中期使用黄体酮降低流产率的效果更好。在孕中期的患者,使用黄体酮1周和4周的保胎效果较佳。
黄体酮的用药途径一直是国内外妇产科讨论的焦点问题,肌肉注射黄体酮生物利用度较高,但操作较为麻烦,注射部位容易出现红肿、硬结、痛痒等不良反应,患者用药依从性较低[6]。随着现代生产工艺水平的提高,有了可供口服的黄体酮胶囊和黄体酮阴道用缓释凝胶,可免除因肌肉注射引起的疼痛和提高患者用药依从性,但是使用不同剂型的黄体酮对治疗先兆流产的效果是否一样一直也是被关注的问题。本研究结果表明,肌注黄体酮自然流产率较低,但与口服黄体酮胶囊和阴道用缓释凝胶比较未显示差异有显著性;不同剂型的黄体酮制剂临床症状消失时间比较,肌注黄体酮注射液止血时间、腹痛缓解时间、腰痛缓解时间均短于其他剂型,这可能与肌内注射是直接进入血液循环作用有关,但研究未显示差异有显著性。口服黄体酮胶囊或黄体酮阴道用缓释凝胶给药方便,且能免除患者打针的痛苦,从而增强患者的依从性,减少不良反应的发生,值得在临床推广应用。

