手术环节标准化时间管理在提高手术间运行效率中的应用
陈辉,王朝阳,舒玲,于静,李娟
(济南市中心医院手术室,山东 济南)
0 引言
手术室是医院高成本资源密集型部门,目前多数医院以扩大手术间数量满足临床需求,但规模扩张是有限度的,加强手术室资源管理,提高手术间运行效率,已经成为国内三甲综合医院的共识[1]。手术室运行效率低下也会引起医患矛盾、因资源浪费加重医院负担等问题[2]。随着手术量逐年增加,手术及麻醉工作人员每日工作时间日益延长[3]。如果在时间管理上稍有疏忽,就会导致手术运行流程脱节,运作效率低下,从而增加手术室运作成本[4]。本院优化手术流程,通过运用时间管理,制定各环节工作的标准时间,提高手术间运行效率。
1 资料与方法
1.1 一般资料
对2018年1月至11月手术首台例数(8:00-8:30时间段)的开台时间、接台手术衔接时间、手术间开放时间、护士加班时间进行统计。施行时间管理后,对2019年1月至11月手术首台例数(8:00-8:30时间段)同样数据进行统计。两组手术在专业、手术类别、手术级别等方面比较差异无统计学意义(P>0.05),具有可比性。参与研究护理人员48人,男14人,女34人,副主任护师3人,主管19人,护师14人,护士12人。
1.2 方法
1.2.1 测定标准时间方法
1.2.1.1 医院召开护理部、医务部、后勤保障部、医学工程部、医院物业公司、手术麻醉科等多部门协调会,在标准时间制定上达成共识。测定标准时间之前,各部门把各项工作具体操作方法及作业条件进行标准化,并对员工进行培训。此项目配备1名专业工程师,指导大家正确观测各时间,并对数据进行分析,保障标准时间的准确性。
1.2.1.2 测定对象选择:医务人员:本院在职非培训期人员,从事本工作满2年;物业人员:经上岗培训合格,从事本工作满6个月。
1.2.1.3 测定条件:各项工作可能涉及用物、设备、路线等符合工作正常完成条件。
1.2.1.4 测定方法:使用现场秒表测时法观测各环节用时,每环节测定50次,保障标准时间精确度,根据公式计算出标准时间。
1.2.1.5 宽放时间与宽放率:使用工作抽样法,随机观测每环节工作中各种宽放活动的发生用时,使用外乘法(即在单位净时间内,要给予多少的宽放时间。宽放率= 宽放时间/净工作时间×100%)计算出宽放率。
1.2.2 制定各环节的标准时间范围
1.2.2.1 明确各项工作时间点:提前上班时间、首台手术病人接入时间、三方核查时间、手术无菌物品准备时间、体位安置时间,以上一系列工作时间点的清晰化和严格执行,保障首台手术8∶30之前按时开台。
1.2.2.2 积极协调各辅助科室,在需协助工作环节的标准时间达成共识,包括应急设备调配时间、手术器械洗消的VIP时间、快速病理出检时间、快速发血时间等,保障医生快速顺畅完成手术,缩短手术无效等待时间[5]。
1.2.2.3 设置手术间衔台清扫时间、接台手术提前信息预传达给病区、手术室护理岗位的合理调整等,缩短手术衔台时间。
1.3 观察指标
观察两组手术的首台例数(8:00-8:30时间段)的开台时间、接台手术衔接时间、手术间开放时间、护士加班时间。
1.4 统计学处理
采用 Excel 来对全部数据进行整理和记录,对需要的数据进行收集并将其录入 SPSS20.0 软件中,计量资料使用(±s)表示,进行t检验,经由软件将采集到的数据进行比较,P<0.05 则说明二者之间具有统计学差异。
2 结果
2.1 两年度首台例数(8:00-8:30)比较
2019年度8:00-8:30时间段首台例数较2018年度明显提高,首台手术准时开台率由2018年的15.50%提高至86.39%;符合相关规定,差异有显著统计学意义(P<0.01)。见表1。
表1 两年度首台例数(8:00-8:30时间段)比较(±s)

表1 两年度首台例数(8:00-8:30时间段)比较(±s)
?
2.2 两年度接台手术衔接时间比较
2018年度接台手术衔接时间为(95.88±13.21)min,2019年度接台手术衔接时间为(43.76±3.52)min,差异有显著统计学意义(P<0.01),提示工作流程优化,工作效率大大提高。见表2。
表2 两年度接台手术衔接时间比较(±s,min)

表2 两年度接台手术衔接时间比较(±s,min)
?
2.3 两年度手术间开放时间比较
2018年度手术间开放时间为(7.21±1.26)h,2019年度手术间开放时间为(10.31±1.70)h,差异有显著统计学意义(P<0.01),手术间利用率提高。见表3。
表3 两年度手术间开放时间比较(±s,h)
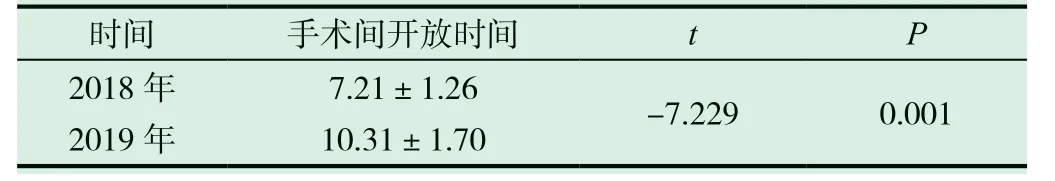
表3 两年度手术间开放时间比较(±s,h)
?
2.4 两年度护理人员加班时间比较
2018年手术室护理人员加班时间为(144.07±7.10)d,2019年度在手术量增加的情况下,护理人员加班时间为(148.03±6.27)d,差异无统计学意义(P>0.05),间接提示手术室护理人员工作效率提高。见表4。
表4 两年度护理人员加班时间比较( ±s,d)

表4 两年度护理人员加班时间比较( ±s,d)
?
3 讨论
3.1 手术室管理中引入标准时间
标准时间指在正常的操作环境和条件下,拥有平均熟练技能水平的合格工作者以标准的操作方法和正常的操作速度,完成符合要求的工作所需要的时间[6,7]。标准时间是一种科学核定工时定额、核算生产能力的方法。标准时间的确定不但可为企业制定生产计划提供科学依据,而且可更有效地提高企业的生产效率[8]。手术病人自转入手术室至转出全程环节多,需要多科室多部门共同协作完成。标准时间便于在多部门共同协作的工作中,明确自身的工作要求和标准,保障工作的顺畅进行,提高工作效率,保障手术患者安全;同时便于发现问题和持续改进。本院引入标准时间,用于手术室相关工作管理,制定并严格执行正确的标准时间,有效提高了手术室运行效率。
3.2 标准时间管理保障首台手术准时开始
首台手术准时开始对手术间的利用效率以及维持手术室的基本节奏至关重要[9]。如果第一台手术就开始延迟,将会影响到全体工作人员的情绪和手术间的使用效率。美国临床管理协会制定的手术开始时间为患者进入手术间的时间,国内的开始时间一般采用外科医师切皮时间[10,11]。57.5% 的手术中外科医生不能准时到达手术室开始手术,高于国外的调查结果(14.0%)[12]。本研究,运用时间管理,严格执行各环节工作的标准时间,如上班时间、首台手术病人接入时间、三方核查时间、手术无菌物品准备时间、体位安置时间等,使首台手术准时开台率(首台手术8:30之前按时开台)由2018年的15.50%提高至86.39%。
3.3 执行标准时间有效缩短接台手术衔接时间
丛超等[13]研究显示用于接台手术之间的清洁及准备工作,延长了手术间的空置等待时间,降低了手术间的使用率。连台手术时间反映麻醉科和手术室的工作效率[14]。本院通过设置手术间接台标准清扫时间、接台手术提前信息预传达给病区、以及手术室护理岗位的合理调整设置,规范工作流程,大大的缩短接台手术衔接时间。2019年手术衔接时间较2018年约缩短了一半的时间,效果显著。
3.4 标准时间的制定,让辅助科室工作运转顺畅
手术间科学、合理、高效率的运转,不仅需要手术室、麻醉科、手术科室自身加强管理,更需要医院多部门共同参与,需要管理部门的协调。对手术过程中需要其他部门协助完成的工作,医院协调,在标准时间上达成共识,包括应急设备调配时间、急消物品时间、手术器械洗消的VIP流程、快速病理送检时间、快速取血时间等,配合医生快速顺畅完成手术,尽量缩短手术时间,提高手术间运行效率。

