381例卒中恢复期抑郁障碍患者的中医证候特征分析
曾玉筱, 陈 枫△, 蔡向红, 陈江华, 杜 鹃
(1.中国中医科学院望京医院, 北京 100102;2.北京中医药大学,北京 100029)
卒中后抑郁(post-stroke depression, PSD)是指发生于脑卒中后,表现出卒中症状以外的一系列以情绪低落、兴趣缺失等为主要特征的抑郁症状和相应躯体症状的综合征,是卒中后常见的严重并发症之一[1]。PSD具有较高的发病率[2],可以发生在卒中后的各个时期。根据最近的流行病学资料,全球每年约有1500万脑卒中患者有罹患抑郁症的风险,各型PSD的总患病率为33.5%,其中17.7%为重度抑郁[3]。作为脑卒中后常见并发症,PSD发病时间跨度长,不仅给患者精神上带来极大痛苦,还严重阻碍肢体、语言功能等的康复进程。研究表明,PSD是卒中死亡的独立危险因素[4,5],并会增加卒中后患者的致残率和复发风险[6,7],因此对PSD的研究受到医学界越来越多的关注和重视,然而PSD的临床现状识别率及诊断率低[8],尚无统一的诊治规范。西医多采用抗抑郁药物治疗PSD,在有效控制患者精神症状的同时也带来很多不良反应,降低了患者用药的依从性和生活质量;中医药治疗抑郁症具有诸多优势,近年来也得到国内外越来越多的关注和认可,国内多部临床诊疗指南和专家共识确认了中医药治疗抑郁症的疗效和安全性[9-11],《麻省总医院抑郁症诊疗指南》也明确将中医药纳入有效且安全的补充替代疗法[12]。中医治疗PSD具有个体适应性强和疗效持续等优点,但本病表现复杂,涉及多个脏腑,目前对其病因病机以及中医证候的认识尚无明确统一的标准。辨证论治是中医的精髓,是提高中医疗效的关键环节,因此证候研究是中医药研究的重点。
近年来,随着医患对卒中后抑郁重视程度的提高,以及中医药疗法特别是作为“绿色疗法”针刺治疗的广泛应用,临床对PSD进行了大量研究,包括病因病机、中医证候、针刺干预手段等探讨,但缺少对卒中恢复期证候分布特征的研究,而卒中恢复期是针灸干预的最佳时期,并为患者普遍接受,同时也得到西医神经科医生广泛认可。因此开展卒中恢复期PSD的中医证候研究,对于发现PSD患者中医证候分布规律特点,并采取积极、有效的治疗方案以延缓和控制疾病的进展,及早期干预以预防PSD的发生,发挥中医药治未病优势具有重要意义。本研究通过收集卒中恢复期PSD患者的临床资料,运用聚类分析的统计学方法,对卒中恢复期PSD的中医证候进行回顾性分析,总结其证候分布特征,为该领域的研究提供参考依据。
1 临床资料
1.1 一般资料
本研究为横断面调查,全部病例均为2018年1月至2020年1月就诊于中国中医科学院望京医院针灸科(神经内科)、急诊科和康复科的住院患者,共收集符合诊断、纳入标准的病例381例,其中男性196例占51.44%,女性185例占48.56%;最大年龄94岁,最小年龄31岁,平均年龄(68.88±11.31)岁;卒中病程最长24周,最短2周,平均病程(5.60±3.84)周;其中脑梗死363例占95.28%,脑出血18例占4.72%。
1.2 诊断标准
参照《卒中后抑郁临床实践的中国专家共识》推荐的PSD诊断标准[13]制定。
1.3 纳入标准
符合上述卒中后抑郁诊断标准;卒中病程在2周~6个月者,即属于卒中恢复期的病例;所需病例资料完整者。
1.4 排除标准
既往有精神病史或家族精神病史病例;合并有严重心、肝、肾、造血系统、内分泌系统疾病的病例;不符合纳入标准,所需病例资料不全者;卒中病程<2周和>6个月,即属于卒中急性期和后遗症期的病例。
2 方法
2.1 调查表设计及数据收集
本研究基于前期文献调研和专家咨询,查阅《中医内科学》教材及相关论文、古籍等文献中有关中风、郁证的临床症状及体征,参考《中风病诊断与疗效评定标准》及《中医病证诊断疗效标准》中关于中风及郁证的辨证分型及常见症状,并经过3名副主任以上职称的医师共同讨论后确定,共提取65个中医临床信息采集点,包括44种临床症状14种舌象7种脉象,以此65个变量作为观察指标制订PSD中医证素调查表。根据纳入及排除标准选取病例,收集记录合格病例的资料,填写PSD中医证素调查表,记录患者的一般资料如性别、年龄、卒中类型与病程、卒中相关临床症状、体征及舌脉信息等。
2.2 统计学方法
将收集的临床症状、体征及舌脉信息等进行赋值后录入Excel表格建立数据库,并对录入的数据进行一致性检验。所有数据经核对无误后导入SPSS 26.0 软件,采用SPSS 26.0 软件对纳入病例的症状、体征、舌象、脉象等进行频数和频率等描述性统计分析,并按变量进行聚类分析。
3 结果
3.1 中医四诊信息频数分析
表1、2示,删除频数过小(<10)的信息条目,本研究纳入的中医四诊信息条目共计55个,包括症状和体征条目35个,舌象条目14个和脉象条目6个。经频数分析,381例PSD患者症状和体征类条目出现频次排名前10位的依次是眠浅易醒、头晕、痛有定处、便秘、入睡困难、肢体困倦、纳差、肢体麻木、急躁易怒、记忆减退。381例PSD患者中舌象多见舌红、舌暗、黄腻苔、白腻苔和薄白苔,脉象多见脉弦、脉滑、脉细、脉数、脉沉。

表1 381例卒中恢复期抑郁障碍患者症状和体征频数分布比较
3.2 中医证候聚类分析
图1至图3示,采用SPSS 26.0软件对上述381例PSD患者的症状、体征、舌象和脉象按变量进行聚类分析。聚类分析选用系统聚类法,分析方法为离差平方和法(Ward法),根据聚类树状图,结合中医理论并经过3名副主任以上职称的临床专家共同讨论,将PSD的55种中医证候聚为五类,并对每一类的病位和病性进行判定,确定证候名称:第一类为口干、口苦、多梦、腹胀、肢体麻木、胸闷气短、心悸易惊、头晕、痛有定处、耳鸣、视物模糊、腰膝酸软,归属为脾肾亏虚证;第二类为入睡困难、眠浅易醒、舌胖有齿痕、舌淡红或暗、苔薄白或厚腻、脉沉细或涩,归属为心脾两虚证;第三类为记忆减退、思维迟缓、神情淡漠、寡言少语、嗜睡、面色萎黄、体瘦、苔少,归属为肝郁脾虚证;第四类为情绪忧郁、心烦、善思多虑、面色红、舌有瘀斑瘀点、舌红、苔薄黄、脉弦或滑,归属为气滞血瘀证;第五类为自汗、纳差、面色晦暗、急躁易怒、便溏或便秘、夜尿频多、倦怠乏力、肢体困倦、咳吐痰涎、舌歪斜、苔黄腻、脉数,归属为气虚痰瘀证。
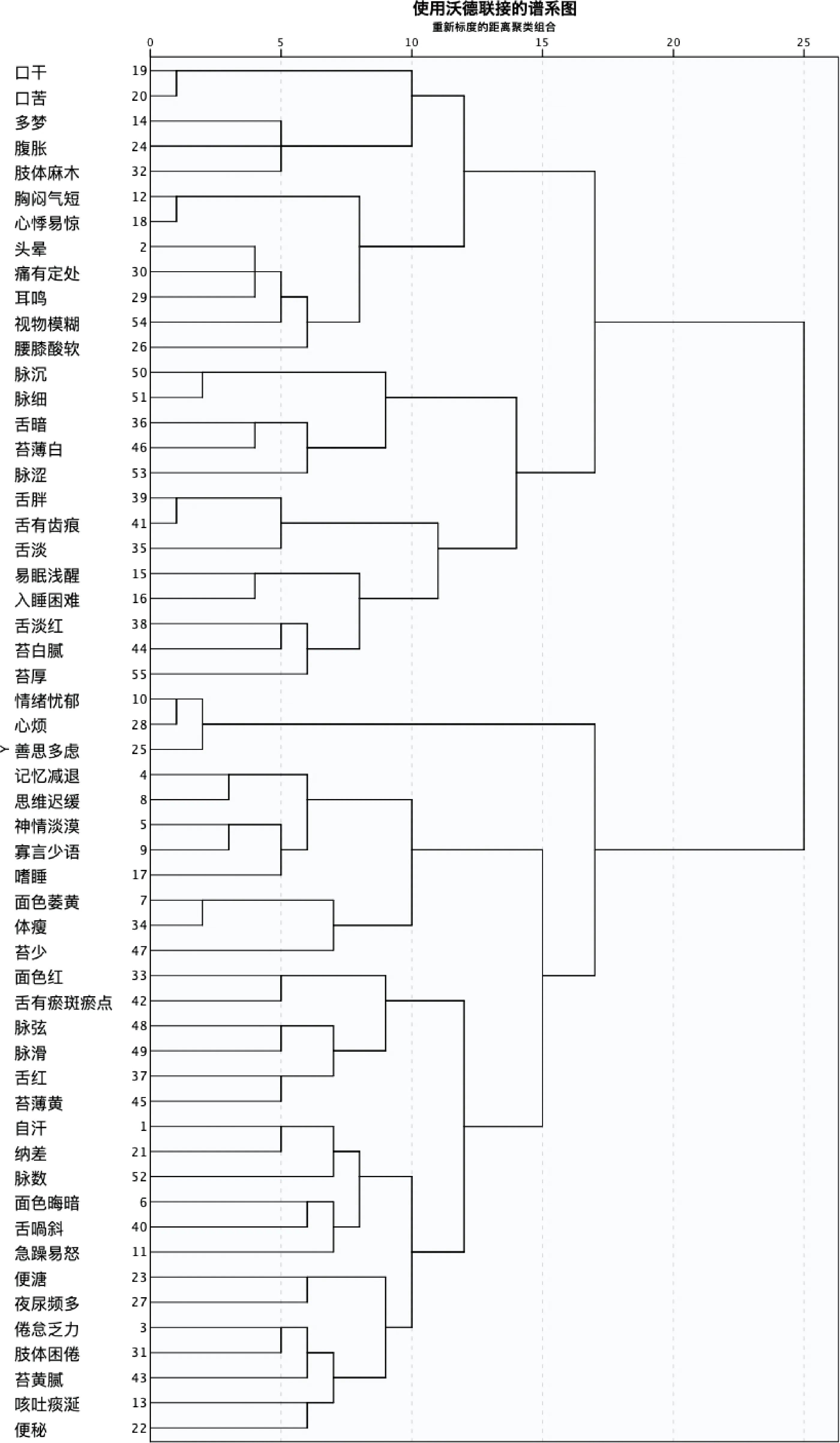
图1 381例卒中恢复期PSD患者中医证候聚类分析树状图
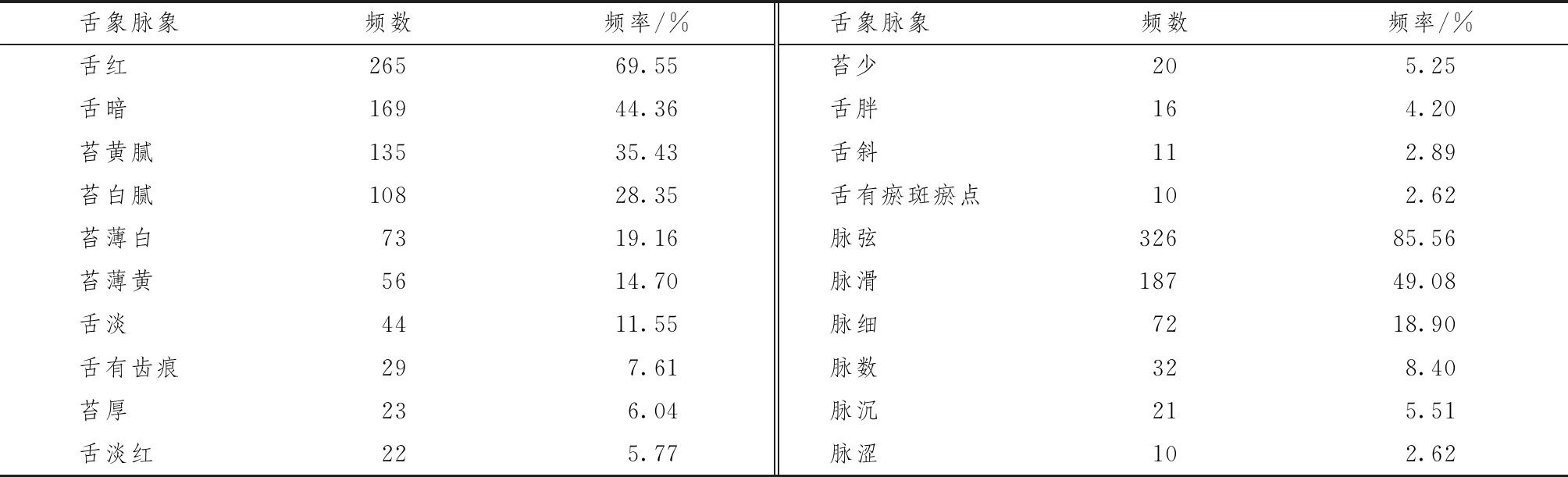
表2 381例卒中恢复期抑郁障碍患者舌象和脉象频数分布比较
4 讨论
4.1 卒中后抑郁中医辨证分型概况
中医学并无“卒中后抑郁”的病名记载,目前临床尚无明确统一的辨证分型,在中风的基础上出现相关抑郁表现,有医家视为中风与郁证之合病,辨证按中风将抑郁视为兼症,或按郁证辨将中风症状视为兼症。而现代医学的疾病分类学已经将PSD作为抑郁障碍的一种特殊类型分类研究,但尚缺乏明确的概念和诊断标准[13],亦为研究重点。
根据中药新药治疗中风病的临床研究指导原则,中风病分为风痰火亢、风火上扰、痰热腑实、风痰瘀阻、痰湿蒙神、气虚血瘀和阴虚风动7种证型[14,15];在《中医病证诊断疗效标准》中,郁病分为肝气郁结、气郁化火、忧郁伤神、心脾两虚和阴虚火旺5种证型[16]。现代中医学者结合当今医疗实践,对PSD的形成及脑卒中与抑郁症之间的关系有了更加深刻的认识,多数学者认为PSD属于“因病而郁”,“郁证”为“中风”之变证,其是在中风的基础上,由风、瘀、痰、火交搏郁结致使气血郁滞不畅,肝气失其条达,神明失其清展而致情绪低落出现抑郁[17]。临床表现除中风后相应躯体症状外,还伴随着一系列抑郁症状,而抑郁情绪又会加重患者的精神痛苦,影响其躯体神经功能的恢复,降低生活质量,增加卒中后复发的风险和死亡率[18],因此又可认为是“因郁致病”。PSD的临床表现复杂,涉及的脏腑较多,近年来不同学者的研究各有侧重,分别从脏腑、病理产物及虚实等方面辨证,证候分型多达30余种[19,20],缺乏统一的标准。鉴于PSD已作为独立的疾病在现代医学中讨论,与之相对应的中医应有在中风病和郁病之间相对独立的证候特征研究以满足临床需要,并与现代医学接轨,才能真正扩大中医药的影响力,发挥中医药优势。
4.2 381例卒中恢复期PSD证候分布规律及病因病机特征
本研究通过对381例卒中恢复期PSD患者四诊信息频次和频率分析发现,出现频数较高的症状有眠浅易醒(51.44%)、头晕(45.67%)、痛有定处(44.62%)、便秘(44.09%)、入睡困难(40.94%)、肢体困倦(36.22%)、纳差(28.87 %)、肢体麻木(28.87 %)、急躁易怒(27.56%)、记忆减退(22.05%),证候聚类结果显示,卒中恢复期PSD可分为脾肾亏虚证、心脾两虚证、肝郁脾虚证、气滞血瘀证和气虚痰瘀证5个证候类型。按照聚类分析结果并结合专家意见,对381例患者进行辨证分型,结果显示,脾肾亏虚型最为多见占47.77%,其次为气虚痰瘀证(17.06%)、肝郁脾虚证(15.75%)、气滞血瘀证(11.81%)、心脾两虚证(7.61%)。从证候虚实表现来看,本研究的381例患者中医证候80%以上与“虚”相关,这符合卒中恢复期的病程阶段,与中风病和郁病中的虚性病机心脾两虚和气虚血瘀亦有相通之处,但不完全等同于二者的虚证辨证分型,说明卒中后抑郁的发生有其独特的病因病机演化规律。首先,本研究选取的病程阶段为卒中恢复期,这一时期的卒中患者证候分布多以虚和瘀为主;其次,郁病之本亦当属虚证,如明代医家张景岳[21]认为“若忧郁病者,则全属大虚,本无邪实”。龚信[22]在《古今医鉴》中亦言虚病致郁治当补虚解郁,“或郁久而成病,或久病而成郁……久病兼补虚而兼解郁,陈症或荡涤而或销熔”,可见卒中恢复期PSD证候分布特征为虚实夹杂而以虚证表现为主。从相关脏腑来看,本研究结果显示脾肾亏虚为卒中恢复期PSD患者的主要证候,其他证候特征涉及到心、肝,表明卒中恢复期PSD的发生与脾、肾、心、肝的失调密切相关。具体而言,心主藏神,肝主疏泄,脾主运化为后天之本,肾主骨生髓,脑为髓海、元神之府。中风后患者正气耗伤,因于语言不利、肢体偏瘫等功能障碍,而悲忧不解以致心血暗耗、心失所养而神失所藏; 情志抑郁亦可导致肝郁气滞,郁久化火而上扰心神。思虑过度亦会伤脾,脾失健运以致气血生化不足,不能濡养心神,导致病情进一步恶化。正气亏虚,脏腑功能减弱,日久终致肾精匮乏,髓海空虚,元神之府不得濡养而发为抑郁。同时,患者正气虚弱、病久无力鼓动血行、运化水液而形成痰瘀等病理产物,导致气血不畅、脏腑阴阳失调亦会加重PSD症状。

表3 中医四诊信息聚类后的证候要素判定比较
综上,正虚是卒中恢复期PSD发病的重要因素,病机总属脏气虚弱而尤以脾虚为著。如《杂病源流犀烛·诸郁源流》曰:“诸郁,脏气病也”,思虑过度、耗伤脏气,六郁化生[23]。以往有文献研究表明,PSD的病因病机总归于脏腑虚衰[24,25],与本研究结果相似。这提示我们临床治疗卒中恢复期PSD应当侧重扶正补虚,根据证候分布特征可分别给予健脾补肾、益气化瘀、疏肝健脾、行气活血、补益心脾等疗法随证化裁,在改善患者抑郁状态的同时亦能扶持机体正气,促进患者的整体康复。
同时,卒中恢复期是针灸干预的最佳时期,而针灸治疗郁证受到越来越多的关注和认可。早在1996年世界卫生组织(WHO)公布的《针灸治疗有效疾病目录》和2016年美国医师协会临床实践指南都确认了针灸抗抑郁的疗效[26]。近年来,亦有大量文献报道针灸疗法对PSD具有安全高效的治疗价值,但从临床应用来看,尚无较为成熟、公认的针灸处方。根据本研究结果,针灸治疗亦当以扶正补虚为主要原则,如陈枫经多年临床实践总结的“颅底七穴”,具有升发阳气、补精填髓之功,证之临床疗效甚好,可作为卒中恢复期PSD的临床针灸主方,并随证加减配穴应用。
此外,既往已有研究表明,PSD的发生与阴虚阳亢、气虚证的证候分值有关,分值越高则PSD的发生率越高[27]。正如《黄帝内经》所言“邪之所凑,其气必虚”;还有研究表明,早期针灸治疗不仅能促进卒中患者神经功能恢复,还可降低PSD的发生率,说明针灸疗法亦有一定的预防性治疗作用。结合本研究结果,在卒中恢复期对具有虚性中医证候特征表现的患者,我们应当高度警惕,早期积极给予患者扶助正气和针灸干预等有效的治疗措施,使之五脏六腑气血调和,从而预防PSD的发生,并促进卒中患者的整体康复。
5 小结
辨证论治是中医认识疾病和处理疾病的基本原则,是中医临床个体化诊疗的体现,而证候分布特征是中医证候研究中的重要组成部分和临床疗效评价的基础。聚类分析又称集群分析[28],是在不能明确如何分类的前提下,根据“物以类聚”的原则,应用数学方法研究和处理对象,通过距离的远近和相似程度来判断个体是否有聚集现象,将样本个体或变量指标按其特性进行分类的一种多元统计分析方法[29]。本研究应用系统聚类的方法对381例卒中恢复期PSD患者的临床数据进行分析,探索其中医证候要素分布规律,并总结其病位病性特点,在一定程度上揭示卒中恢复期PSD的临床证候分布特征,较为符合临床实际,有助于指导临床辨证论治,也可为PSD的预防、早期干预和卒中患者整体康复方案的完善提供依据,说明利用聚类分析方法研究PSD中医证候分型具有可行性,对PSD中医证候标准化研究具有促进作用。但本研究仅仅是对PSD中医证候的初步探讨,尚需要进一步的大样本统计分析与临床验证,以实现卒中恢复期PSD辨证论治的规范化和标准化。

