脊柱肿瘤全椎段切除两种钉棒固定方式比较△
吴 军,韦竑宇,田 峰,刘学起,王庆锋*
(1.宁夏回族自治区人民医院骨科,宁夏银川 750002;2.中日友好医院骨科,北京 100029)
自Tomita等[1]于1994年首次采用后路全脊椎整块切除(total en-bloc spondylectomy,TES)治疗孤立性脊柱转移癌以来,该已经广泛应用于脊柱原发肿瘤及转移性肿瘤的手术治疗[2,3]。根据肿瘤学原则,TES较囊内或者分块切除能够有效降低肿瘤复发概率[4]。考虑到TES技术适用于预期寿命较长的患者,因此必须提供坚强的内固定重建脊柱稳定。然而,有研究表明,TES术后内固定失败发生率高达 40%[5],其中断棒的发生率高达 37.5%[6]。近年来,随着卫星棒技术应用于脊柱的三柱截骨矫形,大大降低了术后假关节形成及术后断棒的风险[7-9]。而目前文献中关于TES联合卫星棒技术治疗脊柱肿瘤报道较少,本研究回顾性分析了15例后路TES联合卫星棒技术与18例后路TES治疗脊柱肿瘤患者的临床及影像学资料,以期探讨其临床运用的价值,并对其可行性及安全性作出评价。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)所有患者术前行穿刺活检确诊为孤立性原发性脊柱肿瘤或者转移肿瘤;(2)肿瘤分型满足Tomita分型Ⅰ~Ⅴ型[10];Enneking分型中良性肿瘤的S3型及原发恶性肿瘤I期或者Ⅱ期[11];生存期>6个月(修正Tokuhashi评分[12]≥9分)的孤立性转移瘤(Tomita评分[13]2~5分);(3)所有手术均为同一术者主刀;。
排除标准:(1)合并严重内科疾病无法耐受手术;(2)既往有术区手术史;(3)合并感染、结核等感染性疾病;(4)凝血功能障碍;(5)合并认知功能障碍、意识不清;(6)失访者。
1.2 一般资料
回顾性分析2013年6月—2018年9月于本院收治符合纳入及排除标准的脊柱肿瘤患者共33例。向患者及其家属详细说明两种手术方式的优缺点,由患者及其家属选择后路TES联合卫星棒技术或后路TES术,两组患者一般资料见表1,两组患者一般资料差异无统计学意义(P>0.05)。本研究经医院伦理委员会审批通过,所有患者均知情同意。

表1 两组患者一般资料与比较
1.3 手术方法
两组患者均全麻后取俯卧位,透视确定节段后以病椎为中心作后正中切口,显露病椎上下相邻各2个椎体,并在透视下置入8枚椎弓根螺钉,对于合并骨质疏松患者则置入骨水泥螺钉。显露病椎双侧横突,分离双侧椎弓根外侧肌肉,骨刀去除病椎上位椎体下关节突关节及部分椎板,去除下位椎体部分椎板,用线锯截断双侧椎弓根,分离黄韧带,完整切除病椎附件(图1a)。在胸椎水平则需切除部分肋骨,并结扎病椎节段动脉,切断神经根并结扎。沿椎体外侧钝性分离至椎体前方,插入S形拉钩保护椎体前方大血管等组织器官,临时棒固定,用线锯切断病椎上下相邻椎间盘,将椎体绕脊髓从一侧取出(图1b,1c)。将钛笼塑形,填充自体骨或者人工骨,仔细处理病椎上下相邻终板后,将钛笼置入间隙内,适当头尾加压后锁紧螺帽,安装内固定棒。其中,联合棒组于截骨区使用双头螺帽置入卫星棒,而常规棒组使用传统的双棒。最后用蒸馏水及0.5 mg/ml顺铂依次浸泡术野2.5 min,减少肿瘤细胞种植。
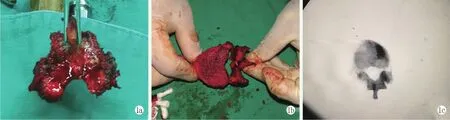
图1 全脊椎整块切除术标本所见 1a:椎体后方附件切除 1b:椎体整块切除,并与附件切除块体外对合所见 1c:透视下见椎体完整切除
整个手术过程中采用体感诱发电位和运动诱发电位监测脊髓功能,术后常规静脉应用抗炎、消肿、营养神经等治疗,无脑脊液漏患者引流液<50 ml/24 h即可拔除引流管。术后3~5 d佩戴支具下地活动,并严格佩戴支具3个月。
1.4 评价指标
记录手术时间、出血量、住院时间及术后内固定失效等并发症情况。采用视觉模拟疼痛评分(visual analogue scale,VAS)评估术前及术后随访疼痛改善情况;采用Oswestry功能障碍指数量表(Oswestry disability index,ODI)评估日常生活功能障碍情况(性功能除外);根据美国脊髓损伤协会(ASIA)神经损伤分级评估脊髓功能改善情况,记录患者随访内固定棒断裂情况。采用PACS系统(Carestream Health,中国,上海)测量术前术后局部后凸角(lo⁃cal kyphosis angle,LKA:病椎相邻两椎体上下终板之间的 Cobb角),椎体前缘高度(anterior vertebra height,AVH),椎体后缘高度(posterior vertebra height,PVH)。测量术后及末次随访时钛笼高度(tita⁃nium mesh cage height,TMCH)在椎间隙内的变化,观察钛笼下沉情况。术后融合以Brantigan等[14]提出的融合分级系统为标准,其中D、E级为融合,A、B、C级为不融合。
1.5 统计学方法
采用SPSS 22.0统计软件进行统计分析。计量资料以均数±标准差 (±s)表示,资料呈正态分布时,两组间比较采用独立样本t检验,组内时间点间比较采用配对T检验或单因素方差分析;资料呈非正态分布时,采用秩和检验。计数资料采用x2检验或Fisher精确检验。等级资料两组比较采用Mann-whitney U检验。P<0.05为差异有统计学意义。
2 结果
2.1 围手术期情况
两组患者均顺利完成手术,术中未出现严重并发症。所有患者均采用病椎上下各2节固定,联合棒组均较常规棒组多置入2根卫星棒。两组患者围手术期资料见表2。两组间手术时间、切口长度、术中失血量、术后引流量和住院时间的差异均无统计学意义(P>0.05)。所有患者均于术后3~5 d下地或者坐起行康复功能锻炼。
表2 两组患者围手术期资料(±s)与比较
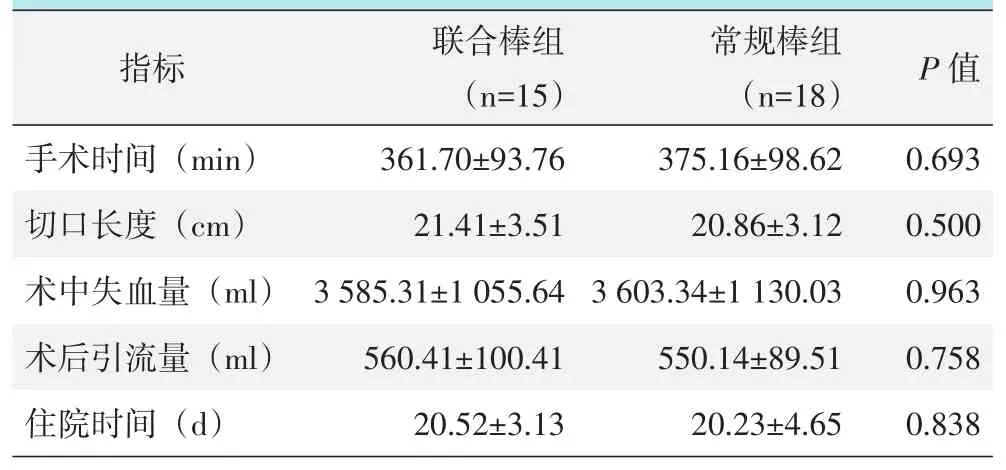
表2 两组患者围手术期资料(±s)与比较
images/BZ_14_1296_2383_1575_2498.pngimages/BZ_14_1296_2564_1575_2631.pngimages/BZ_14_1575_2564_1860_2631.pngimages/BZ_14_1860_2564_2138_2631.png手术时间(min)361.70±93.76375.16±98.620.693术中失血量(ml)住院时间(d)images/BZ_14_1296_2697_1575_2763.pngimages/BZ_14_1575_2383_1860_2498.pngimages/BZ_14_1575_2697_1860_2763.pngimages/BZ_14_1860_2383_2138_2498.pngimages/BZ_14_1860_2697_2138_2763.pngimages/BZ_14_2138_2383_2276_2498.pngimages/BZ_14_2138_2564_2276_2631.pngimages/BZ_14_2138_2697_2276_2763.png3 585.31±1 055.64 20.52±3.13 3 603.34±1 130.03 20.23±4.65 0.963 0.838
早期并发症方面,联合棒组为4/15(26.67%),包括1例切口感染,2例尿路感染,1例下肢深静脉血栓;常规棒组为5/18(27.78%),包括2例切口感染,1例尿路感染,1例坠积性肺炎;上述并发症经相应处理后均好转或治愈,无严重不良后果。两组间术后早期并发症发生率的差异无统计学意义(P=0.943)。
2.2 随访结果
两组患者均获得随访,随访时间13~48个月。至末次随访时,两组所有患者均为带瘤生存,未出现肿瘤转移和死亡。
两组随访结果见表3。联合棒组下地行走时间和完全负重时间均显著早于常规棒组(P<0.05)。随时间推移,两组患者的VAS评分、ODI指数、神经功能ASIA分级均显著改善(P<0.05)。相应时间点,两组间VAS评分、ODI指数、神经功能ASIA分级的差异均无统计学意义(P>0.05)。
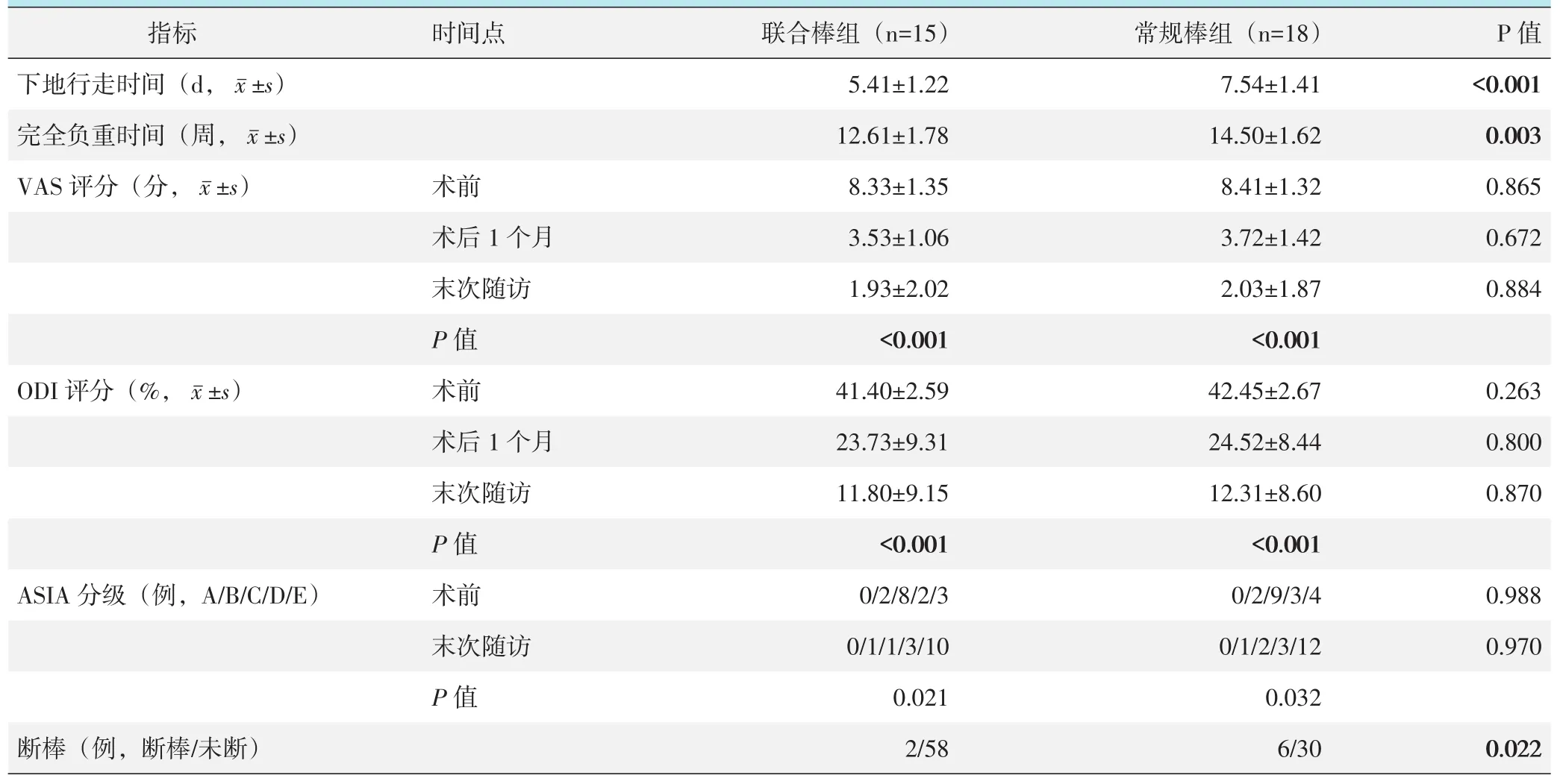
表3 两组患者随访结果与比较
随访过程中,联合棒组2例患者背部疼痛加重,影像检查显示均为1根卫星棒断裂,左1例,右1例,但均未引起神经症状,影像学显示已骨性融合,未进行处理。相比之下,常规棒组出现1例背部疼痛加重,影像显示2根内固定棒均断裂,行再次手术翻修固定,至随访未再次出现断棒和神经症状;另外5例患者出现内固定棒断裂,其中左2例,右3例,未引起起神经功能等症状,影像学显示已骨性融合,未进行处理。联合棒组断棒发生率显著低于常规棒组(P<0.05)。
2.3 影像评估
两组患者影像评估结果见表4。与术前相比,术后即刻两组患者LKA显著减少(P<0.05),AVH和PVH均显著增加(P<0.05)。与术后即刻相比,末次随访时两组患者LKA、AVH和PVH矫正均有丢失;联合棒组两时间点间LKA、AVH和PVH的变化均无统计学意义(P>0.05);但是常规棒组两时间点LKA和AVH变化差异均有统计学意义(P<0.05),而PVH的变化无统计学意义(P>0.05)。术前与术后即刻两组间LKA、AVH和PVH的差异无统计学意义(P<0.05);末次随访联合棒组LKA显著小于常规棒组(P<0.05),而前者的AVH显著大于后者(P<0.05),两组间PVH的差异无统计学意义(P>0.05)。术后即刻两组椎间隙内TMCH的差异无统计学意义(P>0.05),末次随访联合棒组TMCH显著大于常规棒组(P<0.05)。
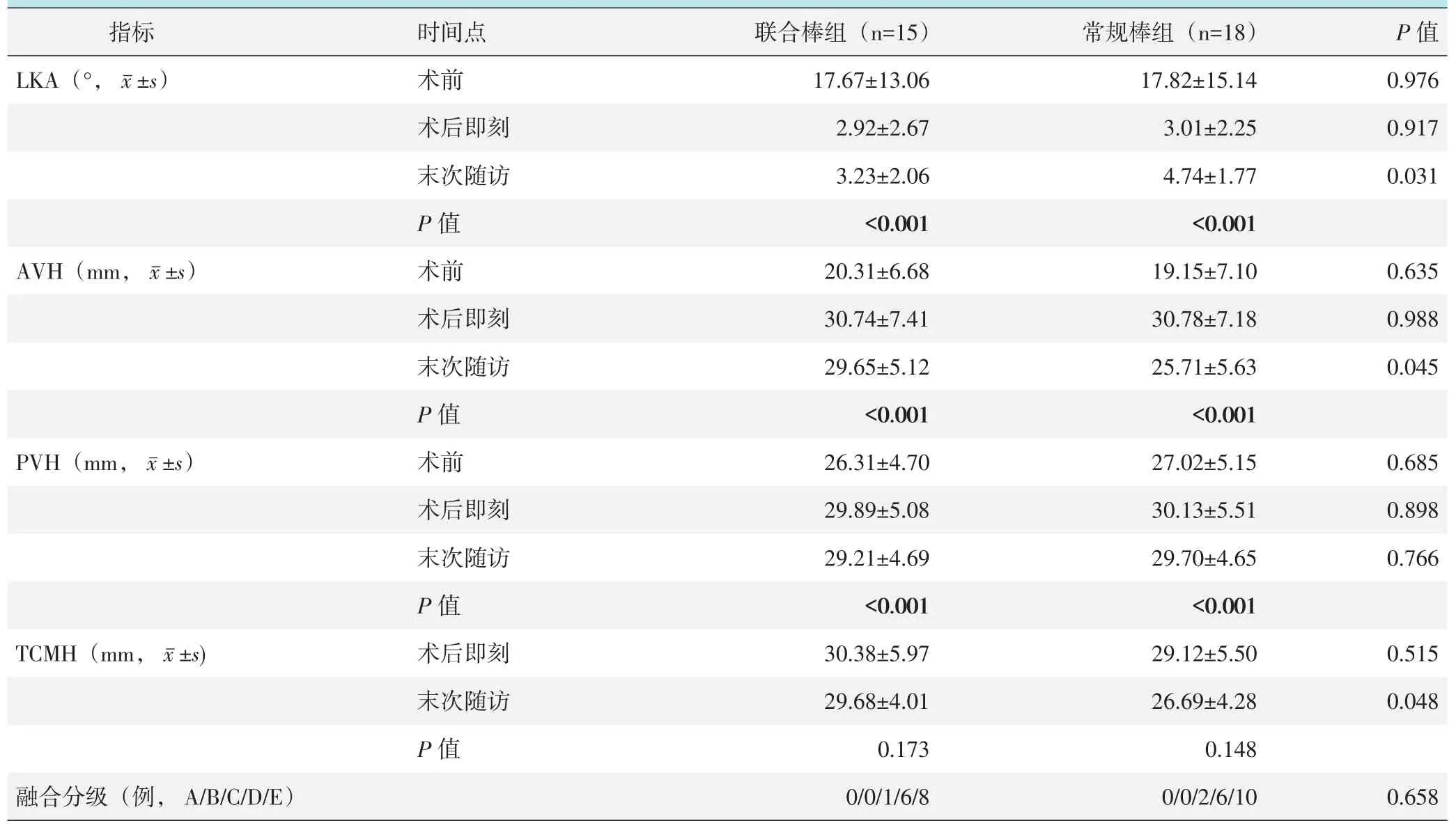
表4 两组患者影像评估结果与比较
至末次随访时,切除段融合率联合棒组为93.33%;常规棒组为88.89%,两组间差异无统计学意义(P>0.05)。联合棒组典型病例影像见图2。
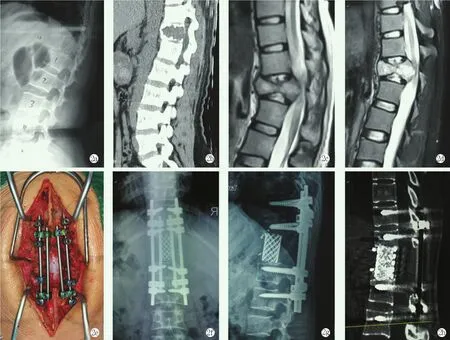
图2 患者,女性,28岁,T12骨巨细胞瘤,行后路TES联合卫星棒手术 2a~2d:术前矢状位X线、CT、MRI提示T12椎体病理性骨折、脊髓受压 2e:术中卫星棒技术固定所见 2f,2g:末次随访正侧位X线片示内固定位置良好,无断棒 2h:末次随访时CT矢状面扫描显示切节段融合良好,钛笼无下沉
3 讨 论
由于脊柱前方毗邻大血管,内含脊髓和神经根,其原发肿瘤或者继发恶性肿瘤难以采用广泛切除,经瘤内切除则难以避免术中肿瘤播散和污染,最终导致肿瘤复发,而TES技术采用经椎弓根截骨,先将脊髓背侧附件结构整块切除,然后再将腹侧椎体整块切除,可以实现肿瘤学意义上完全切除[15]。国内外大量研究证实,采用TES技术能减少术中肿瘤播散、降低肿瘤局部复发率和延长生存时间。Charest-Morin[4]与Cloyd[2]研究表明,TES技术明显优于经瘤内切除,能减少复发和增加五年生存率。同时有研究表明非整块切除死亡风险要比整块切除患者高9.4倍[16]。
随着新型辅助治疗的发展,脊柱肿瘤患者的总体生存期一直在增加[17]。因此,需要采用稳定而持久的脊柱重建来提高患者的长期生活质量[18]。全脊椎切除后,脊柱丧失一节甚至数节脊椎及周围的肌肉韧带,脊柱彻底横断而失去稳定性[19]。目前全椎体切除后重建方式多采用后路长节段固定(病椎上下各≥2个椎体)联合前方椎体重建,但内固定失效并发症仍较多[19]。Matsumoto 等[5]对行 TES 切除脊柱肿瘤并存活超过1年的患者进行了评估,观察到有高达40%出现断棒现象,并认为钛笼下沉超过5 mm是引起内固定失效的危险因素,Li等[20]研究结果发现内固定失效与钛笼下沉有明确的关系。在Park等[6]研究中,采用TES技术椎体切除术后的断棒发生率为37.5%,说明断棒是TES术后常见并发症,还表明肿瘤位置是断棒的重要危险因素,腰段断棒的风险最高,其次是胸腰段和胸段,Sciubba等[21]研究也表明,腰段断棒发生率高达39.1%,这可能是由于腰椎承受最大的伸屈力且不受肋骨等稳定结构的保护。
脊柱三柱截骨患者截骨区及上、下邻近节段多为应力集中区,术后短期内稳固的骨性融合尚未形成,内固定棒容易发生疲劳断裂[9]。国内邱勇教授率先将卫星棒技术用于脊柱三柱截骨矫形当中,大大减少了术后断棒现象。本研究首次将卫星棒技术联合TES用于治疗脊柱肿瘤,术后随访,仅出现很少的卫星棒断棒,未出现断钉及内固定松动等并发症,术后LKA、AVH、PVH与术前相比均明显改善,末次随访未发现椎体高度、后凸角有明显丢失,末次随访未见钛笼明显下沉,明显优于单纯内固定手术术式,能达到很好的临床疗效,表明此技术能提供坚强的三维固定,较好地恢复及维持椎体高度。本研究认为本术式有以下优势:(1)卫星棒技术的应用保证了在应力集中区(截骨区)至少有3根内固定棒支撑,从而分散每根棒所承受的应力,降低内固定疲劳断裂风险[22];(2)卫星棒技术比传统2棒技术能够提供更强有力的三维固定,患者能够早期下地活动,使植骨区产生应力,促进融合,从而减少假关节形成[23],能更早的完全负重;(3)后柱坚强固定分担了前柱钛笼应力,减少了因钛笼下沉导致后路内固定应力增大而出现断棒的风险。为了避免术后出现断棒,还应注意:(1)术中仔细处理植骨床,刮除终板时避免切入椎体[6];(2)置入钛笼应尽量垂直终板放置,避免因钛笼倾斜而导致失稳或者某一点负荷过大所致的下沉[20];(3)为了减少术后放疗影响植骨融合,在手术过程中应尽量减少肿瘤污染,并尽可能获得超肿瘤边缘切除[6]。
本研究15例患者常规采用病椎上下各2节固定置入卫星棒,与既往研究相比[15,19,24],虽然需额外置入卫星棒,但并未明显增加固定节段、手术时间及出血量,且术中使用的卫星棒源自长棒裁剪,并未增加手术费用,减轻了患者经济负担。表明使用卫星棒技术具有一定可靠性、安全性和经济性。虽然本研究结果表明,TES联合卫星棒技术治疗脊柱肿瘤可以分散截骨区棒的应力、减少钛笼沉降发生、断棒等并发症。但本研究仍有不足之处:(1)本研究纳入病例均为单一椎体病变,TES联合卫星棒技术的临床效果在2椎体甚至多椎体整块切除中还有待进一步探讨;(2)术后随访时间短,卫星棒技术在脊柱肿瘤截骨的远期疗效有待进一步观察;(3)病例数有限,未来需要大样本、前瞻性随机对照研究来验证本研究结果的可靠性。
综上所述,后路TES联合卫星棒技术在治疗脊柱肿瘤时,能够提供坚强三维固定,减少钛笼沉降,分散固定棒的应力,从而减少断棒发生和再手术率,提高了脊柱肿瘤患者的长期生活质量。

