两种不同时机心电引导在PICC置入术中的效果比较
金叶 耿亚琴 杭琤 吴珍峰 朱青 吴凯平
(南京医科大学附属常州第二人民医院 PICC门诊,江苏 南京 213003)
经外周静脉置入中心静脉导管(Peripherally inserted tentral catheter,PICC)因操作简便、创伤小、留置时间长、并发症少等[1-2]优点,成为了恶性肿瘤患者化疗的普遍选择[3-4]。随着静脉输液治疗技术的不断发展,对中心静脉导管头端位置提出了更高的要求。美国静脉输液护理学会2016版输液治疗实践标准[5]明确指出中心静脉导管头端应位于上腔静脉下端1/3处或者上腔静脉与右心房交界处,并推荐使用心电图技术检测导管头端位置。腔内心电技术因其简单、安全、实用,被逐渐应用于PICC置管术中[6]。有关文献[7-8]报道,心电引导时机为当导管置入至预测量长度时,停止送管,行心电导引,通过判断P波变化,确定导管头端位置。而在实际的置管应用中发现,由于导管已置入至预测量长度,不能全程监测到导管进入上腔静脉后P波即时变化,会增加定位耗时、引起错误判断。心电图变化受多种因素影响不是一成不变的,P波形态及变化规律、P波与R波的相互关系也是复杂多变的[9]。而上腔静脉由左、右头臂静脉交汇而成,右胸锁关节为其交汇处在体表的投影[10],易定位,本研究采用右胸锁关节下分步心电引导,能全程实时监测导管进入上腔静脉时P波逐步变化、P波与R波的关系,更有利于判断导管头端位置,缩短反复送退导管的定位耗时,减少机械性静脉炎发生率。现报告如下。
1 对象与方法
1.1研究对象 选择2019年7月-2020年1月入住我院需行三向瓣膜式PICC置管的患者120例。纳入标准:(1)自愿参加此研究,了解PICC置管作用及风险,签署知情同意书愿意接受PICC置管术。(2)年龄18岁以上,符合PICC置管适应证。(3)心电图正常,有正常P波。(4)能耐受B超及X线检查。排除标准: (1)精神异常,不合作者。(2)心律失常、安装心脏起搏器者。(3)各种原因导致穿刺失败的患者。剔除标准:由于各种原因未获得置管术后清晰X片,无法进行精确判断者。纳入120例患者,按随机数字表法分为对照组和观察组,各60例。对照组中男29例、女31例,年龄23~84岁,平均年龄(60.92±13.15)岁;食管癌2例,胃癌23例,肠癌10例,肺癌5例,乳腺癌1例,妇科恶性肿瘤18例,白血病1例;置管静脉:贵要静脉、肱静脉、头静脉分别为右上肢25例、20例、1例,左上肢8例、5例、1例;置管地点:PICC门诊48例,病房12例;观察组中男19例、女41例,年龄19~85岁,平均年龄(61.80±12.24)岁;食管癌3例,胃癌20例,肠癌6例,肺癌4例,妇科恶性肿瘤25例,白血病2例;置管静脉:贵要静脉、肱静脉、头静脉分别为右上肢46例、7例、0例,左上肢5例、1例、1例;置管地点:PICC门诊55例,病房5例;2组患者在性别、年龄、疾病种类、置管静脉、置管地点比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法
1.2.1主要用物与仪器 4Fr三向瓣膜式PICC及4.5F微插管鞘、一次性中心静脉置管穿刺护理包、EL-194型心电采集盒及其心电导联线、3M2238心电电极片、智能手机(或ipad)、无菌单头鳄鱼夹心电连接线(联合医院总务科共同设计制作、供应室灭菌)、生理盐水100 mL及一次性输液器、血管超声仪(Site-Rite5)等。
1.2.2操作步骤 心电引导前准备:(1)患者平卧位,上肢外展90°,血管超声探查合适血管,首选贵要静脉,穿刺点定位,测量臂围、穿刺点至右胸锁关节长度、穿刺点至右胸锁关节向下反折至第3肋间隙(体外预测量长度),记录。(2)开启心电采集盒,心电导联线R、L、N、F端分别粘贴于胸骨右缘锁骨中线第1肋间、胸骨左缘锁骨中线第1肋间、右锁骨中线剑突水平处、左锁骨中线剑突水平处。(3)打开智能手机(或iPad)上“好朋友”APP,蓝牙自动连接待显示Ⅱ导联心电图波形,截图保存基础心电图波形。
1.2.2.1观察组 (1)心电引导时机:超声引导下行PICC置管,当导管置入至穿刺点与右胸锁关节之间的长度时停止置管,回抽见回血,冲净导管,血管超声探查颈静脉排除异位、锁骨下静脉见导管;将无菌输液器头端传递给助手,连接排气,输液器末端连接导管,无菌心电连接线鳄鱼嘴夹与导管内支撑导丝外露金属部分连接,另一端传递给助手与导联线R端相连,助手调节滴速。(2)“分步”波形判断:操作者以1 cm速度送管,观察自导管进入上腔静脉开始每1 cm的P波变化,P波逐渐增高,待见到P波正向最高峰,不与R波齐平,甚至超过R波[11];或见到P波达高峰后回落判定导管进入右心房,停止送管并将导管回退至P波正向最高峰水平[12]。P波振幅不超过R波的80%,结合体外预测量长度,若一致,则确认为导管置入长度;若不一致,则以心电引导的长度为准;如至体外预测量长度仍未出现P波变化,将导管后退10~15 cm重新送管,至P波出现上述改变,尝试不超过3次。直接截图保存心电图波形。分离心电连接线、输液器末端,撤出导管内支撑导丝,修剪、安装导管,抽回血畅、脉冲冲管及正压封管,透明敷料固定导管,术后拍摄X线正位片确认导管头端位置。
1.2.2.2对照组 心电引导步骤:当导管置入至体外预测量长度时停止置管,回抽见回血,冲净导管,血管超声探查颈静脉排除异位、锁骨下静脉见导管,行心电引导。(1)若此时P波振幅未达R波的50%,继续以1 cm速度缓慢送管,直至出现P波正向最高峰,但不与R波齐平,甚至超过R波,或者见到P波达高峰后回落判定导管进入右心房,停止送管并将导管回退至P波正向最高峰水平,又或者当P波起始段出现基线向下的小负向波判定导管进入过深,停止送管并将导管回退至小负向波消失[13]。(2)若此时P波振幅与R波齐平或者超过R波,则以1 cm速度缓慢退管,至P波振幅为R波的50%~80%,为导管置入最终长度。(3)如至体外预测量长度未出现P波变化,将导管后退10~15 cm重新送管,至P波出现上述改变,尝试不超过3次。直接截图保存心电图波形。其余步骤同观察组。
1.2.3评价指标
1.2.3.1PICC头端到位率 当PICC头端位于上腔静脉下1/3处或者上腔静脉与右心房交界处可最大程度减少潜在并发症,如导管相关性血栓、心律失常等[14]。胸部X线检查是PICC头端定位的“金标准”,也是常规的方法[15],但上腔静脉与右心房交界处在胸片上无法观察。相关文献[16-17]报道,气管隆突、胸椎可作为PICC头端定位可靠、稳定的影像学解剖标志。因此,本研究将PICC头端位于气管隆突下1.5~2个胸椎体[18],但不能进入右心房为判定到位标准,计算到位率。
1.2.3.2心电引导定位耗时 (1)心电引导时间:从导管置入至2种不同长度(观察组:穿刺点至右胸锁关节之间长度;对照组:穿刺点至右胸锁关节再向下反折至第三肋间的长度)之后开始心电引导至确定导管置入长度及心电波形保存的时间。(2)调管时间:拍片后对于非最佳位置或非正常位置开始调整至最佳或正常位置时行用时间。心电引导定位耗时=心电引导时间+调管时间。
1.2.3.3机械性静脉炎发生率 依据2016版美国静脉输液护理学会输液治疗实践标准[5]中静脉炎量表,记录1周内PICC穿刺处机械性静脉炎发生率。
1.2.4质量控制 2组置管操作护士均由同一名熟练掌握血管超声引导下PICC置管的静疗专科护士完成,并受过PICC影像学定位技术、心电定位技术培训且考核合格。同一名熟练操作的助手配合,并记录所需资料。EL-194型心电采集盒及其心电导联线、单头鳄鱼夹心电连接线经我院器械设备科审核后批准使用。

2 结果
2.12组患者PICC头端到位率比较 观察组中仅有10例未到位,其中8例导管头端位置小于气管隆突下1.5个胸椎体,2例导管头端位于右心房,见表1。
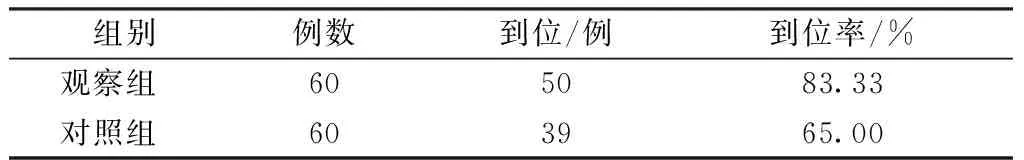
表1 2组患者PICC头端到位率比较
2.22组患者心电定位耗时比较 见表2。

表2 2组患者心电定位耗时
2.32组患者机械性静脉炎发生率比较 见表3。
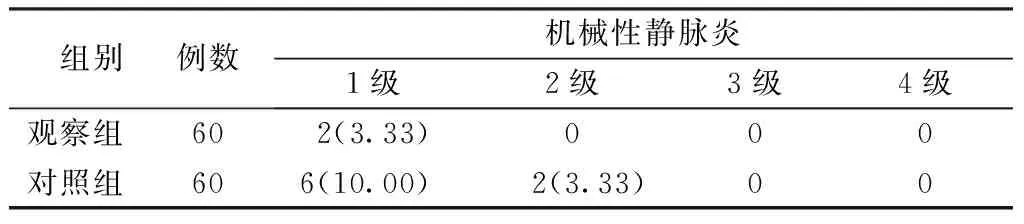
表3 2组患者机械性静脉炎发生率比较 例(%)
3 讨论
3.1分步监测心电波形变化,提高PICC头端精准率 PICC置入术中,心电引导实时、安全、准确等优点,深受临床工作者青睐。有研究[7-9]报道,心电引导的时机为当导管置入至体外预测量长度。然而,临床实践中发现,当导管置入至预测量长度行心电引导,若P波振幅当即显示为R波的50%~80%,可能此P波为高峰后回落波,意味着此时导管已进入右心房,即会导致误判;另外,也有研究[9,19]指出,当P波振幅 心电定位指在中心静脉导管置入过程中,通过一根心电导联线连接导管导丝和心电监测仪器,获得腔内心电图P波的改变来指导导管头端定位[3]。由于导管头端在上腔静脉及心房中不同位置,P波大小形态各不相同[18],当导管头端在右胸锁关节向下1 cm时P波开始出现变化,2~3 cm时P波出现小幅度增高,4~5 cm时P波出现中等幅度增高,6 cm时P波显著增高,至7 cm时P波为正向最高峰;然而,也有少部分病例提前出现高峰P波,无规律可循[19],所以每一步监测显得非常重要。本研究中,通过分步置入导管来监测P波变化,能精确观察到P波即时改变,从而精准判断导管头端位置。与传统心电定位方法比较,新引导法导管头端到位率显著提高。 3.2右胸锁关节下分步引导法减少术中判断失误、术后机械性静脉炎发生,缩短定位耗时 赵林芳等[13]提出测量穿刺点至右胸锁关节向下反折至第二肋间、第三肋间两种长度分别做心电引导;袁玲等[18]提出当导管置入20 cm行心电引导;郭玲等[23]提出将导管分别送至预测长度-5 cm、预测长度-2 cm、预测长度时行心电引导的方法。有研究[19,24]显示,导管头端位于上腔静脉以外,P波与体表心电图基本一致,此外,腔内心电图最高峰P波能出现在上腔静脉不同位置。以上引导时机仍然存在定位过早,费时费力,以及错过正向最高峰P波的可能。右胸锁关节为左、右头臂静脉交汇处在体表的投影,标志明显、固定,易掌握及测量,向下即表示上腔静脉的起始,通过导管逐步进入、电极逐步探入,从而观察P波每1 cm即时变化,可减少错误判断。因此,本研究采用右胸锁关节下分步引导,既不因为过短行心电引导而增加定位耗时,也不会因过长而导致难以判断,或因为导管反复送退而增加血管内膜损伤致机械性静脉炎等风险。 3.3导管头端位置不达标的原因分析 本研究中所有导管均未出现异位至颈静脉、锁骨下静脉、腋静脉等情况,由此可见,心电引导可有效指导导管头端位于上腔静脉。此外,观察组10例未到位的原因可能与以下因素有关:患者置管时为卧位,手臂外展90°,置管后行X线正位摄片时为双手握持机器胸部水平处把手,由于卧位时上腔静脉及心脏的位置相对上移,从而导致导管头端位置相对变浅;建议患者行X线摄片时双上肢自然下垂,可有效防止随体位改变而引起的导管头端位置变化。其次,患者因自身疾病因素引起腹胀,致腹腔压力增高,上腔静脉及心脏的位置随之增高,引起导管头端位置过深[13],建议因腹腔积液、积气等致腹胀的患者置管时,可比心电引导最佳位置多退1 cm。 综上所述,心电定位技术近几年已在国内逐渐铺开,不论使用何种仪器进行心电定位,如何更好地运用此项技术于中心静脉导管中,增加导管使用安全性,减少导管相关并发症一直是众多学者关注的问题。右胸锁关节下分步引导法时机合适,标志明显,能够精准、快捷、实时定位导管头端位置,优化了PICC置管流程,提高了置管护士工作效率,值得推广使用。然而,本次研究PICC种类只限于三向瓣膜式PICC,对于前端修剪式PICC,因其在心电引导前已根据体外测量长度将导管修剪完成,如何提高其头端精准到位率还有待于进一步探讨。 (致谢:衷心感谢南京医科大学护理学院硕士生导师耿亚琴对论文撰写及修稿提供的指导和帮助)

