2型糖尿病患者发生消化性溃疡的危险因素分析
杨小兰,郑金清,马晓芬
1.龙岩市第二医院消化内科,福建 龙岩 364000;2.龙岩市第二医院急诊科,福建 龙岩 364000
消化性溃疡是胃溃疡、十二指肠的慢性溃疡及复合型溃疡的总称,是临床上的常见病和多发病,其发病率在西方国家约为3%左右[1]。消化性溃疡常侵蚀周围血管而引起出血,是上消化道大出血的主要病因之一,严重时刻造成休克,甚至危及患者生命[2]。2型糖尿病患者因胰岛素分泌不足、代谢功能紊乱可导致广泛性血管病变,使胃和十二指肠黏膜的血液循环发生障碍,黏膜保护作用减弱[3],因此2型糖尿病患者易发生消化性溃疡。基于此,该研究选取2020年6月—2021年6月该院内分泌科收治的2型糖尿病合并消化性溃疡的患者100例为观察组,选取同期该院确诊的2型糖尿病患者100例为对照组,分析2型糖尿病患者发生消化性溃疡的危险因素,以便临床进行相应的干预,降低2型糖尿病患者发生消化性溃疡的发生率,现报道如下。
1 资料与方法
1.1 一般资料
选择该院内分泌科收治的2型糖尿病合并消化性溃疡患者100例作为观察组,其中男53例,女47例;年龄38~68岁,平均年龄(53.34±7.83)岁;糖尿病病程2~14年,平均病程(7.82±5.29)年;溃疡部位:胃溃疡为48例,十二指肠溃疡为36例,复合型溃疡16例。纳入标准:①所有患者符合我国2型糖尿病诊断标准;②胃镜检查确诊为消化性溃疡:有呕血或黑便的情况、短期内失血量超过1 000 mL或循环血量的20%、患者伴有如下症状一项或多项:血压<120/80 mmHg,脉搏>120次/min,RBC<2.5×1012/L,Hb<8 g/L;③患者及其家属知情同意。排除标准:①经病理学检查恶性病变者;②消化性溃疡伴穿孔者;③其他严重肝、肾、心脑血管等疾病者。选择同期该院确诊的2型糖尿病患者100例作为对照组,其中男51例,女49例;年龄38~68岁,平均年龄(53.87±7.56)岁;糖尿病病程2~14年,平均病程(7.91±5.11)年。该研究经该院伦理委员会审核批准。
1.2 方法
比较两组患者一般资料(性别、年龄、病程、吸烟史、饮酒史等)和生化指标,分析影响2型糖尿病患者发生消化性溃疡的危险因素。
1.3 观察指标
①临床资料:两组患者年龄、性别、体质指数(BMI)、病程、吸烟史、饮酒史、收缩压、舒张压等情况。②辅助检查:空腹血糖、餐后2 h血糖、三酰甘油、总胆固醇、高密度脂蛋白、低密度脂蛋白、血浆黏度、胃泌素、胃酸值、有无幽门螺旋杆菌感染等指标。
1.4 统计方法
2 结果
2.1 两组患者一般情况比较
两组患者性别比较,差异无统计学意义(P>0.05)。观察组患者中≥45岁的患者、具有吸烟史和饮酒史、有幽门螺杆菌感染患者多于对照组。两组患者年龄、吸烟史、饮酒史、有无幽门螺杆菌感染比较,差异有统计学意义(P<0.05)。见表1。
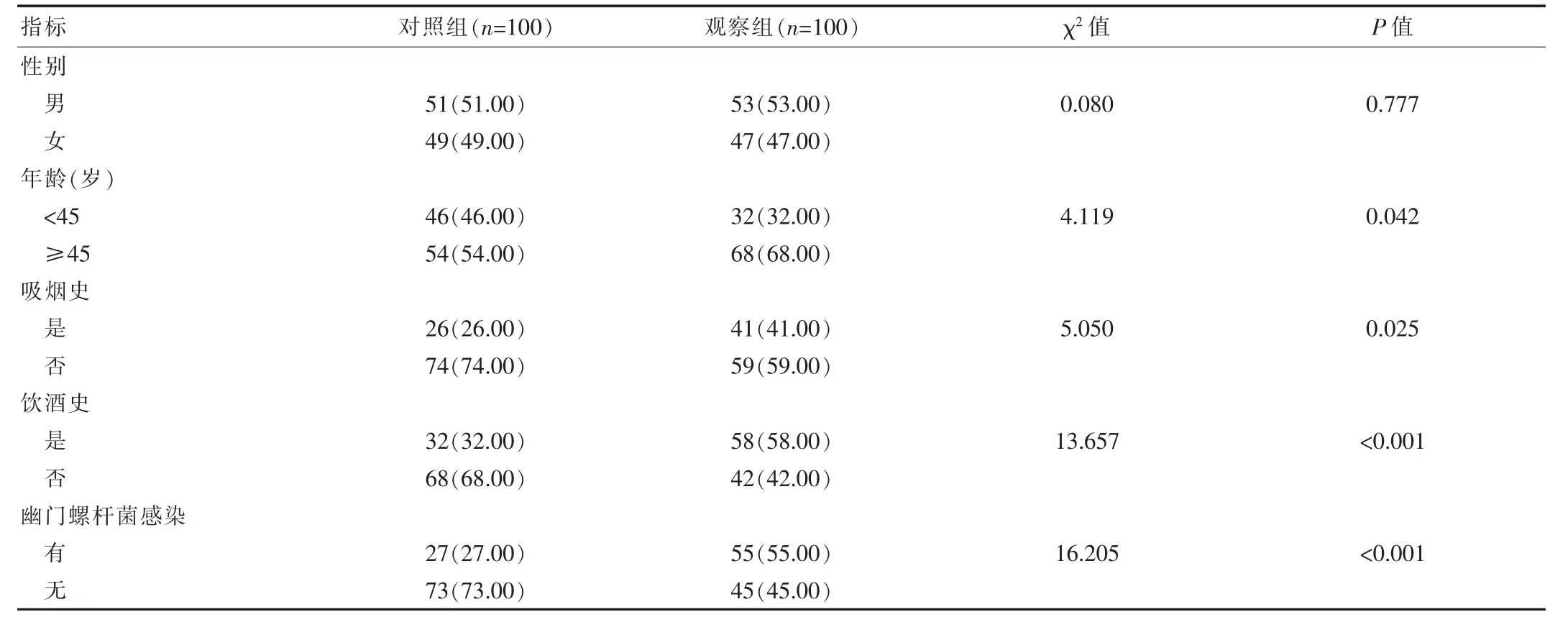
表1 两组患者一般情况比较[n(%)]
2.2 两组2型糖尿病患者BMI、病程、血压和生化指标比较
两组2型糖尿病患者病程、舒张压、收缩压、空腹血糖比较,差异无统计学意义(P>0.05)。观察组患者BMI、餐后2 h血糖、糖化血红蛋白、总胆固醇、三酰甘油、高密度脂蛋白、低密度脂蛋白、血浆黏度、胃泌素和胃酸均高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者BMI、病程、血压和生化指标比较(±s)
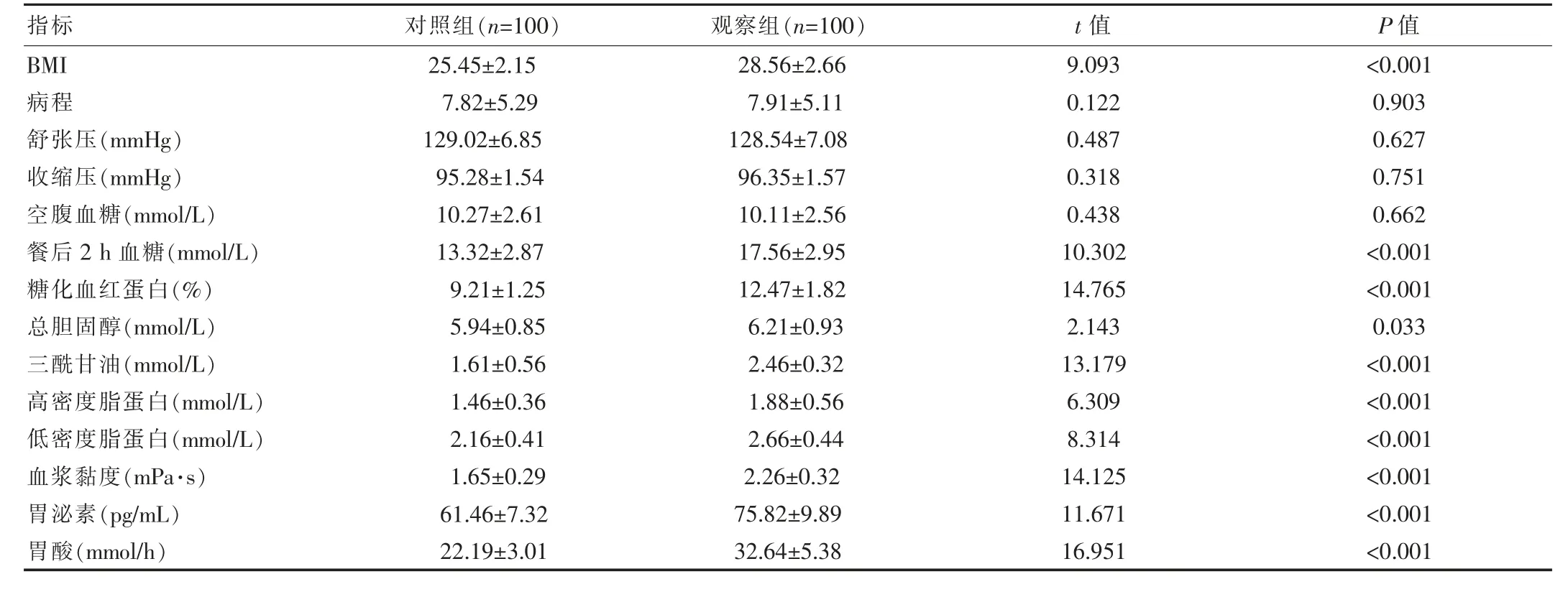
表2 两组患者BMI、病程、血压和生化指标比较(±s)
指标 对照组(n=100) 观察组(n=100) t值 P值BMI病程舒张压(mmHg)收缩压(mmHg)空腹血糖(mmol/L)餐后2 h血糖(mmol/L)糖化血红蛋白(%)总胆固醇(mmol/L)三酰甘油(mmol/L)高密度脂蛋白(mmol/L)低密度脂蛋白(mmol/L)血浆黏度(mPa·s)胃泌素(pg/mL)胃酸(mmol/h)25.45±2.15 7.82±5.29 129.02±6.85 95.28±1.54 10.27±2.61 13.32±2.87 9.21±1.25 5.94±0.85 1.61±0.56 1.46±0.36 2.16±0.41 1.65±0.29 61.46±7.32 22.19±3.01 28.56±2.66 7.91±5.11 128.54±7.08 96.35±1.57 10.11±2.56 17.56±2.95 12.47±1.82 6.21±0.93 2.46±0.32 1.88±0.56 2.66±0.44 2.26±0.32 75.82±9.89 32.64±5.38 9.093 0.122 0.487 0.318 0.438 10.302 14.765 2.143 13.179 6.309 8.314 14.125 11.671 16.951<0.001 0.903 0.627 0.751 0.662<0.001<0.001 0.033<0.001<0.001<0.001<0.001<0.001<0.001
2.3 影响2型糖尿病患者发生消化性溃疡的因素分析
以是否合并发生消化性溃疡为因变量,将单因素分析中差异有统计学意义的各项因素作为自变量,经Logistic回归分析结果显示:饮酒史、有幽门螺杆菌感染、餐后2 h血糖、糖化血红蛋白、总胆固醇、三酰甘油、高密度脂蛋白的水平、血浆黏度、胃泌素和胃酸均是2型糖尿病发生消化性溃疡的独立危险因素。见表3。

表3 影响2型糖尿病患者发生消化性溃疡的多因素分析
3 讨论
糖尿病随病程进展可出现多个器官、系统并发症,糖尿病并发消化系统疾病也是临床常见的疾病之一,研究显示,糖尿病患者消化性溃疡发生率高于非糖尿病患者[4]。这要是因2型糖尿病患者神经轴突的逆行运输因自身蛋白质糖基化可出现障碍,从而干扰神经细胞蛋白质的合成,使轴突出现变性性萎缩,最终导致神经细胞结构和功能异常,使自主神经功能障碍及迷走神经受损,交感神经和副交感神经发生退行性病变,其可引起胃肠蠕动功能和分泌功能减弱,导致胃轻瘫、胃潴留发生,从而影响胃黏膜,最终导致消化性溃疡[5-7]。因此为避免或降低2型糖尿病患者发生消化性溃疡的发生率,指导临床干预,该文分析了影响2型糖尿病患者发生消化性溃疡的危险因素,以为临床治疗提供依据。
该文通过单因素和多因素分析发现饮酒史、有幽门螺杆菌感染、餐后2 h血糖、糖化血红蛋白、总胆固醇、三酰甘油、高密度脂蛋白的水平、血浆黏度、胃泌素和胃酸均是2型糖尿病发生消化性溃疡的独立危险因素。该研究结果与相关研究显示的餐后2 h血糖、糖化血红蛋白、TC、HDL-C水平、血浆黏度、胃泌素、胃酸水平(OR=1.634、1.548、1.641、1.523、1.846、1.952、1.991)是影响2型糖尿病患者发生消化性溃疡的危险因素类似[8]。这主要是因为2型糖尿病患者餐后2 h血糖处于高糖状态,使神经毒性加重,最终导致患者血清胃泌素水平升高而使胃酸增多[9],而消化性溃疡发生机制主要是胃酸/胃蛋白酶的消化作用异常升高[10];同时因患者高糖状态引起的神经功能障碍使生长激素的释放无法满足激素水平,而降低胃酸分泌阻力,最终发生消化性溃疡[11]。另外2型糖尿病可引起微血管病变,而胃肠道黏膜中的微血管因血管管腔逐渐变小,血流速度降低而使血黏度逐渐升高,最终导致神经细胞的缺血、缺氧状态,胃肠道的供血、供氧量降低,使胃肠道的代谢功能出现异常,胃黏膜防御功能随之降低,最终导致溃疡发生[12]。
该研究中饮酒史、有幽门螺杆菌感染、三酰甘油是2型糖尿病患者发生消化性溃疡的危险因素,但与相关研究报道略有不同[13]。这主要是因有饮酒史的患者其胃肠黏膜因酒精的作用出现损伤,当胃泌素水平升高而致胃酸水平也升高,导致胃肠道消化溃疡的发生。幽门螺杆菌感染与消化性溃疡的发生不仅因其粘附作用、毒力因子对黏膜细胞的直接损伤有关,其还可促进胃黏膜炎症的发生及免疫反应等间接引起胃黏膜的损伤,最终导致消化性溃疡的发生[14]。三酰甘油是血脂指标之一,其升高可导致机体脂质代谢异常的同时,也可导致血浆黏度增加,导致神经细胞缺血、缺氧而使胃肠蠕动功能和分泌异常导致胃肠黏膜损伤而发生消化性溃疡[15]。
综上所述,影响2型糖尿病发生消化性溃疡的危险因素主要为饮酒史、有幽门螺杆菌感染、餐后2 h血糖、糖化血红蛋白、总胆固醇、三酰甘油、高密度脂蛋白的水平、血浆黏度、胃泌素和胃酸水平,临床可针对上述因素进行干预治疗,避免或降低2型糖尿病发生消化性溃疡。

