孕前体质指数(BMI)与孕期体质量增长对孕妇妊娠期糖尿病(GDM)发病及妊娠结局影响的分析
江云妹
福州长乐区医院妇产科,福建 福州 350200
孕妇孕期体质量增长是正常现象,但是,在错误食补理论、传统观念的限制下极易过多增长[1]。孕前肥胖、孕期体质量过度增长均可能促进妊娠期糖尿病等妊娠期并发症的发生,对孕妇的身体健康造成严重危害,同时还可能对胎儿的健康发育造成不良影响[2]。妊娠期糖尿病指妊娠期间首次发生或发现任何程度的糖代谢异常,无论是否需要用胰岛素治疗,也不论分娩后这一种情况是否持续,均可以诊断为妊娠期糖尿病。妊娠期糖尿病患者中可能包含了一部分妊娠前就已经有糖耐量异常或者糖尿病的患者。该研究回顾性选取2019年2月—2021年2月该院进行孕期保健并住院分娩孕妇780例的临床资料,分析了孕妇GDM发病及妊娠结局受到孕前BMI与孕期体质量增长的影响。现报道如下。
1 资料与方法
1.1 一般资料
回顾性选取在该院进行孕期保健并住院分娩的孕妇780例,年龄24~34岁,平均(29.36±4.52)岁。在分娩时孕周方面,35~38周380例,39~41周400例;在孕前体质指数(BMI)方面:<18.5 kg/m2(低BMI)82例,18.5~24.9 kg/m2(正常BMI)534例,>24.9 kg/m2(高BMI)164例。在孕期体质量增长情况方面:低体质量增加(低BMI:<12.5 kg;正常BMI:<11.5 kg;超重组:<7.0 kg;肥胖组:<5.0 kg)154例,正常体质量增加(低BMI:12.5~18.0 kg;正常BMI:11.5~16.0 kg;超重:7.0~11.5 kg;肥胖5~9 kg)320例,高体质量增加(低BMI:>18.0 kg;正常BMI:>16.0 kg;超重:>11.5 kg;肥胖>9 kg)306例。该研究通过该院医学伦理委员会批准,患者均对研究内容知情同意。
纳入标准:①均为初产妇;②均为单胎妊娠;③孕期均没有限制饮食。
排除标准:①有吸烟、饮酒史者;②有高血压、糖尿病、肾病、甲状腺疾病等内分泌代谢疾病者;③胎位不正、头盆不称者;④前置胎盘及妊娠时不满18岁者;⑤合并其他心脑器官严重疾病者;⑥中途退出研究者。
1.2 方法
精确测量孕妇的身高、体质量,测量过程中让患者并拖鞋穿轻便服装,以对误差的发生进行有效避免,多次测量计算平均值。
1.3 观察指标
①妊娠期糖尿病(GDM)发病情况。妊娠24~28周时进行口服葡萄糖耐量(OGTT)试验,如果孕妇的空腹血糖、服糖后1 h、2 h血糖分别在5.1 mmol/L、10.0 mmol/L、8.5 mmol/L及以上,则评定为GDM[3];②分娩方式;③妊娠结局。
1.4 统计方法
采用SPSS 21.0统计学软件进行数据分析,计数资料以[n(%)]表示,组间差异比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 不同孕前BMI孕妇的GDM发病情况、分娩方式、妊娠结局比较
孕前低BMI、正常BMI孕妇的GDM发病率低于高BMI孕妇,自然分娩率均高于高BMI孕妇,剖宫产率均低于高BMI孕妇,胎儿宫内窘迫、巨大儿比例均低于高BMI孕妇,差异有统计学意义(P<0.05),但孕前低BMI、正常BMI孕妇的GDM发病率、自然分娩率、剖宫产率、胎儿宫内窘迫、巨大儿比例之间的差异无统计学意义(P>0.05);孕前低BMI孕妇的胎儿宫内窘迫率、巨大儿比例均低于正常BMI、高BMI孕妇,低体重儿比例高于正常BMI、高BMI孕妇,差异有统计学意义(P<0.05),但正常BMI、高BMI孕妇的胎儿宫内窘迫率、低体重儿比例之间的差异无统计学意义(P>0.05)。见表1、表2。

表1 不同孕前BMI孕妇的GDM发病情况、分娩方式比较[n(%)]
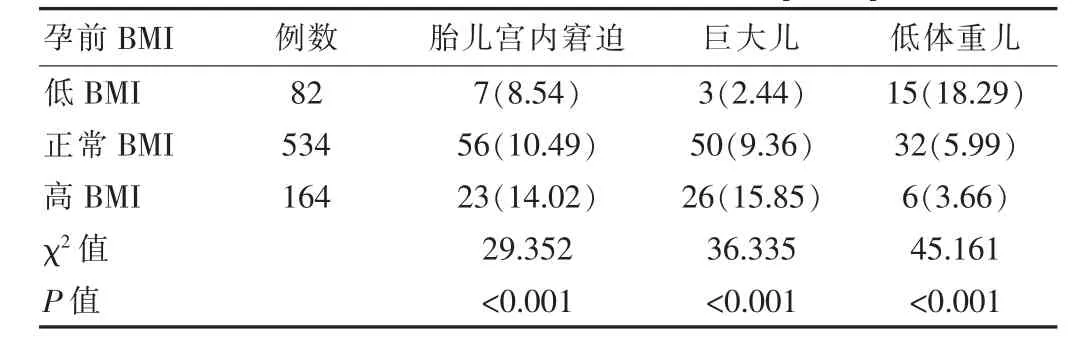
表2 不同孕前BMI孕妇妊娠结局比较[n(%)]
2.2 不同孕期体质量增长孕妇的GDM发病情况、分娩方式、妊娠结局比较
孕期低体质量增加、正常体质量增加孕妇的GDM发病率均低于高体质量增加孕妇,自然分娩率均高于高体质量增加孕妇,剖宫产率均低于高体质量增加孕妇,胎儿宫内窘迫率均低于高体质量增加孕妇,巨大儿比例均低于高体质量增加孕妇,差异有统计学意义(P<0.05),但低体质量增加、正常体质量增加孕妇的GDM发病率、自然分娩率、剖宫产率、胎儿宫内窘迫、巨大儿比例之间的差异无统计学意义(P>0.05);孕期低体质量增加孕妇的低体重儿比例高于正常体质量增加、高体质量增加孕妇,差异有统计学意义(P<0.05),但正常体质量增加、高体质量增加孕妇的低体重儿比例之间的差异无统计学意义(P>0.05)。见表3、表4。

表3 不同孕期体质量增长孕妇的GDM发病情况、分娩方式比较[n(%)]

表4 不同孕期体质量增长孕妇妊娠结局比较[n(%)]
3 讨论
一些孕妇在孕期不科学保健知识的影响下对营养进行过量补充,引发超重现象[4]。孕妇孕期体质量过多增长、体质量过高均可能促进妊娠期并发症的发生,对孕妇身体健康及胎儿发育造成严重危害[5],其中GDM极为常见,其主要发病机制为孕妇在妊娠期对营养进行大量补充,摄入过多的高蛋白、高热量食物,增加体质量,从而提升糖尿病患病率[6-8]。同时,妊娠期一些激素水平提升会引发胰岛素抵抗,也会导致糖尿病患病率提升[9]。现阶段,在人体质量的衡量中,BMI是较为直观的数据,标准体质量为BMI值为18.5~24.9 kg/m2,比这个范围低为体质量偏低,比这个范围高为体质量超重[10]。
该研究结果表明,孕前低BMI、正常BMI孕妇的GDM发病率低于高BMI孕妇(P<0.05),孕期低体质量增加、正常体质量增加孕妇的GDM发病率均低于高体质量增加孕妇(P<0.05),说明GDM发病率受到孕前BMI、孕期体质量增加的影响,GDM可能会在孕前高BMI、孕期体质量过多增加的情况下发生。该研究结果还表明,孕前低BMI、正常BMI孕妇的自然分娩率均高于高BMI孕妇,剖宫产率均低于高BMI孕妇,胎儿宫内窘迫率、巨大儿比例均低于高BMI孕妇(P<0.05)。孕期低体质量增加、正常体质量增加孕妇自然分娩率均高于高体质量增加孕妇,剖宫产率均低于高体质量增加孕妇,胎儿宫内窘迫均低于高体质量增加孕妇,巨大儿比例均低于高体质量增加孕妇(P<0.05)。另孕前低BMI孕妇及的低体重儿比例均高于正常BMI、高BMI孕妇,孕期低体质量增加孕妇的低体重儿比例高于正常体质量增加、高体质量增加孕妇(P<0.05)。说明妊娠结局受到孕期体质量及体质量增加值的影响,胎儿体质量过低可能会在孕前低BMI、孕前体质量过低增加的情况下发生,剖宫产、胎儿宫内窘迫、巨大儿可能会在孕前高BMI及孕期体质量过多增加的情况下发生。多项研究表明低体重儿出生后部分能力低下,尤其容易发生发育、神经行为及智力落后,部分儿童及青春期的血压将受影响[11]。因此,对于孕期低MBI及体质量增加过少者,应加强营养,减少低体重儿的发生。另一方面亦不能盲目的营养摄入,对于孕期高MBI及体质量增加过多者,体内代谢存在紊乱,体质量的过度增加,导致胰岛素抵抗进一步加强,GDM发生率增加,不良妊娠结局增加,难产率增高,故需合理的营养摄入,控制好体质量[12]。
为了促进GDM发病的减少,尽可能避免不良妊娠结局,临床应该对孕妇孕前体质量、孕期体质量增加值进行科学管理,对孕妇起居、饮食进行合理安排,并督促其适量运动[13-15],使孕妇正常的体质量及增长幅度得到有效保证,进而一方面使孕妇妊娠期生活质量得到有效保证,另一方面使胎儿健康发育得到有效保证,从而获得理想的妊娠结局。
综上所述,孕妇GDM发病及妊娠结局受到孕前BMI与孕期体质量增长的直接影响,值得临床充分重视。

