探究脑出血早期血肿扩大的影响因素及预测模型构建与验证
伍 发,蒋 锐,杜飞舟,李建浩,王 鹏
(西部战区总医院放射诊断科,四川 成都 610083)
自发性脑内出血是指非外伤性的脑实质内出血,约占全部脑卒中病例的30%[1-2],致残率及死亡率居高不下,且有上升的趋势。研究表明,早期血肿扩大(Hematoma enlargement,HE)是自发性脑内出血患者预后不良的独立危险因素[3-4]。国内外研究已经表明一些临床及影像指标可以预测HE 的发生,但多为单指标的分散研究,本研究拟综合、全面分析前人指标,探索早期预测HE 的临床-影像指标模型,为临床制定有效地治疗措施提供帮助。
1 资料与方法
1.1 研究对象
本研究回顾性收集于2017 年1 月—2020 年12月我院符合纳入、排除标准的自发性脑内出血共232 例。本研究已通过本院伦理委员会批准。
1.2 纳入、排除标准
纳入标准:①年龄>18 岁。②符合2015 版《自发性脑出血诊疗指南—美国心脏协会/美国卒中协会的健康职业者指南》中脑出血诊断标准[2]。③从发病到首次CT 检查时间及首次CT 复查时间均小于24 h。④临床资料、实验室检验结果、影像学检查结果完整。⑤患者/家属签署知情同意书。
排除标准:①继发性脑出血。②复查颅脑CT 前实施了外科、介入干预。③复查颅脑CT 前患者病情危重或已死亡。④患者配合不佳,伪影明显,不能满足诊断。
1.3 临床资料与图像观察分析
本研究临床资料包括:性别、年龄、发病到首次CT 检查间隔时间、道格拉斯昏迷(Glasgow coma scale,GSC)评分、糖尿病、高血压史等。实验室检查包括:血糖、丙氨酸氨基转移酶(ALT)。影像学资料包括:密度均匀度、中线移位、平均密度值、低密度征、混合征、旋涡征、首次血肿最大径、首次血肿最大径的垂直径、首次水肿最大径、首次水肿最大径的垂直径、首次血肿体积、首次水肿体积及出血速度等。上述资料由两名具有5 年及5 年以上诊断经验的影像科主治医师进行双盲法读图并记录相关数据,当两名医师出现分歧时,则进行商量最终达成一致。
1.4 检查方法
采用320 排容积CT(Aquilion One,日本东芝公司),扫描基线:听眦线;扫描范围:颅底至颅顶;扫描参数:管电压为80~100 kV,管电流为180~250 mA,层厚0.5 mm,FOV 220 mm。头颅血管成像扫描每组数据纵轴覆盖范围16 cm,共采集18 组容积数据,重组轴位图像320 层。对比剂通过高压注射器肘部静脉注射,采用广州拜耳先灵药业公司的碘普罗胺注射液(370 mgI/mL),注射剂量60 mL,注射流率6 mL/s,对比剂注射完后继续注射20 mL 生理盐水。
1.5 血肿计算与病例分组
血肿体积常用多田公式[5]来估算血肿体积,即血肿量=A(血肿最大层面长径)×B(血肿最大层面长径的垂直径)×C(层厚)×D(层数)/2。复查时血肿体积与首次血肿体积比较增加6 mL 以上或者超过33%[6-7],则判定为HE,照此标准分成HE 组(39 例)和非HE 组(193 例)。两组患者一般资料对比见表1。

表1 两组患者一般资料对比
1.6 统计学方法
采用SAS 9.4 进行统计分析,符合正态分布的计量资料用表示,组间比较采用t 检验;非正态分布的计量资料用中位数(Q25~Q75)表示,组间比较采用秩和检验;计数资料用频数或率(百分比)表示,组间比较采用卡方检验或Fisher 精确概率法。单因素比较HE 组和非HE 组基本特征,再多因素Logistic 回归分析,运用逐步回归法进行变量筛选,同时评价模型预测效果。
2 结果
本研究共搜集临床及影像27 项指标,经过单样本t 检验筛选特征,GSC 评分及发病到首次CT 检查间隔时间、密度均匀度、中线移位(图1)、平均密度值、低密度征、混合征(图2)、旋涡征(图3)、首次血肿最大径、首次血肿最大径的垂直径、首次水肿最大径、首次水肿最大径的垂直径、首次血肿体积、首次水肿体积及出血速度的差异均有统计学意义(P<0.05),其余指标无统计学意义。对上述14 个指标行单因素相关性分析进行降维,其中GSC 评分、中线移位及平均密度值有统计学意义,将三个变量构建多因素Logistic 回归模型(表2)。
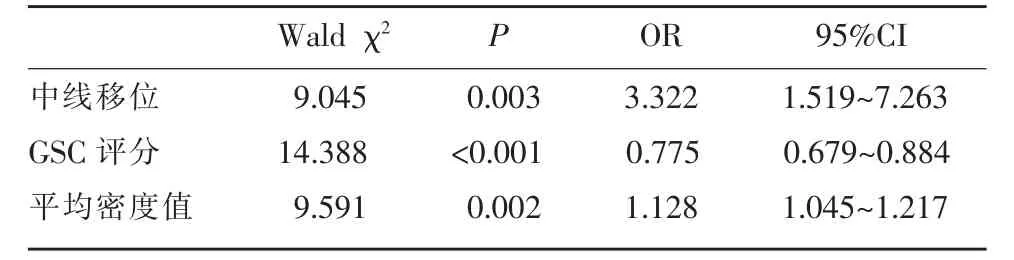
表2 中线移位、GSC 评分、平均密度值相关性分析结果
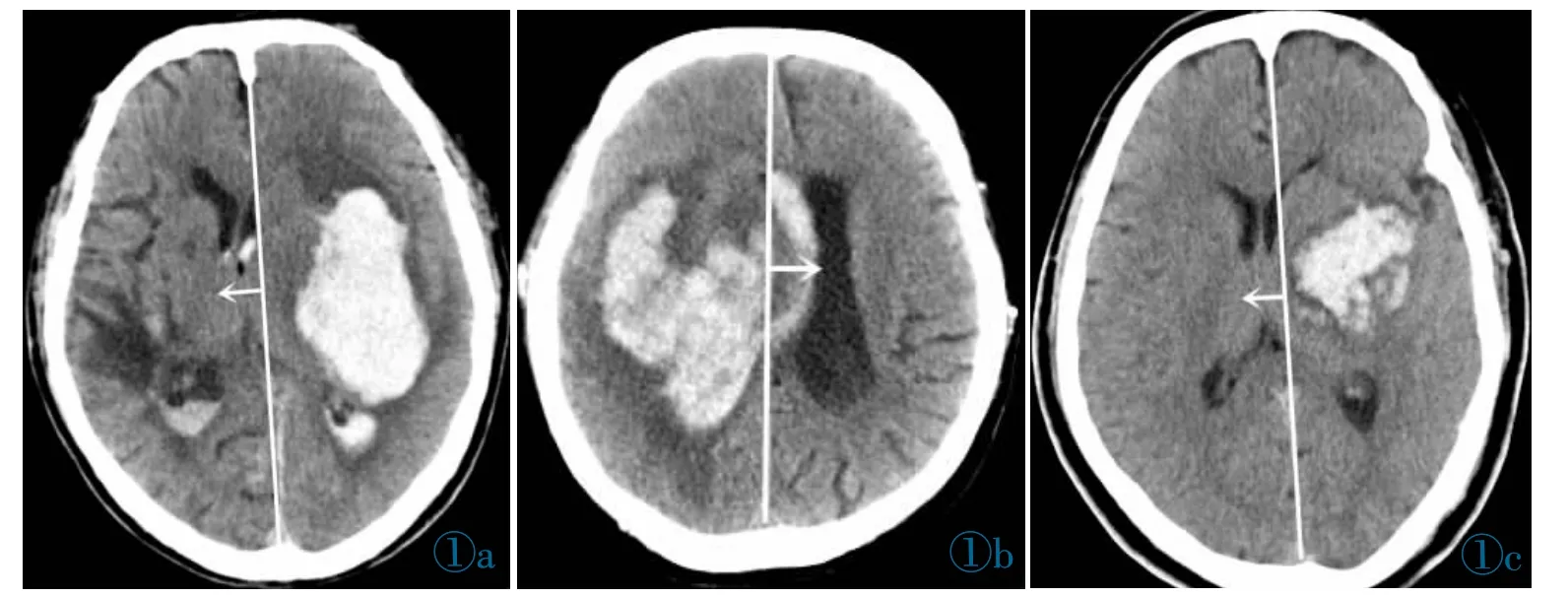
图1 中线移位情况的判断。图1a~1c:沿着大脑镰画一条连接大脑前后的直线,并作为中线,在室间孔的水平上判断是否移位。Figure 1.The judgment of the midline shift.Figure 1a~1c: A straight line connecting the front and rear of the brain along the falx is used as a midline to judge whether it is displaced at the level of the interventricular foramen.

图2 混合征。图2a~2c:高密度血肿周围见片状低密度影,分界明显,CT 值差异大于18 HU。Figure 2.Blend sign.Figure 2a~2c: A flaky low-density shadow is shown around a high-density hematoma,with a significant demarcation and a difference in CT values greater than 18 HU.

图3 旋涡征。图3a:左侧基底节区血肿高密度影内包含不规则低密度影。图3b:右侧顶叶血肿高密度影内包含条片状低密度影。图3c:左侧颞叶高密度出血内见片状稍低密度影,边界不清,出血周围见水肿带。Figure 3.Swirl sign.Figure 3a: The high-density shadow of the left basal ganglia hematoma with irregular low density shadows.Figure 3b: The high-density shadow of the right parietal lobe hematoma with strips of low-density shadows.Figure 3c: The high-density hemorrhage in the left temporal lobe.There is a patchy,slightly low-density shadow,with an unclear border and an edema zone.
根据多因素Logistic 回归分析公式推导,得出公式如下:PHE=e(-6.768+1.2×中线移 位-0.255×GSC+0.12×PRE 平均密 度)/(1+e(-6.768+1.2×中线移位-0.255×GSC+0.12×PRE 平均密度))。当P>0.21 时,判断调查者为HE。该模型的Deviance χ2=145.726,P=0.784,Pearson χ2=159.051,P=0.506,说明Logistic回归模型对本研究数据的拟合程度良好。临床联合模型ROC 曲线下面积比GSC、中线移位、平均密度值曲线下面积都高,并用留一交叉验证模型,结果见图4 和表3,4,表明联合模型具有一定的预测能力。

图4 Logistic 回归模型及其自变量预测患者HE 的ROC 曲线。Figure 4.Logistic regression model and predictive ROC curve.
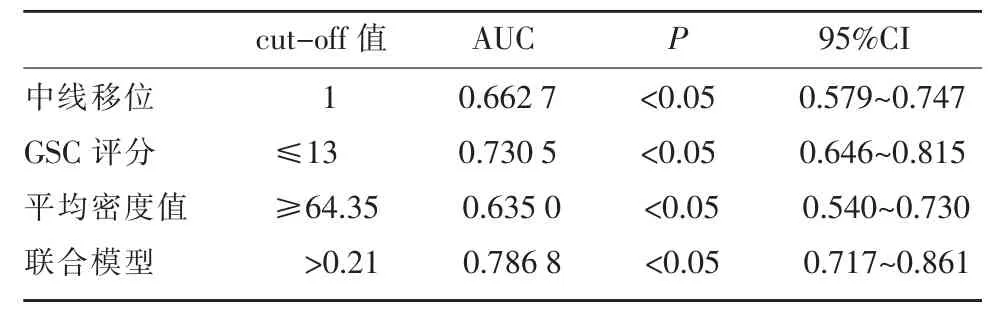
表3 Logistic 回归模型及其自变量预测患者HE 的阈值与ROC
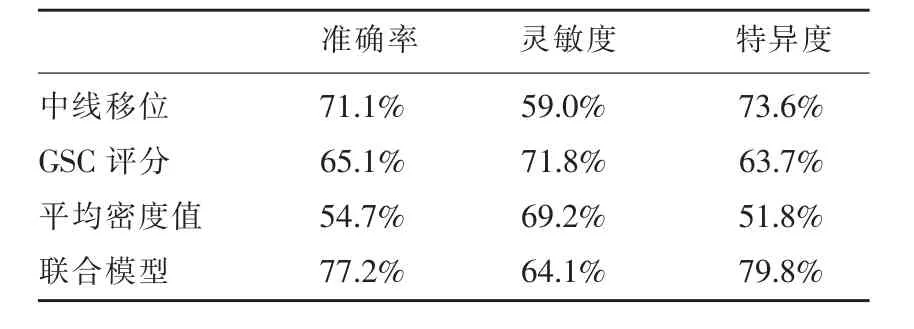
表4 交叉验证Logistic 回归模型筛选出的模型
3 讨论
高血压性脑出血的致残率与死亡率均较高,而HE 能够作为预测自发性脑内出血预后的独立影响因素,其中15%~30%会出现HE[8-11]。本研究中HE的发生率为16.81%。多数学者认为HE 是多种因素共同作用的结果。
中线移位能够直观的反应血肿的占位效应,是判断脑疝形成的有力证据。本研究发现中线移位是HE 的独立危险因素,其预测准确率、特异度及阴性预测值均较高。刘子良[12]发现自发性脑内出血患者出现中线结构移位时,发生HE 几率增大;Yang 等[13]发现中线移位能独立预测预后不良,>4 mm 是脑内出血患者预后不良的最佳阈值。早期神经功能恶化与颅脑CT 显示中线移位>2 mm 有关[14]。Masotti 等[15]研究发现中线移位患者死亡率明显升高,且中线>10 mm 与短期死亡密切相关。
GSC 评分法是一种近期热门的评价颅脑损伤患者昏迷程度的指标,包括运动、睁眼、语言三个方面,临床上常被视为评估患者预后和转归的重要参考指标。Chan 等[16]在一项研究表明,入院时GCS 评分为脑出血血肿增大的独立危险因素。国外另外两项研究表明,早期神经功能恶化与HE 基本同时出现,发病早期意识状态差的患者更容易发生HE。其原因可能是HE 发生过程中血管的损伤导致炎性反应严重,导致颅内压升高,再者血肿范围增大,原本血肿周围正常脑组织更有机会引起重要神经元的损伤,引起患者意识出现问题。本研究证实GSC 评分是预测HE 的独立危险因素,其临界值为13 分,在三个独立影响因素中灵敏度最高。因此,自发性脑内出血患者入院进行GSC 评分是有必要的,而在出血急性期意识状态进行性恶化时,我们应及时复查CT,密切观察病情变化,并制定有效的预防或治疗措施,防止患者神经功能恶化加重。
平均密度值与HE 的关系尚未确切的结论,存在争议。国内学者回顾性分析显示HE 组与非HE组的初始血肿平均密度值差异无统计学意义,但由于血肿密度不均匀引起的混杂征及黑洞征这两个指标差异有统计学意义[17]。而国外一项研究表明平均密度值为脑HE 的危险因素,OR=1.113,P=0.005,95%CI 1.033 1~198。与本次研究发现结果基本一致,其临界值为64 HU。平均密度值是定量资料,能够简便快捷的测量,数学的量化血肿的异质性,当发现血肿平均密度值超过临界值时,能够为临床提供预测HE 的依据。而国内外有学者认为血肿的平均密度值往往与血肿的均匀度关系密切。Greenberg 等[18]研究证实血肿密度不均可以预测HE的发生,密度不均可能反应了血肿的不同阶段。张梦知等[19]研究发现由于血肿密度不均导致的混杂征,对HE 有临床预测价值。
本研究通过对多指标全面分析,发现中线移位、GSC 评分及平均密度值相关性较大;并分别构建预测模型及联合模型,且准确找到各种因素的阈值,并验证各模型的预测能力,最终发现临床联合模型预测价值最高。联合模型预测价值最大,其曲线下面积AUC、预测准确率、灵敏度、特异度均是最高,表明脑出血患者若同时有中线移位、GSC 评分小于13 分及平均密度值大于64 HU,出现HE 的概率更高。王业青等[20]也认为以多因素建立起诺模图模型的预测效能较好,能较好拟合实际概率。而陈媛媛等[21]则研究认为临床-影像组学联合模型能够有效地预测早期HE 且具有良好校准度,有助于临床个体化评估自发性脑内出血患者发生早期HE 的风险,故影像组学与临床因素联合可能会成为未来研究的热点。
本研究的局限性:①单中心研究,样本量相对较小,需要多中心大样本的研究加以验证。②是回顾性研究,存在选择偏倚。③影像特征收集部分存在主观性。下一步需要设计更大样本、更科学的前瞻性实验。
综上所述,中线移位、GSC 评分及平均密度值是HE 的独立预测因素,基于中线移位、GSC 评分及平均密度值构建的模型对HE 具有较好的预测能力。
——书写要点(三)

