2型糖尿病患者甲状腺功能的变化研究
赵思敏 申卫红 殷鹏飞

摘要:目的 观察2型糖尿病患者甲状腺功能的变化。方法 选取2019年10月至2020年9月江南大学附属医院(原三院院区)收治的 T2DM 患者100例为观察组,并以同期健康体检者80例为对照组。检测并比较两组的FT3、FT4和TSH水平。根据糖尿病并发症发生情况将观察组分为轻症组(无糖尿病并发症)及重症组(已出现糖尿病并发症),分别比较两组的FT3、FT4和TSH水平。结果 观察组FT3和FT4浓度明显低于对照组而TSH浓度明显高于对照组,重症组FT3和FT4浓度明显低于轻症组,TSH浓度明显高于轻症组。差异均具有统计学意义。结论 2型糖尿病患者相较正常人更易发生甲状腺功能改变,已出现并发症的2型糖尿病患者的这种改变更甚。
关键词:2型糖尿病;甲状腺激素;促甲状腺素;甲状腺功能
[Abstract] Objective To observe the changes of thyroid function in type 2 diabetes patients. Methods 100 type 2 diabetes mellitus were recruited from Affiliated Hospital of Jiangnan University (the previous Wuxi No.3 People’s Hospital) from October 2019 to September 2020. They formed the observation group. 80 normal healthy people in the same period formed the control group. The levels of FT3, FT4 and TSH of the two groups were detected and compared. The observation group was further divided into two groups, the mild group (people without any complications) and the severe group (people with one or more complications). The levels of FT3, FT4 and TSH were compared between the mild group and the severe group. Results The average levels of FT3 and FT4 in the serum of observation group were lower and the average level of TSH was higher than the control group. The severe group had much lower average levels of FT3 and FT4 but higher average level of TSH than the mild group. All the differences were statistically significant. Conclusion Patients with type 2 diabetes have more opportunities to develop the changes of thyroid function, and patients with complications have more risks.
[key words] type 2 diabetes; thyroid hormone; TSH; thyroid function
【中图分类号】R587.1 【文献标识码】A 【文章编号】1673-9026(2022)02-02
糖尿病[1]是一组由于胰岛素分泌不足或(和)胰岛素作用低下而引起的代谢性疾病,它的典型症状有多食、多饮、多尿和体重减轻,有时伴有视力下降,且容易继发感染,青少年患者可出现生长发育迟缓。长期的高血糖症会带来多器官的损害、功能紊亂和衰竭,尤其是眼、肾、神经、心血管系统。更严重者,可并发糖尿病酮症酸中毒昏迷和非酮症高渗性昏迷,危及生命。
近年来,全球患糖尿病的人数日趋上升,其中2型糖尿病(type 2 diabetes mellitus,T2DM)占糖尿病总患病人数的90%~95%[2]。有报道指出[3],除了胰岛素外,2型糖尿病患者体内还存在其他激素的分泌异常现象,而甲状腺功能的紊乱并不罕见。本研究主要探讨2型糖尿病患者体内游离三碘甲腺原氨酸(FT3)、游离甲状腺素(FT4)和促甲状腺素(TSH)的变化,旨在为临床医师提供依据,及时调整治疗方案。
1 研究对象与方法
1.1研究对象 选取2019年10月至2020年9月江南大学附属医院(原三院院区)收治的 T2DM 患者100例为观察组,并以同期健康体检者80例为对照组。观察组中男49例,女51例;年龄≤60岁53例,>60岁47例。对照组中男42例,女38例;年龄≤60岁45例,>60岁35例。两组性别、年龄差异无统计学意义(P>0. 05)。根据糖尿病并发症发生情况将 T2DM 患者分为轻症组(无糖尿病并发症)及重症组(已出现糖尿病并发症)。
1.2纳入标准:符合《中国2型糖尿病防治指南(2017年版)》关于2型糖尿病的诊断标准。[4]
1.3排除标准:妊娠期糖尿病及其他类型糖尿病;甲状腺功能异常(甲状腺功能亢进、甲状腺功能减退、亚临床甲状腺功能亢进及亚临床甲状腺功能减退);正在使用影响甲状腺激素水平的药物;恶性肿瘤患者;自身免疫性疾病患者。
1.4方法:两组检测者均在测试前一天夜里开始禁食禁水,第二天清晨空腹抽取肘静脉血。采用化学发光免疫分析法(德国西门子公司)测定游离三碘甲腺原氨酸(FT3)、游离甲状腺素(FT4)和促甲状腺素(TSH)。
1.5统计学处理 采用SPSS 21. 0 软件处理数据。计量资料以 表示,两组比较采用t检验,P<0.05为差异有统计学意义。
2结果
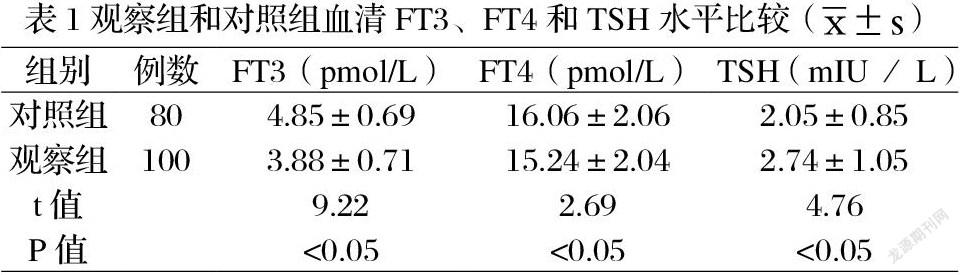
2.1观察组和对照组血清 FT3、FT4和TSH 水平比较 观察组血清FT3和FT4均低于对照组(P<0. 05),观察组TSH 水平高于对照组(P<0. 05)。见表1。
2.2轻症组和重症组血清 FT3、FT4和TSH水平比较 轻症血清FT3和FT4均高于重症组(P<0. 05),轻症组TSH 水平低于重症组(P<0. 05)。见表2。
3讨论
许多研究显示[5][6],糖尿病和甲状腺功能异常、甲状腺疾病有着千丝万缕的联系。其中,1型糖尿病和自身免疫性甲状腺疾病的相关性比较明确,两者在发病机制上也具有一定的相似性[7],而2型糖尿病本身在发病机制等方面更多样,引起的代谢紊乱也更复杂。随着对2型糖尿病研究的逐渐深入,人们发现[8]2型糖尿病人除了胰岛素以外,其他内分泌激素也存在代谢失调,其中甲状腺激素紊乱是比较常见的。
甲状腺素(T4)和三碘甲腺原氨酸(T4)统称为甲状腺激素。在血浆中,99%的T3、T4和血浆蛋白可逆结合,而占血浆中总量0.1%~0.3%的T3和0.02%~0.05%的T4为游离的。只有这些游离的T3、T4才能进入靶细胞发挥作用。促甲状腺激素(TSH)是腺垂体合成和分泌的糖蛋白,是下丘脑-垂体-甲状腺调节系统的主要调节激素,在反映甲状腺功能紊乱上,它比甲状腺激素更敏感。我们在分析了研究对象的这三者的血清浓度后发现,2型糖尿病人的FT3和FT4浓度均低于正常对照组,而TSH浓度高于正常对照组。糖尿病患者的胰岛功能下降甚至缺失,影响了脱碘酶的活性[9]。而甲状腺激素的代谢主要是脱碘反应[10]。因此,这大大妨碍了甲状腺激素的水平和活性。另一方面,糖代谢的失调使甲状腺滤泡上皮细胞通过胞膜上“碘泵”主动摄取I-的能力下降[11],不仅减少了甲状腺激素的合成,也降低了甲状腺对TSH的敏感度和反应性。有报道指出[12],糖尿病患者体内的炎症性反应可释放大量TNF、IL-1等炎性因子,抑制了TSH的转运,使得甲状腺细胞不能充分利用TSH。与此同时,炎症反应也影响了过氧化酶的作用,导致了T3和T4减少,TSH增加。由于机体对能量的需求,血糖是处于不断的变化和调节中的,一旦血糖水平失调,机体多个系统都会受到影响甚至引起病变,免疫系统也不例外。而免疫系统的紊乱就会带来自身抗体的表达增加。当甲状腺球蛋白抗体(TGAb)等自身抗体攻击甲状腺细胞,则会影响甲状腺激素的合成[13]。
2型糖尿病作为一种慢性病,其最可怕的地方在于并发症的产生。糖尿病肾病、眼底病变、糖尿病足等并发症不仅严重降低了患者的生活质量,也威胁着患者的生命。我们的数据显示,2型糖尿病重症组FT3和FT4浓度均低于轻症组,而TSH浓度高于轻症组。这提示,随着病情的严重,甲状腺功能紊乱的程度也越来越加重。甲状腺激素是基础代谢的重要组成部分,在神经-体液调节方面发挥了关键的作用。甲状腺激素可以促进小肠粘膜对糖的吸收,加强肝糖元分解,并促进外周组织对糖的利用。由此看来,甲状腺功能紊乱必定会反过来加剧血糖的代谢失调[14]。所以,当血糖和甲状腺功能这两个可以影响多器官、多系统的因素发生失调,则各系统的病变相互影响相互促进,预后越来越差。于园园等[15]也发现,若2型糖尿病患者有其他代谢的紊乱,那么对心脑血管来说是一个很大的威胁。因此,已发生的并发症的2型糖尿病患者需要更关注甲状腺功能和其他代谢系统的功能,以进一步把控病程的进展。
综上,相对于非糖尿病患者,2型糖尿病患者更容易发生甲状腺功能紊乱。而随着糖尿病病情的加重,对甲状腺功能的影响也越大。
参考文献:
[1]周新,府伟灵. 临床生物化学与检验[M]. 4版. 北京:人民卫生出版社,2008:39.
[2]秦律. 胰高糖素样肽-1激动剂联合鈉-葡萄糖协同转运蛋白2抑制剂对2型糖尿病的影响[J]. 临床与病理杂志,2021,41(1):222-226.
[3]XU C,ZHANG Z. Comparative study of thyroid hormone and antithyroid antibody levels in patients with gestational diabetes mellitus and pregnant patients with diabetes[J] .Minerva Endocrinol, 2018, 43(2):126-130.
[4]中华医学会糖尿病学分会. 中国2型糖尿病防治指南:2017年版[J] . 中国实用内科杂志,2018,38(4):34-86.
[5]雷文莉,江彤. 2型糖尿病与甲状腺功能异常相关性的研究进展[J].世界最新医学信息文摘,2018,18(34):105-106,109.
[6]SIRIWARDHANE T, KRISHNA K, RANGANATHAN V, et al. Significance of anti-TPO as an early predictive marker in thyroid disease[J]. Autoimmune Dis, 2019, 2019:1684074.DOI:10.1155/2019/1684074.
[7]1型糖尿病胰岛自身抗体与自身免疫性甲状腺疾病的关系[J].中国实验诊断学, 2020, 24(5):823-825.
[8]Moura NA,Parisi MC,Alegre SM,et al.Relation of thyroid hormone abnormalities with subclinical inflammatory activity in patients with type 1 and type 2 diabetes mellitus. Endocrine,2016,51: 63-71.
[9]Gopal KV, Rao GR, Kumar YH. Increased prevalence of thyroid dysfunction and diabetes mellitus in Indian vitiligo patients: A case-control study. Indian Dermatol Online J, 2014, 5: 456-460.
[10]SOH S B, AW T C.Laboratory testing in thyroid conditions – pitfalls and clinical utility[J]. Ann Lab Med, 2019, 39(1):3. DOI:10.3343/alm.2019.39.1.3.
[11]LIU J, ZHENG D, LI Q, et al. A predictive model of thyroid malignancy using clinical, biochemical and sonographic parameters for patients in a multi-center setting [J]. BMC Endocr Disord, 2018, 18(1):17-19.
[12]Chaker L, Ligthart S, Korevaar T I, et al. Thyroid function and risk of type 2 diabetes: a population-based prospective cohort study[J]. BMC Med, 2016, 14(1):150.
[13]張香玲,王桂玲,王治海等. 2型糖尿病患者血清促甲状腺激素与抗甲状腺球蛋白抗体和抗甲状腺过氧化物酶抗体的变化[J]. 中国临床保健杂志,2021,24(2):203-205.
[14]Khatiwada S, Kc R, Sah SK, et al. Thyroid Dysfunction and Associated Risk Factors among Nepalese Diabetes Mellitus Patients. Int J Endocrinol, 2015,2015: 570198.
[15]于园园, 薛淇丹, 王爽等. 2型糖尿病患者甲状腺激素及抗体水平变化研究[J]. 中国全科医学, 2021, 24(3):316-321.
作者简介:赵思敏,主管技师,研究方向为免疫学检验,Email: annie363636@sina.com
通讯作者:殷鹏飞,主管技师,研究方向为免疫学检验、分子生物学检验,Email: ypfyin@163.com

