奥曲肽预防胰十二指肠切除术后胰瘘疗效的前瞻性研究
徐煜 付学良 刘德军 霍砚淼 刘巍 张军峰 孙勇伟 杨建宇 花荣
上海交通大学医学院附属仁济医院胆胰外科,上海 200127
胰十二指肠切除术(pancreaticoduodenectomy, PD)是治疗胰头及壶腹周围肿瘤常用的术式之一。近年来,国内外各大胰腺疾病中心的PD后死亡率已从上世纪七八十年代的20%~40%降至5%以内,但术后并发症的发生率并无明显下降,仍维持在50%左右[1], 其中术后胰瘘(postoperative pancreatic fistula, POPF)发生率介于3%~45%[2]。POPF所致的脓毒症、出血和脏器功能衰竭是导致PD后患者死亡的主要原因。生长抑素类似物因能显著抑制胰腺外分泌功能,目前被广泛用于预防POPF,但其有效性始终存在争议。本研究旨在评估预防性使用生长抑素类似物奥曲肽能否有效降低POPF和总并发症的发生率。
资料与方法
一、临床资料
本研究为单中心、前瞻性、随机、对照临床研究,在中国临床试验注册中心注册(注册号:ChiCTR2000029555)。
样本量确定:2016年国际胰腺外科研究小组(International Study Group on Pancreatic Surgery,ISGPS)回顾10年文献显示POPF发生率为3%~45%,大多数文献POPF的发生率介于5%~30%。笔者假设对照组的POPF发生率为30%的高值,试验组的POPF发生率为10%(仁济医院胆胰外科PD后常规使用生长抑素类药物的POPF发生率)[3],α误差为5%,β误差为20%,经计算试验组和对照组各需59人,以80%的有效入组率计算,每组74例,共148例。入组标准:汉族,年龄18~80岁,术前黄疸指数≤250 μmol/L;术前6个月内未行化疗和腹部放疗,无长期服用肾上腺皮质激素和免疫抑制剂病史;符合美国麻醉协会(ASA)Ⅰ~Ⅱ级标准;择期行PD及Child消化道重建。由此,本研究自2020年1月至2021年8月间招募上海交通大学医学院附属仁济医院胆胰外科接受PD的148例患者,按计算机随机数字表法分为奥曲肽组(74例)和对照组(74例)。本研究经医院伦理委员会批准(受理号:KY2019-169),患者或其委托人均签署知情同意书。
二、手术方式
奥曲肽组于术前麻醉气管插管成功后,皮下注射首剂奥曲肽(上海上药第一生化有限公司)0.1 mg(1 ml),术后每8 h时皮下注射0.1 mg,共5 d,给药16剂。对照组给予等容积量生理盐水(上海信谊金朱药业有限公司)同法注射。其他药物按术后常规使用。试验用药由专人预先抽入针筒备用,患者、术者和其他医护人员均为盲者。
所有患者均行开放的PD,Child消化道重建。胰肠吻合口为胰管、胰腺对空肠黏膜端侧吻合,胰管对空肠黏膜以5-0 PDS线做4~6针间断缝合,以适宜口径的软质带侧孔的硅胶管支撑胰管全长,并经吻合口进入空肠襻3~5 cm,胰腺残端和空肠襻浆膜以4-0 Prolene线做前-后壁的连续缝合;距肝门外1~2 cm横断肝外胆管,胆管直径≥5 mm者,以4-0 PDS线和空肠襻做端-侧连续吻合,<5 mm者,以5-0 PDS线做6~8针间断缝合,胆肠和胰肠吻合口相距6~8 cm;切除远端1/3胃,胃后壁和距胆肠吻合口40 cm的空肠以25#或27#管状吻合器做侧侧吻合;胰肠和胆肠吻合口前后方各置一负压引流球。
三、围术期处理
术后每天计量引流液并测定淀粉酶水平,5 d内如引流液连续2次正常,单个引流量<30 ml/24 h,即拔除引流管;5 d后每2 d测淀粉酶1次,正常后单个引流量<30 ml/24 h则拔除引流管。术后第3天常规行引流液细菌培养+药物敏感性试验,如出现体温≥38.5℃和(或)WBC≥12×109/L和(或)引流液色味异常,则复查细菌培养+药物敏感性试验。术后第5天常规行腹部CT检查。如术后第1~4天怀疑有腹腔积液,随时行腹部B超或CT检查。POPF参照ISGPS 2016版定义[4]。一旦发生B、C级POPF即终止试验,揭盲并确定给予奥曲肽治疗。
四、观察指标
记录患者人口统计学资料,术前血常规、血淀粉酶和肝肾功能;术中测定的胰管直径、胰腺质地(软或硬)、术中失血量和手术时间;术后第1、4、7天血常规及肝肾功能;病理学检查结果,各种并发症发生率,住院时间和患者状态(存活或死亡)。
临床试验的主要研究终点为B、C级术后胰瘘,次要研究终点为术后总并发症发生率、围术期死亡率和术后住院天数。
五、统计学处理
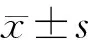
结 果
一、两组患者的临床相关资料比较
148例患者中,改变手术方式23例,其中因终末期拒绝手术或不能完全切除,取活检后行化疗或其他治疗者7例,胆肠和(或)胃肠改道术11例,联合其他脏器切除的扩大PD 3例,全胰切除术2例;麻醉过程中发生严重过敏1例;术后患者或家属要求退出试验4例。最终有效入组120例,其中奥曲肽组61例,对照组59例。
两组患者的年龄、性别构成比、体重指数、术前减黄手术率和术前主要生物化学指标等差异均无统计学意义,具有可比性(表1)。两组患者手术时间、术中出血量、胰管直径和胰腺质地、病理类型构成比等差异无统计学意义(表2)。最常见的病理类型为胰腺导管腺癌,奥曲肽组和对照组分别占51%和53%,其次为胰腺导管内乳头状黏液瘤(intraductal papillary mucinous neoplasm,IPMN),两组分别为7%和12%,慢性胰腺炎两组占比分别为5%和7%,差异均无统计学意义。
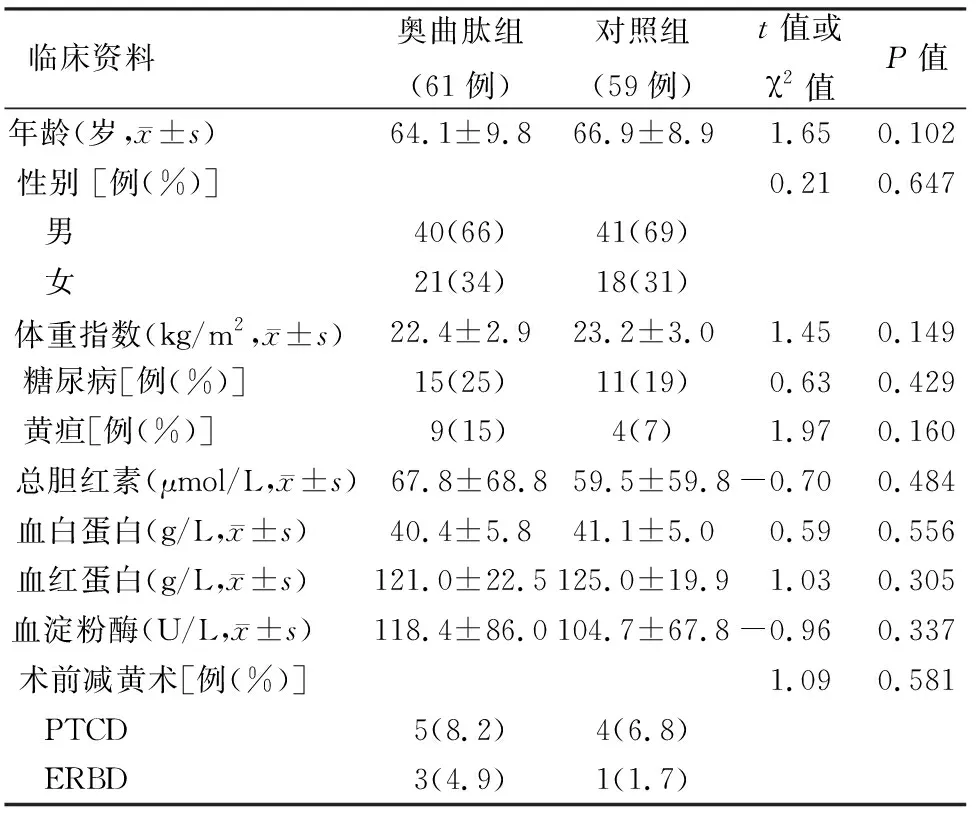
表1 两组患者一般资料的比较
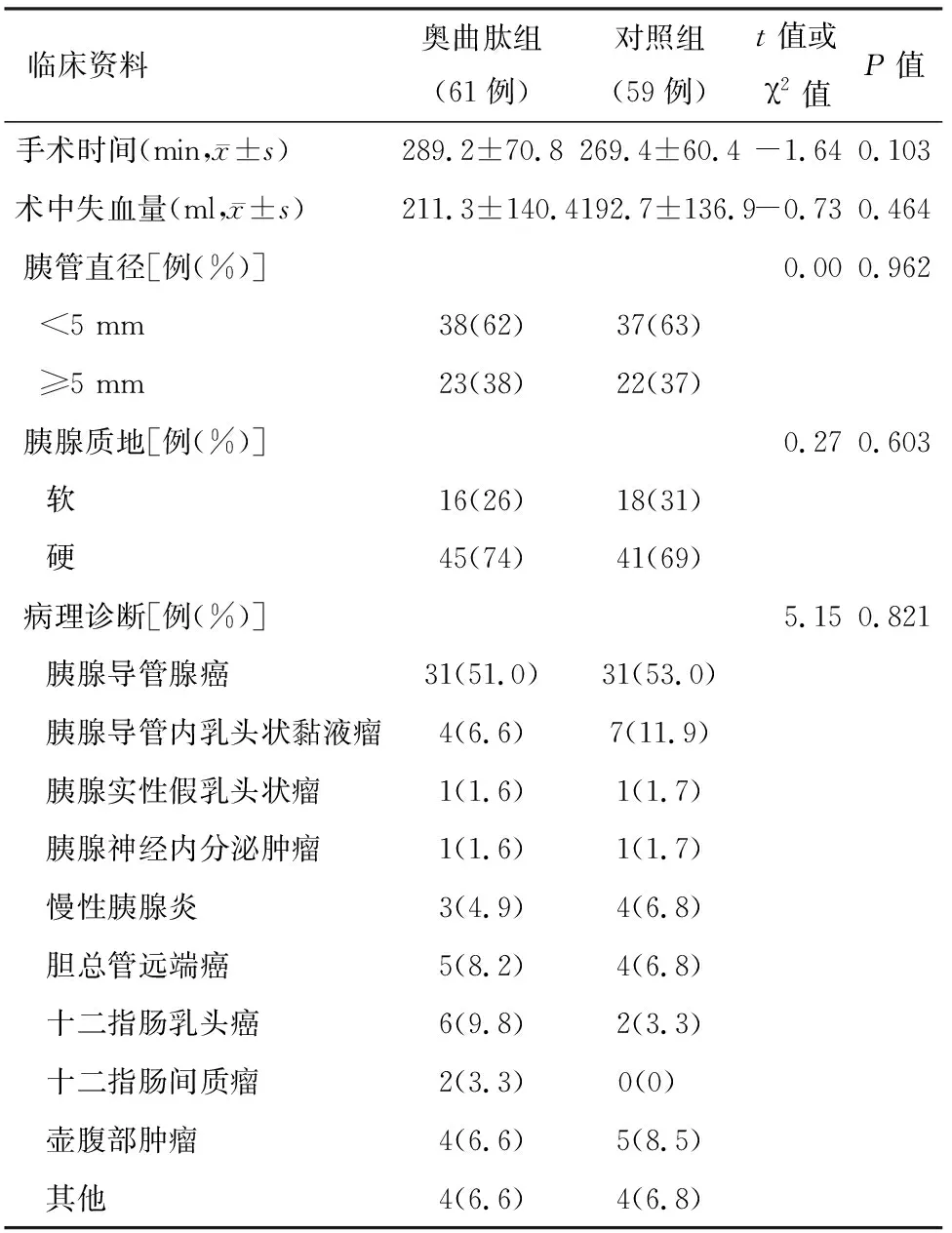
表2 两组患者手术和病理相关资料的比较
二、两组患者PD后胰瘘发生率、并发症发生率、围术期死亡率及住院天数的比较
120例患者中18例术后发生胰瘘(15%),其中生化漏8例(6.7%),B、C级临床相关胰瘘10例(8.3%)。奥曲肽组和对照组生化漏(4.9%比8.5%)、B级瘘(4.9%比8.5%)和C级瘘(1.6%比1.7%)发生率的差异均无统计学意义(表3)。
120例患者术后总体并发症发生率为26.7%(22/120),奥曲肽组和对照组分别为24.5%(15/61)和28.8%(17/59),差异无统计学意义。两组患者的胃排空障碍、腹腔脓肿、伤口感染、出血和胆瘘的发生率差异也无统计学意义(表3)。所有患者均未出现因使用试验药物奥曲肽和安慰剂生理盐水引起的药物不良反应事件。
围术期死亡共2例(1.7%),其中1例死于术后急性心肌梗死,1例死于C级胰瘘感染所致的多脏器功能衰竭。奥曲肽组无死亡,对照组死亡率为3.3%(2/59),两组间差异无统计学意义(表3)。
奥曲肽组和对照组患者术后住院天数分别为(20.6±11.1)d和(19.5±12.2)d,差异无统计学意义(表3)。
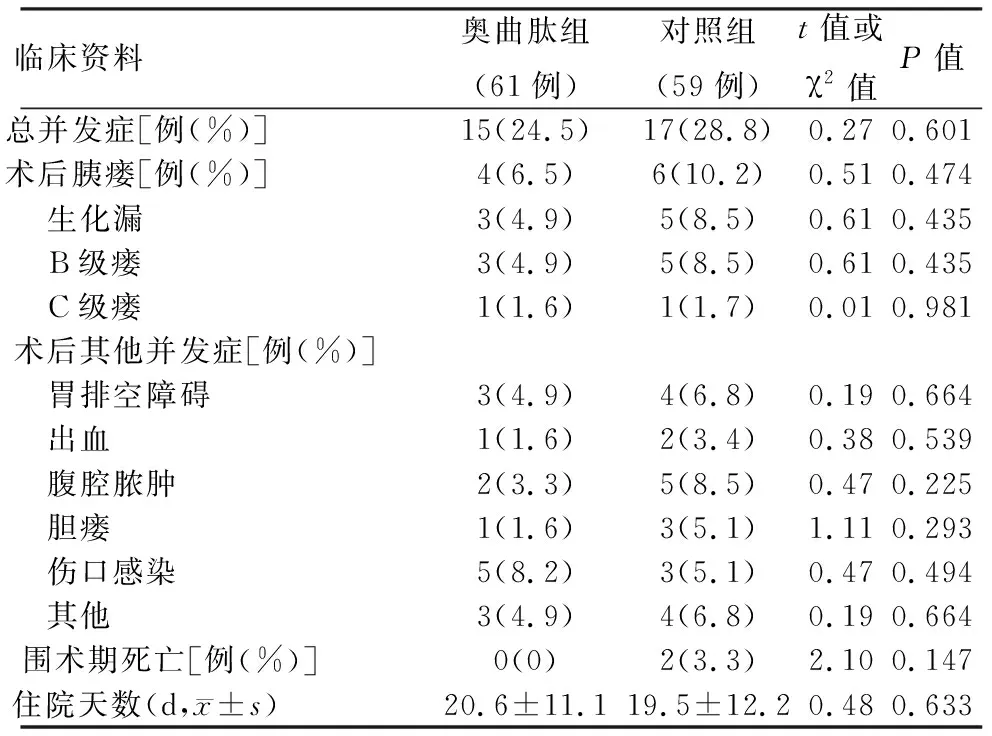
表3 两组患者胰十二指肠切除术后并发症发生率、围术期死亡率及住院时间比较
三、PD后发生临床相关性胰瘘的单因素与多因素logistic回归分析
单因素分析显示,术前血清白蛋白水平<30 g/L(P<0.001)和病理学类型为胰腺导管腺癌(P=0.036)是POPF发生的独立危险因素(表4),但以年龄和性别作为固定协变量进行多因素分析,未发现有统计学意义的危险因素(表5)。

表4 胰十二指肠切除术后发生临床相关性胰瘘危险因素的单因素分析
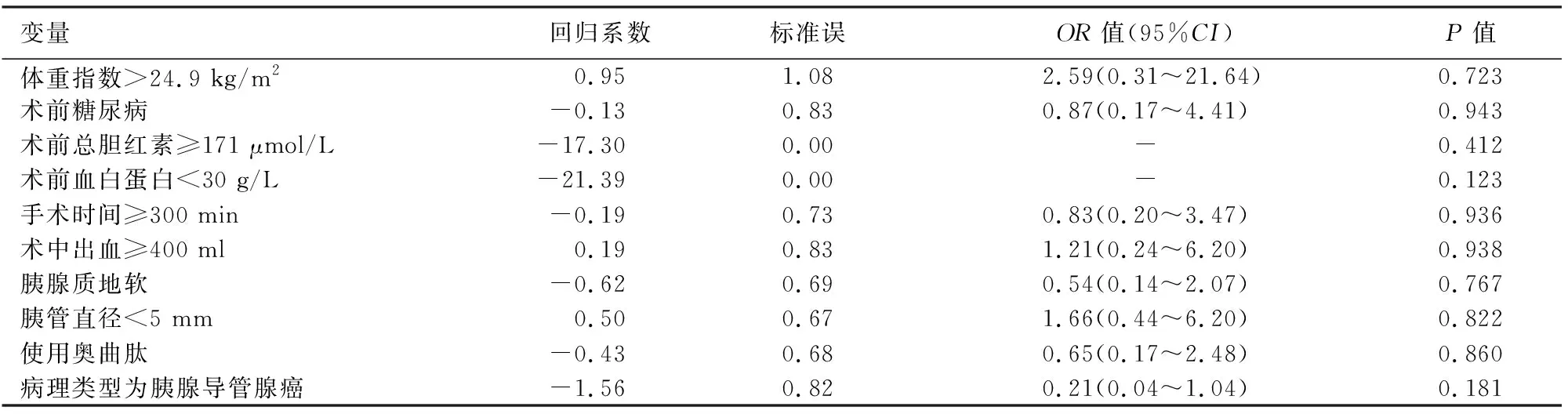
表5 胰十二指肠切除术后发生临床相关性胰瘘危险因素的多因素回归分析a
讨 论
POPF是PD后最常见和危险的并发症,如何预防和减少POPF始终是临床关注的热点之一。1979年,Klempa等[5]对10例行PD的患者预防性给予14肽生长抑素25μg/h持续静脉滴注,发现包括POPF在内的术后并发症明显减少,由此率先提出生长抑素可能具有通过抑制残胰的外分泌功能起到预防PD的POPF作用。上世纪80年代,药效更强、半衰期更长的生长抑素类似物问世并被广泛用于预防POPF,但因缺乏高质量循证医学证据,其必要性和有效性始终存在争议。以往,由于缺乏全球公认的POPF定义和分类标准,加之很少对不同胰腺疾病和不同手术方式进行合理分层,相关临床研究大多得出生长抑素类似物能够有效预防POPF的结果[6-7]。2005年国际胰瘘研究组(International Study Group of Pancreatic Fistula, ISGPF)首次对POPF进行了统一定义和分类[8],此后开展的临床研究统一采用该版的POPF定义和分级标准,并改善了试验分层设计,大多数研究未观察到生长抑素类似物对预防POPF有效[9-10]。不过,同期的另一些研究发现,对于存在胰管直径较小、术前血白蛋白水平较低和胰腺质地较软等胰瘘高危因素患者,使用生长抑素类似物可以减少POPF的发生[11-12]。2017年ISGPS发布了2016版指南,对POPF分级进行了更新,将无特殊临床表现、无需特殊处理、不影响愈后的A级胰瘘定义为生化漏,不再属于手术并发症范畴[4]。这一更新再次引发对POPF的重新认识,影响了从诊断、治疗到愈后评估等的整个临床实践过程。
本研究是以ISGPS 2016版POPF定义和分级为标准,以汉族人群为研究对象,设计的前瞻性、随机、对照、双盲研究,以明确生长抑素类似物奥曲肽能否有效预防PD后胰瘘的发生。在试验设计上,笔者尽可能减少导致各种偏倚的因素,如所有手术都由同一胰腺中心两名高年资专科医师主刀实施,减少了因术者众多、手术能力不同所致的疗效差异;手术方式上做到术式统一,全部为开放的PD及Child消化道重建,并保持手术细节的一致性,如胃肠吻合方式排除了许多临床试验纳入的保留幽门的胃空肠吻合方式;胰肠吻合采用经典的胰管对空肠黏膜吻合,排除了捆绑式胰肠吻合和胰胃吻合方式,从而最大限度地减少不同术式对试验结果的影响。由于患者常规于术后第3天开始饮水,第6天开放流质饮食,因此预防性使用奥曲肽的时点截止至术后第5天,而非大多数临床试验所采用的7~10 d[10],从而排除饮食差异对治疗效果的影响。
近年来的临床研究发现,奥曲肽能够预防远端胰腺切除术(distal pancreaticoduodenectomy,DP)后胰瘘的发生,但对PD后的胰瘘无预防作用[13]。目前的观点认为,DP后由于Oddi′s括约肌舒张功能失调,胰液黏性增加,导致胰管内压力升高,是POPF发生的主要原因。Hackert等[14]通过术前在内镜下对DP患者十二指肠乳头注射肉毒素,降低Oddi′s括约肌的张力和胰管压力,使POPF发生率显著降低。奥曲肽能够明显减少胰液的产生,同样可以显著降低胰管压力,起到预防DP后胰瘘的作用。而PD因切除了Oddi′s括约肌,所以不存在残胰胰管压力升高的解剖学基础。本试验采用了胰腺导管对空肠黏膜的胰管空肠吻合方式,加上胰肠吻合口和全程胰管内硅胶管的支撑,能够确保对残胰胰液的通畅引流,维持胰管内低压状态,此时奥曲肽所致的胰液分泌减少对降低胰管压力的影响很小,可能是奥曲肽组和对照组POPF发生率差异无统计学意义(6.5%比10.2%,P=0.474)的主要原因。
本研究结果显示,预防性使用奥曲肽同样没有对奥曲肽组和对照组术后总体并发症的发生率产生影响(24.5%比28.8%,P=0.601)。胰瘘往往是腹腔脓肿、术后出血和伤口感染等PD后常见并发症的始动因素,经常序贯或同时发生。就PD后总体并发症而言,如果一种治疗措施对于胰瘘无预防作用,对继发于胰瘘的其他并发症通常也不会有确切的预防作用。有学者发现,某些并发症如胃排空障碍虽然与胰瘘引起的感染有关,但和手术方式相关性更强,在混杂有保留幽门的胃空肠吻合术的临床研究中发生率更高[15]。本研究的胃肠吻合采用统一的远端胃部分切除加胃空肠侧侧吻合的术式,排除了不同胃肠道重建方式对术后并发症的影响,得出的结果更为可靠。
需要引起注意的是有些研究发现,使用生长抑素类似物后,包括POPF在内的术后并发症反而有增加的趋势,可能是生长抑素类似物通过抑制血管活性肠肽和胰高糖素等的释放,显著减少腹腔内脏的血流,导致手术区域血供减少所致[16]。药物剂量和内脏缺血程度可能存在相关性,这也是奥曲肽用于治疗肝硬化所致的食管-胃底静脉出血的药理学基础,因此笔者认为今后有必要设计新的临床试验,研究不同剂量奥曲肽的临床作用。
在试验进行期间,共有2例患者围术期死亡,死亡率为1.7%,与文献报道的结果相似。2例死亡患者均在对照组,1例未并发胰瘘,死于急性心肌梗死,1例死于C级胰瘘引起的多脏器功能衰竭,但奥曲肽组和对照组间差异无统计学意义(0比3.3%,P=0.147)。本研究的数据提示,发生临床相关性胰瘘后的围术期死亡率为10%(1/10),而一旦发生C级胰瘘,死亡率可高达50%(1/2),且预防性应用奥曲肽不会对围术期死亡率产生影响,需引起临床医师的高度重视。
在本研究中奥曲肽的应用并未对PD患者术后住院天数产生影响。奥曲肽组和对照组术后住院天数分别为20.6 d和19.5 d,中位时间均为17 d,差异无统计学意义(P=0.633)。而一旦发生临床相关胰瘘,和无胰瘘患者相比,术后住院天数会显著延长(32.1 d比18.9 d,P<0.001),这也意味着医疗费用的显著增加。
目前公认的PD后胰瘘危险因素为胰腺质地、肿瘤病理类型、胰管直径和术中失血量,并已制定了评分系统[17]。还有不少研究认为,有无糖尿病、体重指数、术前黄疸指数和血浆白蛋白水平也是引发PD后胰瘘的危险因素[18-19]。本研究单因素分析结果提示,术前血清白蛋白水平(P<0.001)和肿瘤病理类型(P=0.036)是独立危险因素,但以年龄和性别为协变量进行多因素回归分析后,两者的差异无统计学意义(P值分别为0.123、0.181)。虽然为数众多的临床研究已证明,预防性使用生长抑素类药物可以减少具有胰瘘高危因素的PD后胰瘘的发生,但胰瘘高危因素的界定至今仍存在争议。胰腺质地被认为是权重最大的PD后胰瘘危险因素,但目前为止只能凭术者触觉来定义胰腺的软硬,主观性和随意性严重影响数据的有效性。而胰腺导管腺癌因胰管梗阻和反应性炎症,周围胰腺组织会因慢性炎症纤维化而质地变硬,因此这一病理诊断能够更客观地映射胰腺质地,和胰瘘的发生具有更强的相关性。血清白蛋白水平除了反映患者当下的营养状况,还代表了机体术后实现正氮平衡的能力。低白蛋白血症预示患者更差的愈合能力,对于PD这类创伤巨大的手术,具有更敏感地提示胰瘘风险的作用。
综上所述,本研究的临床结果证明,生长抑素类似物奥曲肽不能预防和减少PD后临床相关胰瘘的发生,不能降低PD后总体并发症的发生率和围术期死亡率,也不能减少术后住院天数。但对于术前存在低蛋白血症和(或)病理类型为胰腺导管腺癌的患者,行PD时及术后预防性使用奥曲肽可能减少临床相关胰瘘的发生。
利益冲突所有作者声明无利益冲突
作者贡献声明徐煜:研究操作、论文撰写;付学良、刘德军:数据整理、统计学分析; 霍砚淼、刘巍、张军峰、孙勇伟、杨建宇:研究酝酿、研究指导、工作支持;花荣:研究设计、研究指导、论文修改、经费支持

