膀胱尿压测定评定训练对老年神经源性膀胱功能障碍病人膀胱功能及尿流动力
刘玲只,徐亚静,刘艳梅
神经源性膀胱功能障碍(neurogenic bladder,NB)是脊髓损伤的常见并发症之一,是由周围神经或中枢神经受损引起的膀胱功能障碍[1]。病人常伴有尿潴留、排尿困难或尿潴留尿失禁交替出现等症状,如不及时治疗,可引发尿路感染,甚至可导致肾衰竭、尿毒症等严重并发症,增加病人死亡风险。目前临床多采用常规康复干预和间歇导尿,虽能缓解病情进展,但对膀胱功能的恢复却仍有一定局限性[2]。相关研究表明,膀胱尿压测评已在国外对神经源性膀胱功能障碍病人的治疗中取得一定效果,应用于神经源性膀胱功能障碍病人的治疗或可提升其治疗效果[3]。膀胱尿压测评训练是结合膀胱功能训练、膀胱压力测定、膀胱功能测定等功能为一体的训练设备,可在治疗的同时检测膀胱容量-压力关系,并制定对应治疗方案[4]。本研究旨在观察膀胱尿压测定评定训练对老年神经源性膀胱功能障碍病人的干预效果,现报告如下。
1 资料与方法
1.1 一般资料 经本院医学伦理委员会批准,于2018年10月—2020年10月选取我科127例老年神经源性膀胱功能障碍病人为研究对象。采用随机数字表法分为对照组63例和观察组64例。对照组男37例,女26例;年龄68~84(72.36±3.45)岁;病程6~22(10.67±3.25)个月。观察组男39例,女25例;年龄70~85(72.16±3.31)岁;病程6~23(11.22±3.23)个月。两组病人一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①符合神经源性膀胱功能障碍诊断标准[5];②病人签订知情同意书;③认知功能正常,治疗依从性好的病人。排除标准:①合并精神疾病的病人等;②严重泌尿系感染的病人等;③伴有尿路狭窄、尿路梗阻的病人等。
1.2 干预方法
1.2.1 对照组 采用间歇导尿和常规膀胱功能康复训练。①指导病人饮水、排尿规律,结合无菌间歇导尿建立膀胱的充盈排泄规律。②寻找触发点,建立低级反射,以帮助病人自主排尿。③通过手法按摩或腹部、膀胱按压,协助病人排尿顺畅,尽量减少膀胱内残余尿,以减少尿路感染的风险。干预措施每天1次,持续干预2个月。
1.2.2 观察组 在间歇导尿和常规膀胱功能康复训练基础上联合膀胱尿压测定评定训练。①在病人入院后采用膀胱尿压测评系统(江苏苏云医疗器材有限公司,型号:SY-PY500)对病人膀胱最大容量、安全容量、容量变化、膀胱压力、逼尿肌机/括约肌协同能力进行评估。②评测同时进行膀胱功能训练,采用导尿管向膀胱内注入500 mL生理盐水,待膀胱括约肌扩张,膀胱容量增加至40 cmH2O(1 cmH2O=0.098 kPa)时通过引流管排出,促使膀胱逼尿肌收缩,每周1次,每次20 min,持续干预2个月。
1.3 观察指标及评估标准
1.3.1 排尿情况 分别在干预前及干预2个月后采用尿流动力学检测仪(广州市普东医疗设备股份有限公司)测评两组病人膀胱残余尿量,记录24 h单次排尿量及日排尿次数。
1.3.2 膀胱功能 于干预前后采用膀胱尿压测定系统对两组病人膀胱压力及膀胱容量进行评估,采用国际下尿路功能症状(LUTS)对两组病人膀胱功能进行评定,该量表共7个项目,每项0~5分,评分范围0~35分,评分越高提示膀胱功能越差。
1.3.3 尿流动力指标 采用尿流动力学检测仪分别在干预前及干预2个月后对两组病人最大尿流率、充盈期最大逼尿肌压进行测定。
1.3.4 尿路感染发生率 干预2个月后对两组病人尿路感染发生率进行统计评估。尿路感染标准:尿液细菌培养,革兰阳性菌>104cfu/mL,革兰阴性杆菌>105cfu/mL。

2 结果
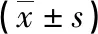
表1 两组病人干预前及干预2个月后膀胱功能比较
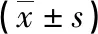
表2 两组病人干预前及干预2个月后尿流动力指标比较
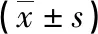
表3 两组病人干预前及干预2个月后排尿情况比较

表4 两组病人尿路感染发生情况比较 单位:例(%)
3 讨论
神经源性膀胱功能障碍是指中枢神经或周围神经受损后引起的膀胱储尿或排尿障碍,随着病情的进展,可引起尿路感染、肾衰竭、尿毒症等严重并发症,及时有效的治疗可控制病情发展,减少并发症的发生[6]。临床常以间歇导尿结合常规康复进行干预,虽可控制病情发展,但在促进膀胱功能恢复及减少并发症的发生方面仍有较大提升空间[7]。膀胱尿压测评系统不仅可判断膀胱功能状态,同时可结合对膀胱容量-压力关系的分析,为病人制定更准确的干预措施,有利于对神经源性膀胱功能障碍病人的治疗[8]。本研究在常规训练和间歇导尿的基础上联合膀胱尿压测评评定训练,旨在提高老年神经源性膀胱功能障碍的治疗效果。
中枢神经是控制膀胱信号传导的重要通路,中枢神经受损后可导致支配尿道、膀胱的神经纤维受损,进而引起尿道括约肌和膀胱逼尿肌控制失衡。老年神经源性膀胱功能障碍病人由于膀胱收缩功能减弱或丧失,加之膀胱处于松弛状态,可引起病人膀胱容量减少、膀胱内压力降低,进而导致病人排尿无力[9-10]。本研究结果显示,观察组病人干预2个月后膀胱内压及膀胱容量高于对照组,LUTS评分低于对照组,充盈期最大逼尿肌压积、最大尿流率高于对照组。提示基于常规康复训练及间歇导尿的膀胱尿压测定评定训练可有效改善病人尿流动力学指标,提升病人膀胱功能,增强排尿能力。常规膀胱功能训练可通过控制饮水量及饮水时间来调节膀胱容量,结合刺激排尿反射协助病人引发排尿反射,从而有利于协助病人自主排出尿液,间歇导尿可防止膀胱容量或压力过大而引起并发症[11]。膀胱尿压测评系统可根据膀胱内压、膀胱容量等测评数据判断病人括约肌和逼尿肌能力,结合膀胱功能训练中膀胱灌注可促使膀胱括约肌扩张,进而提升膀胱容量,当膀胱灌注到一定压力时,可结合常规膀胱训练的按摩、按压手法,促使病人排尿,引导逼尿肌收缩,以促进排尿功能的恢复[12-13]。此外,膀胱尿压测评评定系统还可根据测评结果为病人膀胱制定安全容量及安全压力范围的训练,以促进膀胱神经支配功能的提高,从而加强膀胱功能及排尿反射[14-15]。
神经源性膀胱功能障碍病人由于尿道及膀胱功能障碍可引起排尿量及排尿次数减少,导致膀胱内留有较多残余尿量,残余尿液在膀胱内存留时间过长,可引起细菌繁殖过量,进而导致膀胱过度膨胀,膀胱黏膜通透性增加,增加了细菌感染的风险[16-17]。本研究结果显示,观察组病人干预2个月后24 h单次排尿量及日排尿次数较对照组增加,残余尿量较对照组降低。提示膀胱尿压测定评定训练应用于老年神经源性膀胱功能障碍病人可有效改善排尿情况。常规膀胱功能训练可增强病人括约肌及逼尿肌收缩能力,提升病人主动控制排尿的能力,可增强病人治疗信心,提高训练依从性,结合膀胱灌注后按压腹部、膀胱,可刺激膀胱和逼尿肌兴奋,从而锻炼强化排尿功能,有利于提高排尿次数和排尿量,减少残余尿量[18]。膀胱尿压测定评定系统可根据残余尿量等检测结果,以规律的方式对病人进行膀胱灌注,使每次灌注量接近膀胱安全容量,促使病人出现排尿反应,增加排尿次数及排尿量,减少间歇导尿频率,减轻间歇导尿对病人尿道的损伤,从而降低尿路感染的风险[19-20]。但本研究因受到时间限制,未能展开大样本的研究,可能导致研究结果出现偏颇,后续应扩大样本量,以完善对神经源性膀胱功能障碍病人的干预方案的研究结果。
综上所述,老年神经源性膀胱功能障碍病人应用常规膀胱康复训练结合间歇导尿基础的膀胱尿压测评评定训练能够有效提升膀胱功能,增强排尿能力,改善排尿情况,减少尿路感染的发生。

