谐波造影增强超声内镜技术在诊断胰腺实性肿物的作用
李茵,王钰虹,陈宇帆,黎建军,单宏波,李春燕,刘朋,林航,张玉
超声内镜(endoscopic ultrasonography,EUS)是胰腺肿物诊断的必要手段,能利用高频(7.5~12.0 MHz)探头对胰腺及其周围组织结构进行近距离扫描,动态获得高分辨率的肿物声像图,了解肿物的形态,浸润范围,与周围组织的关系以及淋巴结的情况,但其鉴别胰腺实性肿物的性质效能方面有待提高[1]。谐波造影增强超声内镜(contrast-enhanced harmonic endoscopic ultrasonography,CH-EUS)通过静脉注入微泡造影剂进行增强扫描,在超声内镜下可以实时动态观察病变组织的结构和血流灌注模式,从而反映肿物的血供情况,提示病变性质。超声造影已广泛应用于肝脏、肾脏等疾病上的诊断上,对其病变性质的诊断及引导穿刺方面有明显的辅助作用[2-4]。本文比较EUS和CH-EUS诊断胰腺实性占位性病变与病理学诊断的符合率,探讨CH-EUS对胰腺实性病变诊断价值。
1 资料与方法
1.1 一般资料
回顾性分析2018年1月至2021年9月在中山大学附属肿瘤防治中心行超声内镜(EUS)检查的患者。入选标准:①患者年龄>18 岁;②腹部CT或MRI检查发现胰腺有实性占位性病变(实性部分占80%以上的病变);③有完整的临床资料可供分析;④患者同时完成EUS和CH-EUS检查,⑤通过穿刺活检或手术得以病理确诊。本研究所有检查者均被告知相关风险和费用后签署了知情同意书。
排除标准:①严重心肺功能问题;②严重凝血障碍;③不能配合 EUS 检查;④病人对超声增强造影剂过敏。
1.2 检查方法
1.2.1 EUS使用Olympus EU-ME 2超声内镜图像处理系统,电子凸阵扫描超声内镜 (GF-UCT260);或者FUJIFILM SU-9000超声内镜图像处理系统,电子凸阵扫描超声内镜(EG-580UT)进行胰腺扫查。
EUS检查:检查前禁食 8 h 以 上,检查前口服去泡剂和表面麻醉剂。取左侧卧位,所有病人均行静脉麻醉并先行超声胃镜检查,采用三步法对胰腺进行扫查。在胃体后壁对胰体,胰尾部进行扫查,并观察胰腺周围有无肿大淋巴结。再进入到达十二指肠球部观察胰头,胆总管,胰管,门静脉、肠系膜上动静脉及胆囊,最后到达十二指肠降段,对乳头,壶腹及钩突部进行扫查。先予B模式和彩色多普勒观察病灶数目,部位,大小、形态、边界及周围组织器官,血管的关系。
常规超声诊断标准[5-6]:胰腺癌:胰腺内低回声占位性病变,形态不规则,周围可呈蟹足样,与周围组织界限不清,远端胆管截断或周围胰管有扩张,胰周、肝门部淋巴结肿大,与血管分界不清。局灶性胰腺炎:局部异常低回声区,与正常组织分界不清,可见胰管穿通,胰腺实质回声粗杂,未见邻近器官和血管浸润,无胰腺钙化、结石或远处胰管扩张;神经内分泌肿瘤和其他胰腺转移瘤:胰腺内低回声占位性病变,类圆形或椭圆形,与周围组织分界清楚,内部回声较均匀,未见邻近器官和血管浸润。

图1 胰腺实性肿物的EUS表现 A:局灶性胰腺炎的超声表现,异常不均质低回声区,与正常组织分界不清,可见胰管穿通,胰腺实质回声粗杂;B:神经内分泌肿瘤的超声表现,为低回声占位性病变,与周围组织分界清楚,内部回声较均匀;C:胰腺癌的超声表现,为低回声占位性病变,形态不规则,周围呈蟹足样,与周围组织界限不清
1.2.2 CH-EUS检查:常规超声内镜扫查后进行谐波造影增强超声内镜检查。采用造影剂 SonoVue,将 2.5 mL造影剂(浓度 5 mg/mL)经肘前静脉注入。然后注入5 mL生理盐水。连续观察120 s,存储全程动态图像。
从注射造影剂开始计时,用造影增强谐波灰阶超声扫描胰腺。胰腺CH-EUS时相划分:动脉期为注射造影剂开始至30 s,静脉期为注入造影剂后31~120 s;观察病变对造影剂摄取的情况,评估胰腺肿块造影模式下病灶的血流灌注特征。
谐波造影增强图像分析参照中国医师协会CEUS指南[7-8]:增强程度以病灶周围胰腺组织为对照,分为不增强:病变内未见造影剂摄取;低增强:病变内造影剂吸收较比周围的胰腺组织少;等增强:病变内造影剂的摄取等于周围胰腺组织;高增强:肿块的摄取等于周围的胰腺组织。
EUS检查由2位有3年以上超声内镜经验的医生完成。CH-EUS由另外2位有3年以上超声造影经验的医生完成。
1.3 统计学分析
采用 SPSS 23.0 统计分析软件处理数据,计数资料以例数及百分数表示。对胰腺实性肿物的诊断效率进行计算,比较采用McNemar检验,P<0.05 差异有统计学意义。
2 结果
2.1 基本临床资料
共入组患者134例,男性73例,女性61例,年龄28~76岁,中位年龄65岁。主要临床症状有身目黄染、腹痛、腹部包块、上腹不适,消瘦等,患者均行腹部CT或者腹部MRI检查提示胰腺内实性病灶(病灶实性部分>80%)。EUS 测得病变的最大径1.2~5.6 cm,平均(3.1±1.5)cm。病变部位:胰头部病灶72例,胰颈部病灶18例,胰体部病灶为23例,胰尾部病灶为21例。其中104例EUS扫查后行超声内镜引导下穿刺活检术(EUS-FNA)后明确病理诊断,30例经手术明确病理诊断。
经病理诊断134例病人中胰腺腺癌100例,神经内分泌肿瘤10例,局灶性胰腺炎(包括自身免疫性胰腺炎)21例,转移性肿瘤3例,分别是黑色素瘤转移2例和乳腺癌转移1例。CH-EUS中呈无增强3例,低增强92例,等增强31例,高增强有8例。

图2 胰腺实性肿物的CH-EUS表现 A:胰腺癌动脉期超声造影图像,表现为病灶区域低增强;B:胰腺癌静脉期超声造影图像,表现为消退快,病灶内几乎没有增强。C:局灶性胰腺炎动脉期超声造影图像,表现为病灶内中等均匀强化,与周围胰腺组织相近; D:图为局灶性胰腺炎动脉期超声造影图像,表现为静脉期消退慢,与周围正常胰腺组织同步。E: 胰腺神经内分泌肿物动脉期超声造影图像,表现为病灶内明显不均匀强化; F: 胰腺神经内分泌肿物静脉期超声造影图像,表现为微气泡消退慢,病灶内仍然不均匀强化。
2.2 EUS 和CH-EUS 对胰腺实性占位性病变的诊断效能
EUS对胰腺实性占位性病变诊断的灵敏度,特异性,病理符合率分别是61.9%,52.4%和60.4%;CH-EUS对胰腺实性占位性病变诊断的灵敏度,特异性,病理符合率分别是84.1%,80.9%和83.6%,高于EUS检查,差异有统计学上意义(P=0.017),见表1。
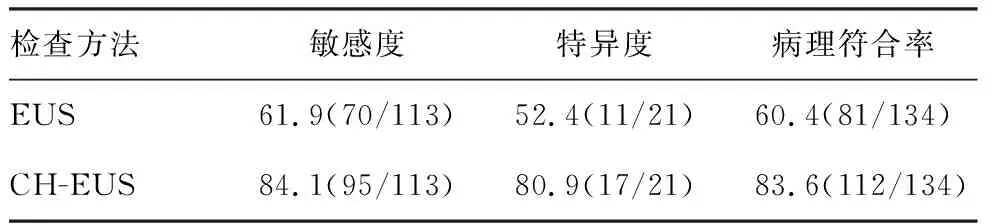
表1 胰腺病变内镜超声和谐波造影增强超声内镜的诊断效率 [%(n/N)]
病理诊断为恶性肿瘤的113例病例中,EUS诊断为胰腺腺癌65例,诊断胰腺腺癌的灵敏度,特异度,诊断符合率分别为:65.0%,46.2%和62.8%;CH-EUS诊断为胰腺腺癌88例,诊断胰腺腺癌的灵敏度,特异度,诊断符合率分别为:88.0%,84.6%和87.6%,高于EUS检查 ,差异有统计学意义(P<0.001),见表2。

表2 内镜超声和谐波造影增强超声内镜对胰腺腺癌鉴别诊断效率 [%(n/N)]
3 讨论
超声内镜对胰腺疾病的诊断有明显优势,胰腺是腹膜后位器官,与胃,十二指肠毗邻,超声内镜可以避免胃肠道气体的干扰,近距离显示病灶,图像分辨率高,可清楚地显示病变的部位、大小、内部回声、与边界及与周围组织的关系,从而得出准确的诊断。有研究显示EUS对胰腺肿物的诊断价值特别是检测小胰腺肿瘤(<2 cm)优于体外B超,CT或者MRI[9]。但是超声内镜下胰腺实性肿物的诊断也存在一定的局限性,大部分的胰腺肿物在超声下表现为低回声改变,胰腺癌与局灶性胰腺炎的病变均为边界不清,形态不规则的欠均质低回声光团,区分度不显著,所以对于一部分病例易出现误诊的情况[10]。而胰腺的其他恶性肿瘤包括神经内分泌肿瘤或胰腺转移瘤在超声内镜无特异性表现,彩色多普勒一定程度上可以反映病变的血供情况和病变与周围血管的关系,但是无法显示病变内部微血管情况[11-12]。弹性成像可反映病变的质地,对于鉴别胰腺良恶性病变有一定指导意义,但是进行超声内镜弹性成像检查时,同一病变因压力的不同可呈现不同的影像特征,导致影像不易稳定且色彩多变, 易受到操作者的技术水平及个人主观性的影响[13-14]。在本研究中,EUS对胰腺实性肿物诊断的敏感度,特异度及病理符合率分别61.9%,52.4%和60.4%,特别是区分胰腺癌和局灶性胰腺炎方面,仅依据EUS B模式下分析病变,往往难以对其良、恶性做出准确的判断。超声造影通过微气泡造影剂进入病灶,显示组织及病变的血管、微血管特征,有利于病灶的定性诊断[15]。超声造影的作用在肝脏、肾脏等疾病的诊断应用中已得到证实[2-3]。本研究中, CH-EUS对胰腺实性肿物诊断的灵敏度、特异度、病理符合率分别为84.1%、80.9%和83.6%,明显高于EUS对胰腺实性肿物的诊断(61.9%、52.4%和60.4%)。考虑CH-EUS除了可以反映病变形态外,还使病灶轮廓更为清晰,边界更为清楚,更易于病灶的发现,能更准确地判断病变与周围组织器官和血管的关系,同时CH-EUS还可反映病变内微循环情况以及病变内液化、坏死的情况,作用如同CT增强,在诊断中提供了更多有效的参考信息,所以有利于肿物性质的判断,进一步提高诊断的准确性。
胰腺的实性病灶类型较为多样,不同的病变因为组织结构不同,微血管的情况也不同。多数情况下,胰腺腺癌的血管通常呈不规则网状结构,血管变形、扭曲,在超声造影中无论是动脉期,还是静脉期均呈低增强甚至是无增强的表现[16-17]。神经内分泌肿瘤的病理特征为大量血管增生[18],在超声造影中动脉期和静脉期均持续高增强表现,且持续时间长[19]。局灶性胰腺炎内的血管形态基本与正常胰腺组织形态一致,可有少量血管增生,所以超声造影可见大多数表现为中等增强,与周围正常胰腺组织相似[20-21]。转移瘤因为肿瘤细胞侵蚀造成血管瘘,致使造影剂在肿瘤内分布不均、程度不同的表现为中等或低增强,呈快进快出的表现[22]。既往研究显示超声造影增加了肝脏病变的鉴别诊断价值[23]。本研究中,EUS对胰腺恶性肿瘤的性质分辨率低,灵敏度65.0%,特异度仅46.2%,诊断符合率为62.8%。EUS对神经内分泌肿瘤的准确性低,神经内分泌肿瘤在EUS中无特征性表现,易与胰腺癌和局灶性胰腺炎混淆,而CH-EUS中病灶表现为无增强或低增强的有95例,85.2%为胰腺腺癌,而高增强的8例中,7例是神经内分泌肿瘤,1例是局灶性胰腺炎。CH-EUS诊断胰腺腺癌的灵敏度,特异度,诊断符合率分别为:88.0%,84.6%和87.6%,明显高于EUS组。CH-EUS可以动态观察微气泡在病灶中的灌注情况,以较高的分辨率描绘血管分布情况,胰腺癌特征性的乏血供表现为诊断提供了很好的依据。神经内分泌肿瘤在CH-EUS中表现为高增强,而且持续时间久,与胰腺癌和局灶性胰腺炎表现明显不同,转移瘤的造影声像与胰腺癌也表现不同,再结合与周围组织的关系和边界等多方面表现进行综合判断,避免单纯以某一个征象作为诊断依据,从而提高了病理符合率。所以CH-EUS可以作为很好的补充手段提高超声诊断的准确性。
超声内镜引导细针穿刺抽吸术(endoscopic ultrasound guided fine needle aspiration, EUS-FNA)常被用于胰腺的诊断,既可取得组织标本,又可明显提高EUS的诊断准确性,诊断符合率达到85%~93%[24-25]。但是EUS-FNA是侵入性检查手段,技术要求高,有一定风险,很多医院无法开展此技术。CH-EUS是无创性检查手段,安全性高,操作相对简单,容易开展,可以作为常规超声内镜的辅助手段提高诊断的准确性。特别对于不愿或不适合进行EUS-FNA的患者,CH-EUS可为鉴别诊断提供重要的影像学证据。
本研究是回顾性研究,样本分布不均匀,受干扰因素较多,存在一定局限性,因而需要进一步扩大样本量进行研究或者进一步前瞻性随机对照研究以证明我们的结论。
综上所述,CH-EUS有助于胰腺肿物良恶性性质的判断,对区分胰腺癌和胰腺其他恶性肿瘤中有较高的临床价值。

