《CO中毒迟发性脑病诊断与治疗中国专家共识》(2021年)解读
岳培建 彭英 朱红灿
一氧化碳(CO)中毒迟发性脑病是部分急性CO中毒患者在经过一段“假愈期”后再次出现的神经精神障碍。发病率为3%~40%,预后差,大约1/4患者可遗留永久性的神经功能障碍[1-2],给患者及家庭带来巨大的生活及经济负担。中国医师协会神经内科医师分会脑与脊髓损害专业委员会组织相关专家,根据目前国内外现有的研究和临床证据,结合我国国情,就CO中毒迟发性脑病的诊疗达成了《CO中毒迟发性脑病诊断与治疗中国专家共识》(2021年)(以下简称共识)[3]。作为共识参与者,我们对共识中的部分内容进行解读,并对一些存有争议的问题进行补充和讨论[4]。
一、CO中毒迟发性脑病的定义
CO中毒迟发性脑病是指部分急性CO中毒患者急性中毒症状消退后,经过2~60天的临床静息期或清醒期,再次出现新的神经精神症状。因此,迟发性脑病的定义主要建立在临床特征基础上。这里我们要强调对迟发的理解,在怀疑迟发性脑病时,一定要有中间清醒期及新的神经精神症状;在诊断时,新的影像学改变(如新形成的T2加权成像脑白质高信号)有助于诊断,但也有可能没有影像学方面的异常[5-6]。迟发性脑病和急性CO 中毒发病机制也不同,急性CO中毒主要是与组织细胞缺氧有关,而迟发性脑病发病机制复杂,包括脑组织缺氧、氧化应激、免疫炎症、神经递质毒性等互为因果导致[7- 8]。因此,迟发性脑病是与急性CO中毒相关,但又独立于急性CO中毒的疾病。
二、CO中毒迟发性脑病的促发因素和预防
因CO中毒迟发性脑病发生机制复杂,一旦发生,治疗难度大,预后较差。因此,把握本病的促发因素,积极预防迟发性脑病的发生尤为重要。共识中归纳了急性CO中毒时的意识障碍程度及持续时间、年龄、CO中毒治疗是否及时、是否合并高血压和糖尿病、是否有头颅电子计算机断层扫描(CT)或磁共振成像(MRI)影像学检查异常、是否有吸烟饮酒史及早期血C反应蛋白(CRP)水平等因素与迟发性脑病发生的相关性[9-11]。也有研究提示,在CO暴露6小时内校正的QT间期(QTc)延长可作为迟发性脑病发生的预测指标[12]。从而,我们可以根据这些因素采取一些必要的预防措施。
首先要加强宣教,增强人们对CO中毒的防范意识,如煤炭取暖要注意排烟排气,正确使用燃气设备并注意燃气管道的检修,必要时可以安装CO报警器。一旦发生急性CO中毒,缩短CO暴露时间和尽快纠正缺氧是降低CO中毒迟发脑病风险的重要措施。因此,急性期的积极处理意义重大。患者在转运至医院前无法获取高压氧治疗时,应尽快给予常压氧治疗,直到症状缓解和碳氧血红蛋白(COHb)水平正常[13]。有研究结果显示,早期连续高压氧治疗可降低迟发性脑病的发病风险[14];另有研究表明高压氧可明显改善患者长期认知结局,有学者建议所有出现症状的急性CO中毒患者均应考虑高压氧治疗[15]。但也有学者认为,对严重的CO中毒,即表现为短暂或长期昏迷,有神经体征的异常、心血管功能障碍或严重酸中毒、年龄≥36岁且暴露24小时或更长时间(包括间歇性接触)或COHb≥25%的患者,是采用高压氧治疗的指征[13]。因此,针对高压氧治疗指征仍存在争议[16-17]。急性CO中毒高压氧治疗在预防迟发性脑病方面的研究相对较少,结合国际国内的指南共识及我们广泛的讨论意见,仍建议对所有出现症状的急性CO中毒患者行高压氧治疗,以最大可能地降低迟发性脑病的发病风险。目前对高压氧治疗急性CO中毒采用的最佳压力和频率等尚不清楚[13],需要更多更高质量的随机对照试验(RCT)研究进一步探讨。
此外,CO中毒时存在的高血压、糖尿病、吸烟饮酒史及早期CRP水平为相对不可控因素,我们需要更早的健康宣教和疾病控制才能预防CO中毒迟发性脑病的发生。
三、CO中毒迟发性脑病的辅助检查
CO中毒迟发性脑病相关的血液检查,如COHb水平、动脉血气分析及血清酶学一般无异常。脑电图可出现慢波活动,其异常程度与病损程度密切相关,随着患者病情好转,脑电图异常逐渐改善或恢复正常[18]。诱发电位检查对迟发性脑病的病情及预后判断有指导意义,对于基层医院,如果有条件可完善诱发电位检查及评估以指导临床工作,也可以根据患者症状及头颅MRI或CT检查结果对患者病情作出动态评估。头颅影像学检查(尤其是MRI)作为CO中毒迟发性脑病的重要辅助检查手段,常规完善头颅MRI检查对疾病诊断、病情评估具有重要的指导意义。同时,头颅MRI动态改变对疾病的转归及预后判断也有很大作用。部分患者经过治疗,MRI异常很快改善或消失,部分患者可持续数年,MRI影像学改善常伴有临床症状改善,与预后关系密切[19]。CO中毒迟发性脑病患者头颅MRI显示见图1、2[20],主要呈现的是常见典型的受累部位和影像学改变(半卵圆中心和侧脑室周围白质),如病变严重,也可累及皮质下白质、胼胝体和内外囊。常呈双侧对称,呈片状或弥漫性。
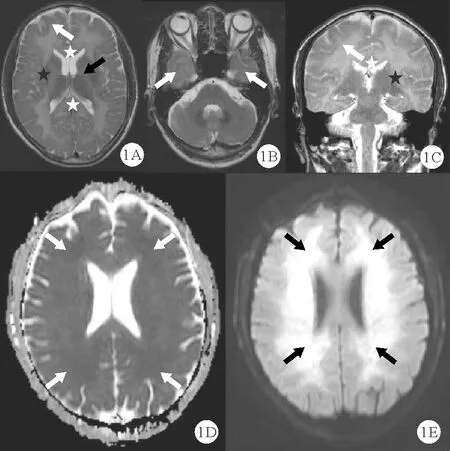
图1 40岁男性患者急性CO中毒1个月MRI检查结果A、C:主要累及侧脑室旁及深部白质的T2加权成像(T2WI)弥漫对称高信号同时累及胼胝体(见☆)、内囊(见黑箭头)、外囊(见★)及皮质下白质(见白箭头);B:累及前颞叶皮质下白质T2WI高信号(见白箭头);D:弥散加权成像(DWI)对应的表观弥散系数(ADC)略低信号(见白箭头);E:DWI显示侧脑室旁及深部白质的弥漫对称高信号(见黑箭头)
四、CO中毒迟发性脑病的诊断及鉴别诊断
对于CO中毒迟发性脑病的诊断,如果符合以下诊断标准:(1)有明确的急性CO中毒病史;(2)有假愈期;(3)假愈期后出现以痴呆、精神症状、肌张力增高和震颤麻痹为主的典型临床表现;(4)头颅MRI存在以半卵圆中心和侧脑室周围白质为主要部位的对称性T2高信号改变,再排除其他原因导致的脑病,即可做出明确诊断。因此,对于典型的迟发性脑病患者,诊断一般不难。但对于不典型患者,如急性CO中毒病史不明确、头颅影像学表现不典型或伴有其他导致脑病的因素,我们需要进行鉴别诊断。如海洛因脑病[21],患者有吸毒病史,临床上呈急性或亚急性起病,以精神症状及共济失调为突出症状,持续进展,头颅CT及MRI检查显示脑内弥漫对称性病灶,尤其以小脑齿状核和基底节区病灶最为典型。其他还包括放射性脑损伤、药物或中毒性脑损伤、可逆性后部白质脑病等。我们需要结合患者病史、体征及影像学特点等进行鉴别。

图2 40岁男性患者急性CO中毒67天后头颅MRI动态观察结果:A:T2加权成像(T2WI)高信号较前部分衰退:皮质下白质、内囊(见白箭头),胼胝体压部(见☆);B、C:DWI高信号(见黑箭头)及对应的ADC低信号(见白箭头)依然存在
五、CO中毒迟发性脑病的治疗
共识中,CO 中毒迟发性脑病治疗包括高压氧治疗、脑保护治疗、糖皮质激素、对症治疗、中医中药治疗、重复经颅磁刺激及康复治疗等方面,针对具体治疗措施和药物,按照国际指南和常用标准进行了推荐强度及证据等级划分[22-23]。首先,高压氧治疗方面,其在治疗急性CO中毒有效性方面得到了广泛认可。在高压氧治疗迟发性脑病方面,国外的相关研究较少,国内目前也缺乏高质量RCT研究。结合现有临床证据,高压氧能够改善迟发性脑病患者的认知功能、日常活动能力等,且该治疗安全性较高,未见不良反应报道,因此,共识建议对迟发性脑病患者积极实施高压氧治疗,尽可能减轻患者的病损程度[14,24-25]。其次,脑保护治疗方面,虽然共识中有多种治疗药物推荐,但这些药物治疗迟发性脑病证据等级偏低,需要更多的临床研究和探索。在临床工作中,可根据共识推荐强度及患者情况制定个体化用药方案。此外,迟发性脑病发病机制复杂,亦有免疫机制参与,虽然糖皮质激素治疗迟发性脑病在临床上时有应用,但尚缺乏足够的循证医学证据。在中医中药、经颅磁刺激及康复对症治疗方面,以上方法也显示出一定的治疗作用,我们在今后的工作实践中可根据共识推荐作出适当合理的选择。关注CO中毒迟发性脑病,规范临床医师对该病的诊治至关重要。同时,重视促发因素、提高预防意识也是关键所在。本共识也是出于此目的,汇总既往研究和认识,结合国内众多临床专家的意见最终成稿。但是在预防、诊断及治疗等方面,目前对CO中毒迟发性脑病的基础与临床研究仍较少,很多问题尚未有较为确切的结论,因此又给我们提供了进一步讨论和提升的空间,在以后工作中将会继续完善。

