耐碳青霉烯鲍曼不动杆菌血流感染风险及耐药性分析
李惠萍,高伟,刘培,谭心娟,李冰
(南方科技大学第一附属医院/深圳市人民医院呼吸与危重症医学科,广东深圳518020)
近年来碳青霉烯类耐药鲍曼不动杆菌(carbap‑enems‑resistantAcinetobacter baumannii,CRAB)的检出率逐年上升[1‑2]。CRAB院内感染包括下呼吸道感染、血流感染、泌尿系感染等,其中血流感染(bloodstream infections,BSI)是最严重的临床类型,具有极高的病死率[3]。了解CRAB 血流感染患者临床特征及细菌耐药性、分析其感染及预后的危险因素对识别高危患者、降低病死率、提高临床防治水平具有重要的临床意义。
1 对象与方法
1.1 研究对象
对2016 年1 月至2020 年12 月南方科技大学第一附属医院(深圳市人民医院)349 例鲍曼不动杆菌血流感染患者病历资料进行回顾性分析,其中CRAB血流感染患者(CRAB组)193例,碳青霉烯类敏感鲍曼不动杆菌血流感染患者(CSAB组)156例;另据30 d 预后将349 例鲍曼不动杆菌(AB)血流感染患者分为存活组(n=186)和死亡组(n=163)。纳入标准:入院后48 h 血培养鲍曼不动杆菌阳性且达到血流感染诊断标准(入院后多次血培养阳性,取第1 次阳性时资料);病历资料完整;签署同意参加本研究知情告知书。
2 方法
2.1 AB、CRAB感染判定
按照《医院感染诊断标准》判定是否为AB 感染;CRAB 感染判定是指对亚胺培南或美罗培南耐药(MIC>2 mg/L)的鲍曼不动杆菌[4]。
2.2 菌株培养、药敏检测及判读
抗生素使用前分离的血培养CRAB 作为实验菌株进行培养、MIC 法行药敏检测、美国CLS2017标准[4]行药敏判读。
2.3 资料收集
收集相应临床资料,包括①基本信息:性别、年龄;②医院事件:监护室入住时间、总住院时间;③基础疾病:高血压、糖尿病、合并MODS、合并感染性休克等;④侵入性操作:外科手术,气道开放、机械通气、深静脉穿刺置管等;⑤临床特征:糖皮质激素及免疫抑制剂治疗、APACHE II 评分等;⑥抗生素相关:使用时间、种类;⑦感染指标:血白细胞(WBC),降钙素原(PCT)等。
2.4 统计学方法
使用SPSS 21.0 软件,计数资料以例数和百分比表示,组间两两比较采用χ2检验;计量资料使用±s表示,组间两两比较采用t检验,多组变量间比较采用单因素方差分析;采用多因素logistic 回归分析对CRAB 血流感染患者的相关危险因素进行分析。
2 结果
2.1 CRAB血流感染率及分布特点
349 例鲍曼不动杆菌血流感染病例中CRAB 为193 例,感染率为55.30%。科室分布以呼吸重症监护室(RICU)最多(61例,31.61%),其次为ICU(47例,24.35%)、呼吸内科(37例,19.17%)和神经外科(26例,13.47%)。感染来源以原发于下呼吸道感染者最多(71 例,36.79%),其次为导管相关性感染(58 例,30.05%)、外伤伤口(39 例,20.21%)和泌尿系感染(19例,9.84%)。见表1。
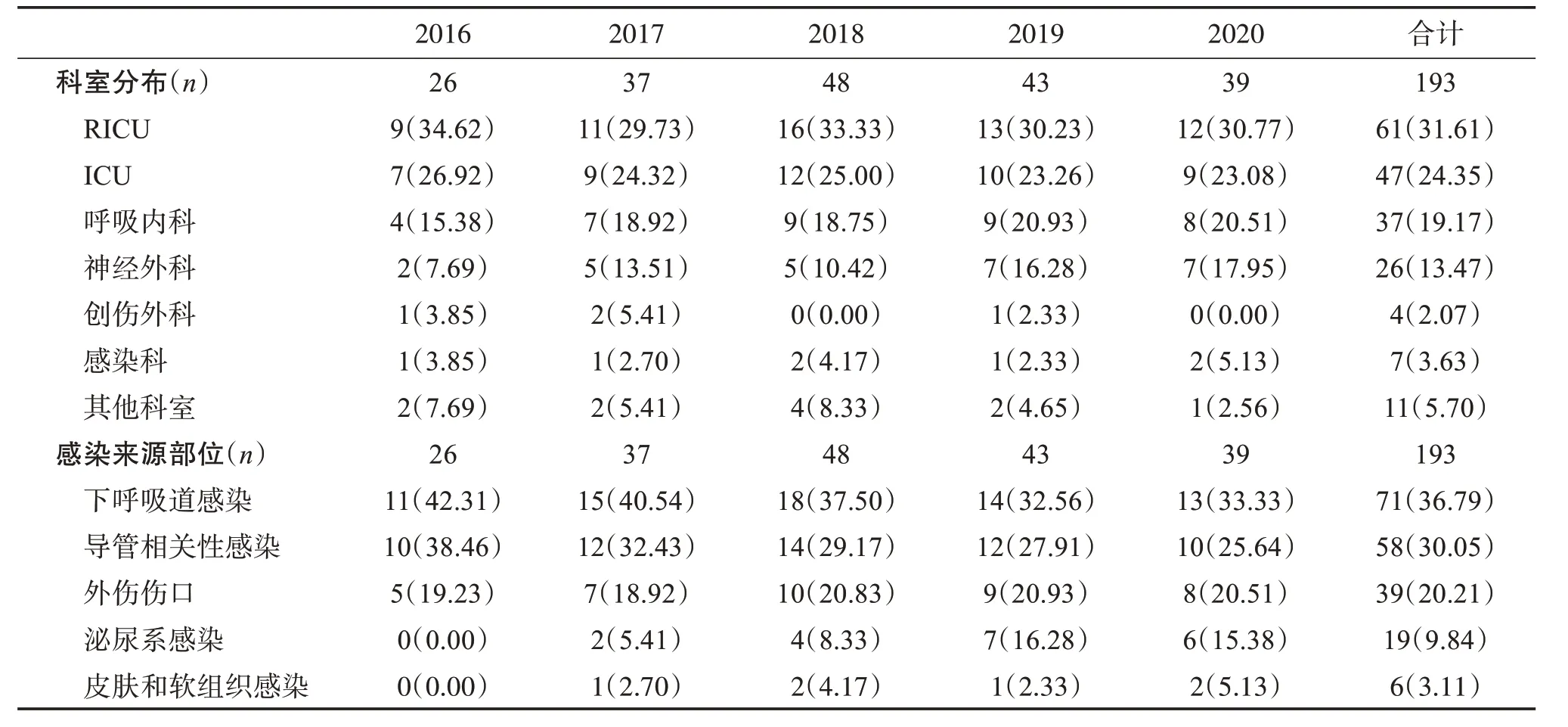
表1 2016-2020年CRAB血流感染科室分布和感染来源部位分布情况Table 1 Departments and infection site distribution of CRAB bloodstream infection from 2016 to 2020 n(%)
2.2 CRAB血流感染菌株不同时间耐药情况
193 例血培养CRAB 菌株对临床常用抗菌药物均具有较高的耐药率,且呈逐年上升趋势,2019 年耐药率下降幅度较大,2020 年耐药率进一步降低,同一抗菌药物不同年份间耐药情况比较差异有统计学意义(P<0.05)。CRAB菌株对常用抗菌药物广泛耐药;对头孢哌酮/舒巴坦(23.08%~54.17%)、米诺环素(10.26%~41.67%)、替加环素(12.82%~38.58%)等具有较低的耐药性;对多粘菌素B 的耐药性则更低。见表2。
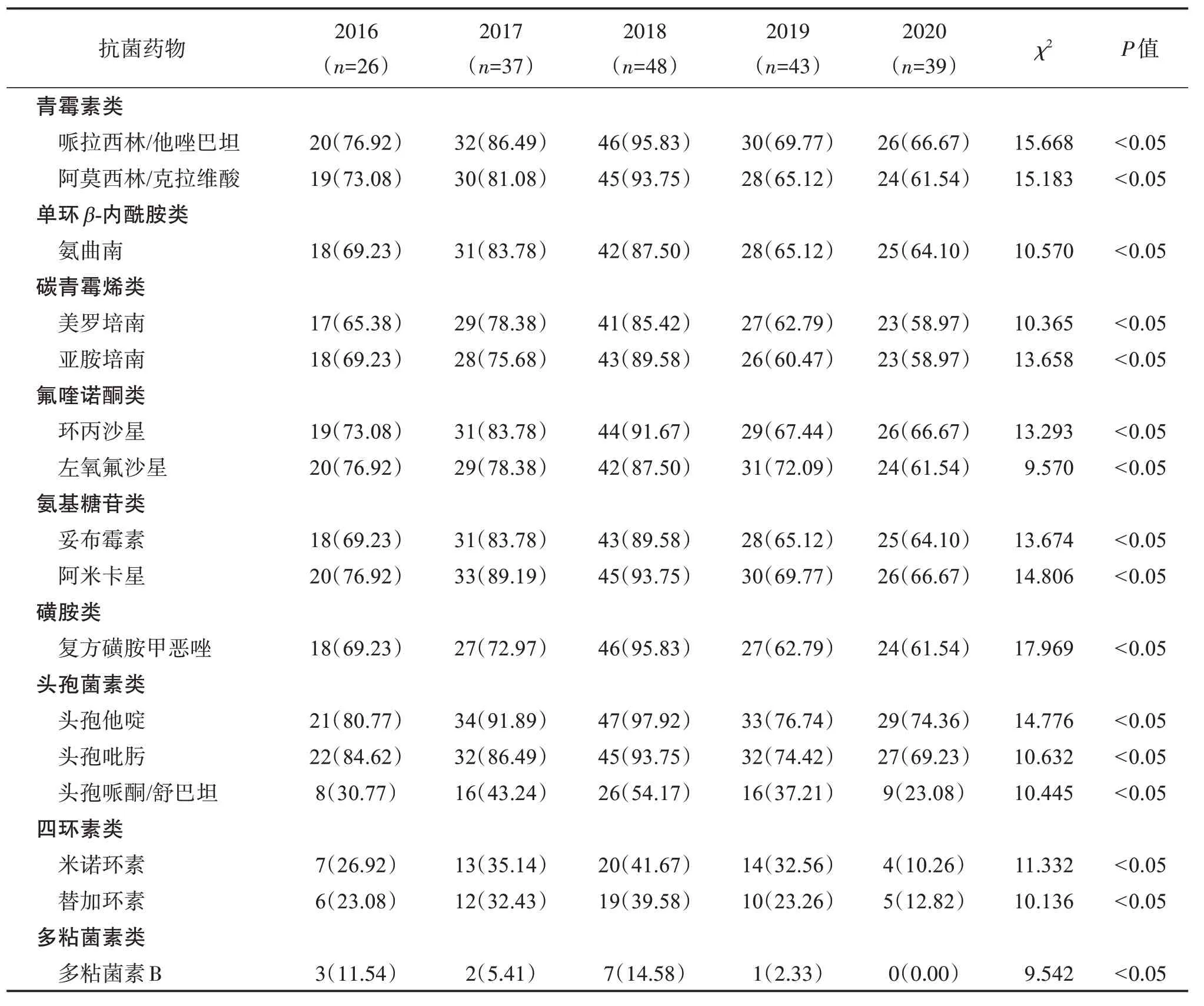
表2 193例血流感染CRAB菌株对常用抗菌药物的耐药情况Table 2 Antibiotic resistance rate of CRAB in193 patients with bloodstream infection n(%)
2.3 CRAB血流感染菌株主要科室耐药情况
RICU 及ICU 分离的血培养CRAB 菌株耐药率高于其他科室,对常用抗菌药物包括β-内酰胺类、氨基糖苷类、氟喹诺酮类及磺胺类等的耐药率均>85.00%;呼吸内科、神经外科、创伤外科及感染内科分离的CRAB 抗菌活性高于RICU 及ICU,但仍具有较高的耐药性;不同科室CRAB 对头孢哌酮/舒巴坦(24.39%~52.62%)、米诺环素(27.8%~58.81%)、替加环素(19.05%~47.59%)及多粘菌素B(1.83%~10.41%)有较低的耐药性。见表3。
2.4 CRAB血流感染危险因素分析
单因素分析结果显示,CRAB 血流感染危险因素包括入住ICU、合并MODS、侵入性操作、糖皮质激素的使用、感染前抗菌药物暴露等(P<0.05);CRAB 组病死率及预后不良发生率高于CSAB 组(P<0.05)。进一步行logistic多因素回归分析,使用糖皮质激素、侵入性操作、感染前使用≥2 种抗菌药物是CRAB 血流感染的独立危险因素(P<0.05)。见表4。
2.5 鲍曼不动杆菌血流感染预后不良危险因素分析
349例鲍曼不动杆菌血流感染患者中,存活186例(53.30%),死亡163例(46.70%)。年龄、合并低血压/休克、入住ICU、MV 时间、免疫抑制剂治疗、APACHE Ⅱ评分≥20分、感染前抗菌药物暴露、抗菌药物使用3 d 后高炎症指标等是AB 血流感染死亡相关危险因素(P<0.05);进一步多变量回归分析,年龄、免疫抑制剂治疗、APACHE Ⅱ评分≥20 分、抗菌药物使用3 d 后高炎症指标是患者死亡的独立危险因素(P<0.05)。见表5。
3 讨论
CRAB血流感染是住院患者发生病情加重甚至死亡的重要因素,其发病率和死亡率呈逐年上升趋势[5‑7]。我院5 年间CRAB 血流感染发病率高达55.30%,院内死亡率为38.34%,病死率及预后不良发生率明显高于CSAB 患者;科室分布以RICU 与ICU 为主,感染部位主要来源于下呼吸道感染。分析其原因[8‑10]:①ICU 患者多合并MODS,病情复杂,身体抵抗力低下,长时间广谱抗生素暴露等,复合终点不良事件风险高,预后差;②ICU患者需行多种侵入性诊疗措施,免疫屏障被破坏,增加病原菌入血风险;③ICU 气管插管/气管切开患者居多,呛咳反射弱、气道分泌物清除能力下降,致使大量细菌生长繁殖并产生毒素;④CRA 黏附能力极强,易在ICU 各种医疗设备定植,可通过医护人员的医疗操作造成交叉传播甚至爆发流行。
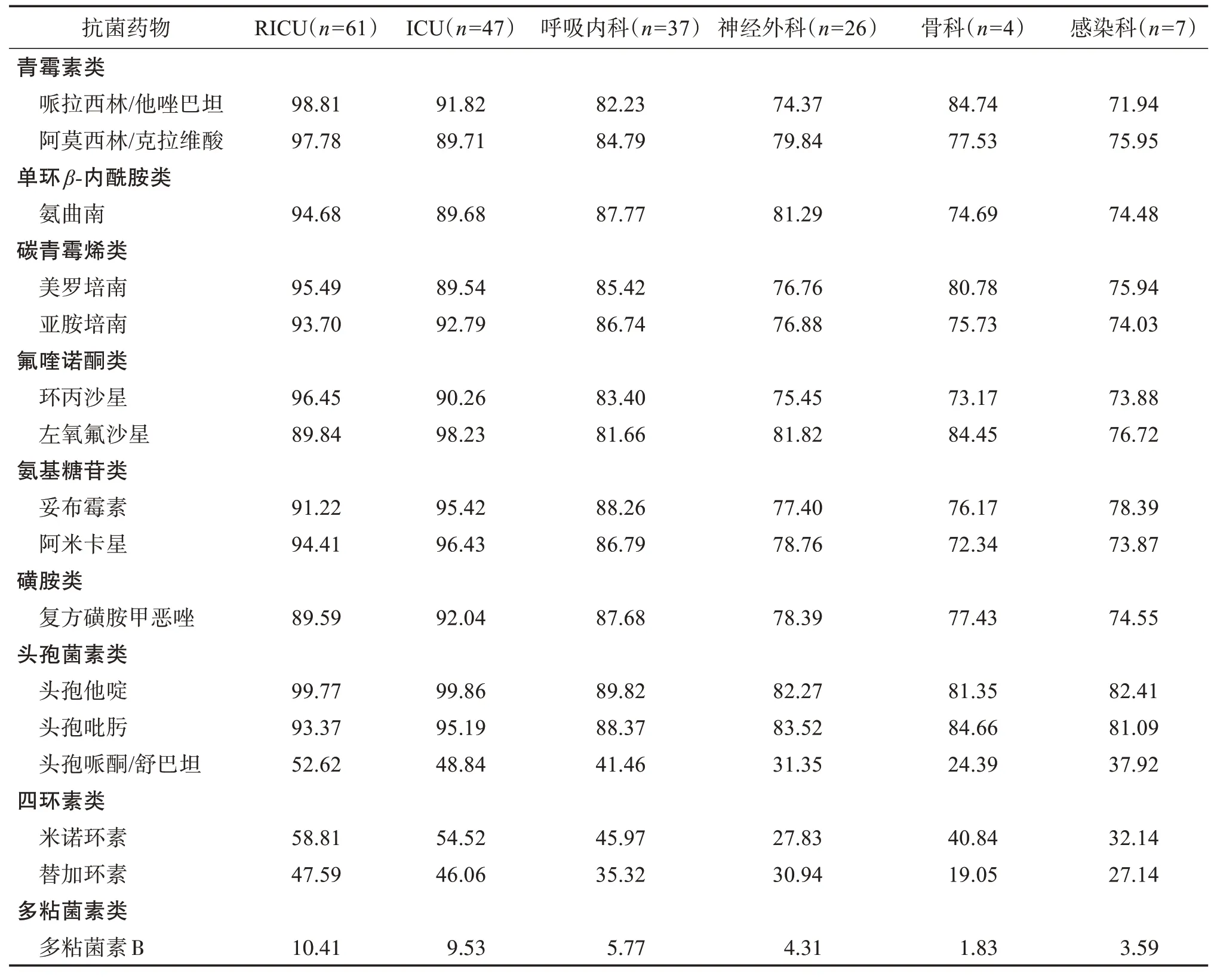
表3 193例血流感染CRAB菌株在主要科室的耐药情况Table 3 Antibiotic resistance rate of CRAB in 193 patients from differen departments with bloodstream infection %
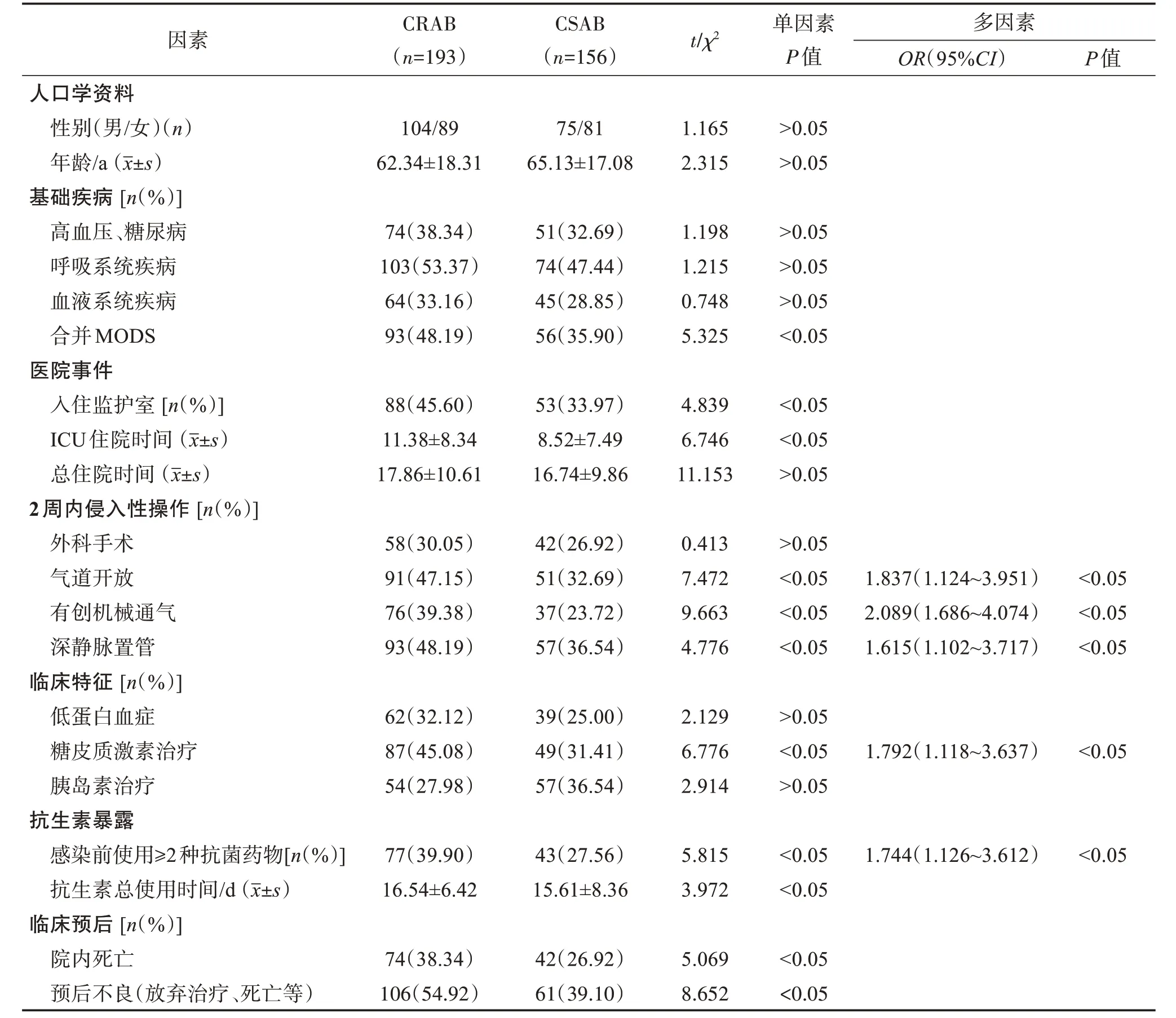
表4 193例CRAB血流感染患者危险因素分析Table 4 Analysis of risk factors in 193 patients with CRAB bloodstream infection n(%)
本研究发现,使用糖皮质激素、侵入性诊疗措施、感染前使用≥2 种抗菌药物是CRAB 血流感染的独立危险因素;年龄、免疫抑制剂治疗、APACHE Ⅱ评分≥20 分、抗菌药物使用3 d 后高炎症指标是影响鲍曼不动杆菌血流感染预后的独立危险因素。ICU老年患者居多,合并多种基础疾病、病情复杂、长期广谱抗生素暴露等多种复杂因素叠加使CRAB 血流感染发病率、死亡率随年龄增长而增加,年龄是预后不良的独立危险因素[11‑12]。气道开放、机械通气、深静脉穿刺置管等侵入性诊疗措施可破坏黏膜防御屏障的完整性,增加CRAB 血流感染的发生风险[13]。CRAB 是院内血流感染的重要病原菌,药敏结果前广谱抗生素的长期使用破坏了患者体内正常菌群的平衡,CRAB等耐药菌株优势生长,再加上细菌耐药性的不断变迁,加剧CRAB 血流感染的发生及进展[14‑15]。宿主免疫反应及炎症细胞在鲍曼不动杆菌感染免疫应答过程中起着重要的作用:老年患者合并多种基础疾病,免疫力低下,糖皮质激素及免疫抑制剂治疗可进一步抑制机体免疫功能,增加CRAB 血流感染发生及预后不良的风险[16‑17];炎症指标水平(血WBC计数、PCT)可反映血流感染治疗效果,抗菌药物使用后仍高说明炎性反应强,血流感染重,影响患者预后。而反映病情严重程度的急性生理与慢性健康评分明显升高(APACHE Ⅱ评分≥20 分)是感染CRAB 的高危因素,且与住院死亡率密切相关[18‑20]。

表5 鲍曼不动杆菌血流感染临床特征和预后不良危险因素分析Table 5 Analysis of clinical characteristics and risk factors for poor prognosis ofA.baumanniibloodstream infection
耐药性结果显示,2016-2018 血培养CRAB 对大部分抗菌药物均具有较高的耐药性,且呈不同程度的上升趋势。鉴于严峻的耐药形式,给予针对性的防控措施如积极治疗原发病、严格执行无菌操作原则、重视环境清洁及消毒、加强手卫生、正确采集及送检标本、加强抗菌药物使用管理、根据病情及药敏结果实时调整抗感染方案等,2019 年我院CRAB 耐药性较前有所下降,2020 年耐药率进一步降低。RICU、ICU 培养菌株对绝大多数抗菌药物耐药性明显高于普通科室:RICU 及ICU 病区分离致病菌多为耐药菌,甚至是多重耐药菌;同时,RICU及ICU 患者病情危重,使用的抗菌药物抗菌谱广、时间长、剂量大,进一步诱导CRAB 的产生。呼吸内科、神经外科、骨科及感染科等的CRAB 阳性人群大多为转自我院RICU、ICU或外院ICU的输入患者,虽然对抗菌药物的耐药性显著低于RICU 及ICU,但仍具有较高的耐药性。整体耐药性监测结果显示,血培养CRAB 对常用抗菌药物广泛耐药,对含舒巴坦制剂、米诺环素、多粘菌素等敏感性高。含舒巴坦制剂可保护β-内酰胺类药物免遭酶的破坏,对CRAB具有直接抗菌活性[21];米诺环素和替加环素能克服CRAB 的外排泵和核糖体保护作用,具有较好的抗菌活性[22‑23];多粘菌素作为一种新型抗生素目前仍保持着对CRAB 的治疗活性,是治疗CRAB血流感染的最后防线。
综上所述,CRAB血流感染发病率和死亡率高,需制订实施集束化干预措施、加强CRAB 血流感染的管控,从而降低CRAB 血流感染患者的死亡风险[24]:①针对危重患者,积极治疗原发病、加强营养支持、提高患者免疫力等;②重视医疗环境卫生、加强医疗场所及设备清洁消毒;③严格执行七步洗手法、加强手卫生,防止医疗操作过程中的交叉感染;④严格掌握适应证、执行无菌操作原则,实时动态评估各种留置管路的必要性,病情允许尽早拔除气管插管、深静脉导管、各种引流管等;⑤正确采集及送检标本,保证标本的合格率,积极追踪培养结果,根据病情及药敏结果实时调整抗感染方案。⑥加强抗菌药物的使用管理,根据病情及实验室结果合理选择抗菌药物,严密观察病情变化,及时评估治疗效果;⑦医院可成立抗菌药物科学化管理小组,采取多学科协助诊疗模式,定期召开CRAB 院内感染疑难病例讨论,制定合理准确的抗感染方案。

