25G+与27G+玻璃体切割手术治疗玻璃体视网膜疾病的疗效比较
王晓波,吴国基,廉 庆
0引言
现阶段免缝线微创玻璃体切割手术(minimally invasive vitrectomy,MIVS)已被广泛地应用于治疗玻璃体视网膜疾病。与传统的20G玻璃体切割术(PPV)相比,23G、25G、27G免缝线MIVS在许多方面存在优势,如更快的愈合速度、更好的患者舒适度、更早的视力恢复、术后炎症减轻、术后结膜瘢痕和角膜散光的减少等。据报道,使用斜形切口和带瓣套管针系统可以有效地稳定术中和术后的眼压(IOP)[1-3]。25G+ MIVS是在综合了25G MIVS和23G MIVS的优缺点之上研发出来的,在保留25G MIVS器械管径不变的基础上增加了器械的强度,刚性已接近23G MIVS器械。23G/25G+ MIVS没达到完美的水平,学者们希望手术切口越小越好,损伤越小越好,在这种理念的引导下,2008年Oshima等[4]研发了27G玻切头原型机,并于2010年正式报道了27G MIVS。Sommerville等[5]应用27G MIVS治疗了一批无法克服症状的重症“飞蚊症”的患者,手术后疗效显著,患者术后舒适度及满意度极高,且术后未观察到明显的短期及远期并发症[6]。在初期,大多眼科医生担心27G手术器械存在一定局限性,选择27G微创玻璃体切割术来治疗相对比较简单的疾病[4,7]。随着27G+ MIVS系统平台的发展,如内眼照明技术、超高速切除器、改进眼压控制、广角观察系统等的应用,其已被逐渐应用于多种较复杂的玻璃体视网膜疾病,如孔源性视网膜脱离(RRD)、糖尿病视网膜病变(DR)、高度近视和外伤等[8-10]。目前国内关于27G+ MIVS玻璃体切割术治疗玻璃体视网膜疾病报道相对较少。本研究通过回顾性分析,选取自2018-12/2020-01期间在我院治疗的各种玻璃体视网膜疾病的患者76例76眼,随机分为25G+组和27G+组进行玻璃体切割手术治疗,对比分析两组患者的手术时间,以及术前1d,术后1d,1、4、12、24wk的ETDRS视力、眼压、结膜水肿等变化情况。对比分析27G+和25G+ MIVS组治疗玻璃体视网膜疾病的临床效果,现将结果报道如下。
1对象和方法
1.1对象本研究采用回顾性病例对照研究,纳入2018-12/2020-01在厦门大学附属厦门眼科中心就诊的玻璃体视网膜病变患者76例76眼。经本院伦理委员会批准并取得所有患者知情同意后,根据手术方式的不同,将患者分为27G+手术组和25G+手术组。27G+手术组30例30眼,其中男15例15眼,女15例15眼。25G+手术组46例46眼,其中男20例20眼,女26例26眼。所有患者均在术后随访6mo。纳入标准:研究时间段内所有行25G+和27G+ MIVS的黄斑前膜、单纯玻璃体积血和玻璃体混浊患者。排除标准:(1)RRD、脉络膜脱离、黄斑裂孔、增生性糖尿病视网膜病变(PDR)、中度及以上白内障、眼内气体或者硅油填充的患者;(2)全身其他疾病不能行玻璃体切割术者。
1.2方法所有患者均进行详细的术前评估,包括年龄、性别、眼科病史、裂隙灯显微镜、间接眼底镜、眼底彩色照相、最佳矫正视力(BCVA)、眼压、B超、OCT检查。术中的情况被详细记录,包括手术时间、并发症、伤口的闭合情况、伤口渗漏情况等,均被记录下来。所有患眼均接受标准经睫状体平坦部三通道25G+和27G+免缝线MIVS,由同一位经验丰富的眼底病外科高年资医师主刀完成。采用25G+与27G+ MIVS系统及RESIGHT非接触式广角镜等配套器械。患者均在球后麻醉下进行玻璃体手术。手术前用无菌生理盐水稀释10%聚维酮碘新鲜配制而成的0.25%聚维酮碘溶液来冲洗结膜囊。巩膜切口采取1步法进行,在角膜缘后3.5~4.0mm处用镊子或棉签将球结膜与巩膜错位1~2mm,随后切口以30°倾斜地插入3个带阀的套管针系统。所有巩膜套管均位于颞上、鼻上和颞下部,颞下方连接灌注管。25G+和27G+玻璃体切割术均使用2500~5000次/分钟的切除速率。25G+和27G+玻璃体切割术分别使用100~550mmHg和100~650mmHg的线性抽吸。两组玻璃体切割术患者的眼压均维持在22~25mmHg。
对于黄斑前膜的患者,用眼内镊呈切线方向剥除约4~6DD大小的黄斑前膜,保留黄斑区内界膜,术中记录黄斑前膜剥除的时间,并将其从玻璃体切割时间中剔除。手术完毕时,在拔除每个巩膜套管后,棉签轻压并按摩切口部位,观察巩膜穿刺口有无渗漏,如有渗漏,则再次压迫伤口至切口完全关闭,直至无穿刺口渗液,指测眼压,妥布霉素地塞米松眼膏涂眼并遮盖术眼。玻璃体切割时间被定义为插入穿刺套管到拔除套管之间的时间,而手术时间被定义为插入套管到移除开睑器所需的总时间。
观察术后1d,1、4、12、24wk的ETDRS视力、眼压、结膜水肿等变化情况。低眼压定义为7mmHg或更低,高眼压定义为25mmHg或更高。术后的并发症被详细描述并记录,包括低眼压、高眼压、伤口渗漏情况、视网膜脱离、眼内炎、脉络膜脱离。

2结果
2.1术前两组患者的基本情况比较27G+组和25G+组患者术前男、女比例、年龄、眼压、视力、病种等基线资料差异均无统计学意义(表1)。
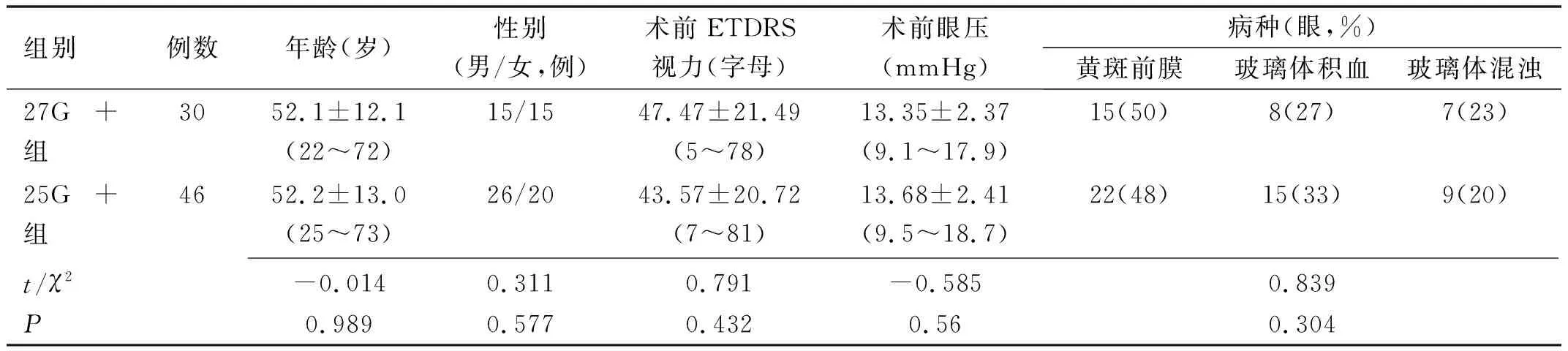
表1 两组患者的基本资料
2.2手术时间及术后视力变化情况从玻璃体切割手术时间上来看,相对于25G+组,27G+组玻璃体切割时间略长(27G+:27.17±5.95vs25G+:26.71±5.93min),而从总的手术时间来看,27G+组比25G+组要短(27G+:28.26±6.88vs25G+:30.37±6.68min),但两组间对比均无明显统计学意义(t=0.322,P=0.748;t=-1.353,P=0.180)。这主要与27G+的小切口有关,手术拔管后对切口压迫至无渗液时间减少了,故缩短了总手术时间。
从术后视力恢复上来看,两组患者的术后视力较术前均有明显的提高,差异有统计学意义(F时间=34.059,P时间<0.001;F组间=0.404,P组间=0.527;F组间×时间=2.043,P组间×时间=0.139)。相对于25G+组患者,27G+组患者的视力提高的程度要高一点,但两组间差异无明显统计学意义(P>0.05,表2)。

表2 27G+和25G+组术后ETDRS视力的变化情况 字母)
2.3两组术后眼压的比较术前术后不同时间眼压比较,差异有统计学意义(F时间=21.593,P时间<0.001;F组间=6.309,P组间=0.014;F组间×时间=4.262,P组间×时间=0.042)。
相对于25G+组,27G+组术后1d,1wk的眼压较低,差异有统计学意义(t=2.943,P=0.004;t=1.460,P=0.031)。其他时间两组患者眼压比较,差异均无统计学意义(P>0.05),见表3。术后1wk内,25G+组发生一过性低眼压7眼,而在27G+组无低眼压发生,表明27G+ MIVS能够更好地稳定术后眼压。
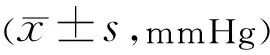
表3 27G+和25G+两组患者术前术后眼压的变化情况
2.4并发症两组患者均未行巩膜穿刺口缝合术,术后均未发现明显的切口渗漏情况,但是在结膜水肿方面,25G+组要比27G+组多(图1)。两组患者术后的晶状体情况均无明显变化。随访期间两组患者均未发生视网膜脱离、脉络膜脱离、眼内炎、玻璃体出血等一系列并发症。
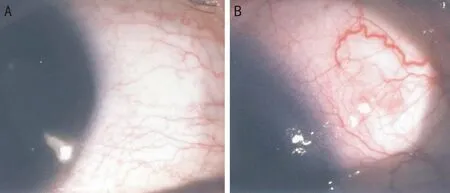
图1 术后1d球结膜的充血水肿情况 A:27G+;B:25G+。
3讨论
目前,随着玻璃体切割手术系统的不断改进,23G和25G无缝线MIVS已广泛地用于治疗各种玻璃体视网膜疾病。然而,它们也有自身的一定局限性,尤其是切口渗漏相关的并发症,如术后低眼压、脉络膜脱离、严重的细菌性眼内炎等[11-15]。Rizzo等[16]提出了改良的倾斜穿刺方式(oblique-parallel insertion,OPAI),使得术后切口更容易自闭,减少了术后切口渗漏、低眼压的发生率。为了更好地应对上述并发症,选择切口更小的27G玻璃体切割系统成为一种可能。起初27G玻璃体切割系统也存在一些缺点,如切割效率低、眼内照明较暗,以及切割头材质薄弱,容易弯曲、变形等。然而,近年来随着光源、超高速切割机、刚性套筒和高端多功能玻璃体切割机的革新和改进,27G+玻璃体切割系统已用于治疗更复杂的玻璃体视网膜疾病。Kunikata等[17]报道在术中OCT(iOCT)引导下的MIVS术中,27G切割头的干扰更小,更适合应用在iOCT这一崭新的领域。
对于27G+ MIVS来说,手术效率一直是大家关心的问题。理论上来讲,更小管径意味着更大的液流阻力,更低的手术效率。既往的研究对于报道27G和25G玻璃体切割时间结果不一致。王蕾等[18]报道在治疗特发性黄斑前膜(IMEM)上,27G PPV的玻璃体切割时间较25G PPV更短。Oshima等报告,27G+超高速系统(7500次/分钟)的切割机效率约为25G+切割机系统(2500次/分钟)的两倍[19]。Sborgia等[20]报道在治疗视网膜脱离上,27G MIVS平均玻璃体切割时间为19.9±3.8min,25G MIVS平均玻璃体切割时间为20.8±3.8min,两组之间的差异不显著。此外,Mitsui等[21]发现27G玻璃体切割术的平均手术时间比25G玻璃体切割术的平均手术时间短。然而,Otsuka等[22]并未发现27G和25G玻璃体切割术治疗RRD的手术时间有显著差异。另外其他研究表明,27G玻璃体切割术完成手术的时间比25G或23G玻璃体切割术长。我们的研究发现,27G+和25G+免缝线MIVS对玻璃体视网膜疾病的治疗同样有效和安全。从单纯玻璃体切割手术时间上来看,27G+组比25G+组玻璃体切割时间略长(27G+:27.17±5.95minvs25G+:26.71±5.93min),但两组间差异无明显统计学意义(P=0.748)。这可能与以下原因有关:(1)虽然两组玻璃体切割的速度相同,但是由于27G+玻璃体切割系统采用的负压是100~650mmHg,而25G+玻璃体切割系统采用的负压是100~450mmHg,采用更高的负压就能在一定程度上提高液流率,弥补玻切头管道细的劣势;(2)27G+玻璃体切割系统采用双向气动驱动模式,能够控制7500次/分钟的占空比,并保持有效的玻璃体流速;同时高切速能够降低管道内玻璃体的黏稠度,促进其分解和流动,进而提高手术效率。从总的手术时间来看,27G+组比25G+组要短一些(27G+:28.26±6.88minvs25G+:30.37±6.68min),但两组间均无明显统计学意义(P=0.180)。这个主要与拔出套管之后,为防止切口渗漏,采用更小切口的27G+ MVIS减少了对巩膜切口的平均压迫时间。
眼压波动是玻璃体切割术后需要关注的重要指标。理论上,使用较小器械和斜行切口的玻璃体切割术,在预防低眼压方面起着至关重要的作用。Steve等[23]报道,在治疗玻璃体视网膜疾病时,术后即刻测量眼压,27G MIVS的眼压下降程度明显小于23G MIVS。Naruse等[24]也发现27G玻璃体切割术后的低眼压发生率明显低于25G玻璃体切割术后。这些结果表明,更小的玻璃体切割系统更能够获得稳定的患者术后眼压,减少并发症的发生。我们的研究表明,27G+玻璃体切割术在术后1d(12.58±2.44vs10.56±3.21mmHg,t=2.943,P=0.004),1wk(13.48±2.85vs12.89±2.01mmHg,t=1.460,P=0.031)对患者眼压波动的程度明显小于25G+玻璃体切割术,且具有统计学意义,27G+组更少出现低眼压、切口渗漏,手术切口自闭性更理想。
低眼压是小切口无缝线玻璃体切割术后由于巩膜切口渗漏而引起的并发症[25-26]。许多因素与巩膜切开术漏有关,包括年龄较小、广泛的基底部玻璃体切割和垂直插入套管。低眼压通常是暂时的,在大多数情况下,通过保守治疗都可以很好的解决。低眼压被定义为眼压低于7mmHg。术后1d,25G+组低眼压为7眼,而在27G+组无低眼压发生。通过对术后1d的球结膜充血水肿来观察,相对于25G+玻璃体切割系统,27G+更能够有效地降低巩膜手术切口渗漏问题,减少低眼压的发生率。两组患者均未出现低眼压相关并发症,包括脉络膜脱离、视网膜脱离、黄斑病变或眼内炎。
玻璃体切割术后视力受多种因素影响,包括手术时间、手术器械直径、术后眼压、术后炎症、手术引起的散光和术后并发症。关于仪器直径与术后视力之间的关系,我们的研究表明,27G+组的ETDRS视力优于25G+组,但在随访期间,两组的BCVA均无显著差异(表2)。这一结果可能与采用更小直径的玻璃体切割手术系统,术后更稳定的眼压和更快的眼球功能恢复有关。三井等报道27G和25G玻璃体切割术对视网膜前膜的BCVA无显著差异[21]。一项比较20G或23G与25G玻璃体切割术在视网膜前膜手术中的研究表明,25G玻璃体切割术后视力恢复较早[27]。此外,Naruse等[28]和Lubunski等[29]比较了25G玻璃体切割术和27G玻璃体切割术治疗特发性视网膜前膜的效果,发现27G系统导致早期视力恢复。Mori等比较了27G MIVS和25G MIVS治疗PDR和特发性视网膜前膜的疗效,两项研究均显示27G玻璃体切割术后视力恢复较早[24,28]。这些研究结果表明,比较27G,25G和23G玻璃体切割术时,较小手术器械的视力恢复明显更快。
我们的研究也有一定的局限性:(1)本研究为回顾性研究,且报道的患者例数相对较少,其研究结果存在一定的局限性;(2)27G MIVS的纳入标准仅限于相当简单的玻璃体切割指征。虽然目前27G MIVS只是在部分选择性病例中使用,但已被证实了其安全性、舒适性和有效性。随着临床上的广泛推广,手术适应证逐渐增多,如果包括更复杂的病例,如PDR和RRD,可能得出的结论更具有说服力,期待收集更多的患者临床数据研究来验证目前的发现。
综上所述,我们的研究表明,27G+ MIVS和25G+ MIVS治疗玻璃体视网膜疾病同样有效和安全。与25G+玻璃体切割术相比,27G+玻璃体切割术进一步缩小手术切口的同时,保持了高速的手术效率,且能够很好地稳定术后的眼压,更少出现切口渗漏,手术切口自闭性更理想,术后舒适度更高。

