双联抗生素治疗COPD急性加重期的研究
周静 沈景昊 汤莺等

【关键词】COPD;抗生素;双联;β-内酰胺类药物;氟喹诺酮类药物
【中图分类号】R453.2 【文献标识码】A 【文章编号】2096-5249(2022)08-0037-04
慢性阻塞性肺疾病(COPD)是一种复杂而异质性的疾病,其特征在于慢性气道阻塞和肺外表现。COPD急性加重期患者出现呼吸道症状急性加重,需要更改常规药物治疗方案方可缓解,严重者可危及生命。COPD急性加重期以细菌性感染较为常见,且抗生素的经验性治疗在COPD急性加重期是最常见的,而这种经验性用药往往缺乏给药依据。COPD气道炎癥的一个重要特征是持续存在下呼吸道感染或反复出现下呼吸道感染的急性加重,最常见的细菌是流感嗜血杆菌、卡他莫拉菌和肺炎链球菌,越来越多的证据表明重症COPD患者存在铜绿假单胞菌感染[1-2]。这些细菌对诸多抗生素表现出很高的耐药性,严重系统性感染通常采用两种药物联合的经验性治疗。在COPD急性加重期抗菌药物选择上需要重点关注短期疗效,如能尽早的缓解胸闷、气喘症状,改善咳嗽、咳痰症状,减少急性加重的风险等[3]。革兰氏阴性杆菌败血症治疗多采用多种抗菌药物联合应用,且已有实验证实[4],β-内酰胺类抗生素和氨基糖苷类药物的联合治疗。总体而言,与单用β-内酰胺类药物治疗的革兰氏阴性杆菌性脓毒症患者相比,使用β-内酰胺类药物联合治疗的患者死亡率并未显著降低。氟喹诺酮类药物抗菌谱广,抗菌活性强,尤其对G-杆菌的抗菌活性高。因此,β-内酰胺类与氟喹诺酮的联合用药来治疗COPD急性加重是一个有利的组合。目前越来越多的耐药性革兰氏阴性杆菌出现,抗菌药物的联合使用目前已越来越多的被运用到临床,尽管氟喹诺酮类药物因其相对广泛的抗菌活性和公认的安全性而越来越多地使用,但尚缺乏将氟喹诺酮类药物纳入治疗革兰氏阴性杆菌的联合抗菌方案中的研究。
作为评估的标志,选择了视觉模拟评分(VAS)、微生物检测结果、肺功能测定和C反应蛋白(CRP)。微生物测定包括微生物种类及药敏试验检查;肺功能测定包括一秒用力呼气容积(FEV1)等;CRP作为细菌感染的重要标志是相对可靠的[5]。笔者认为与单一使用β-内酰胺类抗生素的患者相比,经验性使用氟喹诺酮类药物联合β-内酰胺类抗生素治疗COPD急性加重期患者会增加其治疗的有效率。本研究的主要目的是比较β-内酰胺类和氟喹诺酮类抗生素联合用药与单用β-内酰胺类抗生素治疗成人COPD急性加重期患者的疗效。
1对象与方法
1.1研究对象
在2020年9月至2021年9月在苏州市相城人民医院筛选了170例COPD急性加重期的住院患者。针对入组患者均需要询问:(1)年龄;(2)性别;(3)吸烟年数量;(4)存在基础疾病;(5)平时活动耐量情况及每年急性加重情况;(6)一周内胸部影像学检查;(7)近期症状改变及药物治疗情况。针对上述情况选择入组人群,155例被登记并随机分配到A组(80例)和B组(75例)。几乎所有A组患者[80例中有79例(98.8%)]和B组患者[75例中60例(80%)]都完成了试验。
纳入标准:(1)年龄≥45岁;(2)根据全球慢性阻塞性肺疾病倡议(GOLD)诊断为Ⅰ~Ⅳ期的COPD[6];(3)有急性加重依据[根据Anthonisen等[7]的定义,在14d内出现体征:1型(呼吸困难增加,痰量增加,痰液脓肿)或2型(涉及2~3个需要住院的症状)],并且使用抗生素至少1d。
排除标准:(1)最近发现或未解决的肺部恶性肿瘤;(2)其他需要抗生素治疗的感染性疾病;(3)X光片上的肺炎征象;(4)肾衰竭;(5)严重精神类疾病不能配合者。
1.2方法
在入院24h内,分别测定两组患者的VAS评分、微生物检测结果、肺功能水平和CRP水平。A组接受单一抗生素治疗,单独使用β-内酰胺类抗生素;B组接受一种β-内酰胺类抗生素和一种氟喹诺酮类抗生素。本研究中对革兰阴性杆菌有抗菌活性的β-内酰胺类抗生素包括哌拉西林-他唑巴坦、替卡西林-克拉维酸、亚胺培南-西司他丁、美罗培南、头孢他啶、头孢曲松、头孢噻肟和头孢克肟。氟喹诺酮类抗生素包括环丙沙星、左氧氟沙星和莫西沙星。当目前所选择抗生素初始治疗失败时,主治医师有权重新评估临床状态及相关的临床检测数据,并用更合适的治疗取代研究中的抗生素治疗。在临床药剂师的支持下每天记录安全性,以报告不良事件。
1.3观察指标
在第1天和第10天,分别对每位入组患者进行临床症状评估,并抽取、采集血液,测定CRP水平。由实验室技术人员进行肺功能检测和痰标本采集后行微生物培养测定。呼吸内科医生通过10分VAS评分对呼吸急促、疲倦、咳嗽和痰色等症状进行评分[8]。治疗成功包括为治愈(与恶化有关的症状和体征完全消失)或好转(症状和体征消失或减少,没有新的与感染相关的症状或体征);治疗失败被定义为未能解决症状和体征,症状和体征恶化,出现与初次感染或新感染有关的新症状和体征,或死亡。次要终点包括FEV1、血清CRP、症状和微生物学反应。
1.4统计学方法
使用SAS软件9.1.3版和R软件3.2.4版进行数据分析。连续变量用(x±s)表示;分类变量用[n(%)]表示,采用正态分布数据的t检验和非正态分布数据的Mann-WhitneyU检验;两组间的频率差异用χ2检验进行分析。当比较两个小群体的比例差异时,使用Fisher-Exact检验。在研究过程中没有丢失数据。根据病情恶化的类型、有无细菌、血清CRP水平和肺功能测试进行亚型划分。用Logistic回归分析检验亚组间疗效的异质性。以P<0.05为差异有统计学意义。
2结果
2.1基线特征
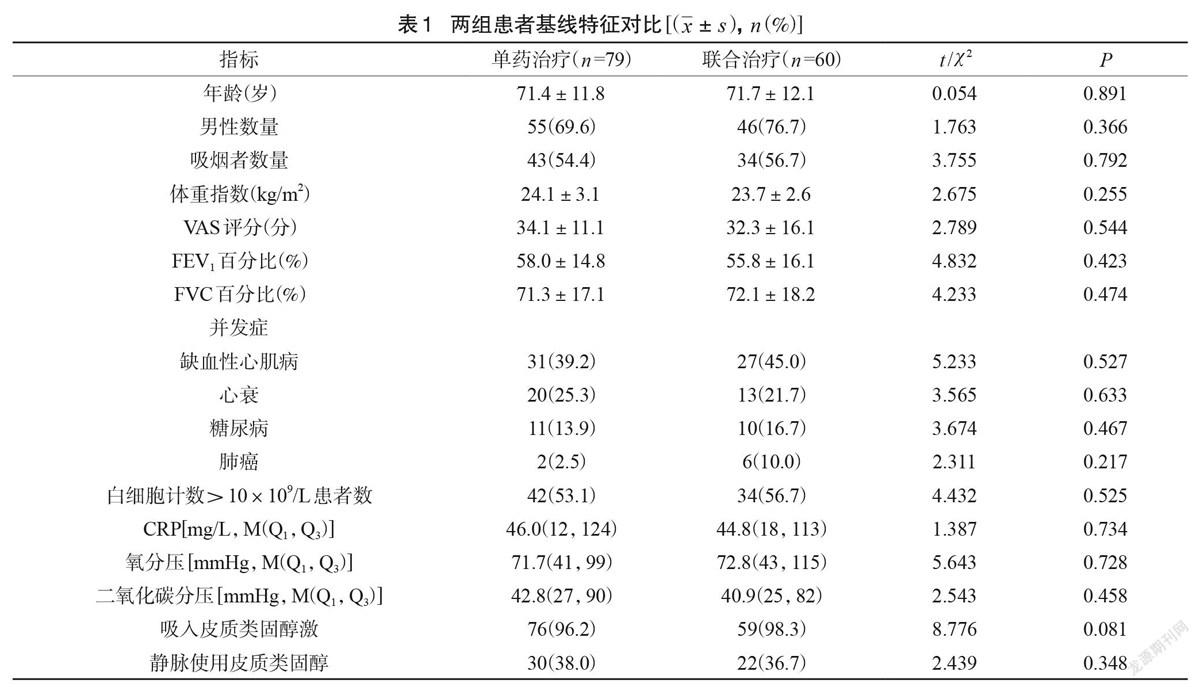
两组在人口学特征、吸烟人数、VAS评分、基线FEV1、基线用力肺活量、合并症、白细胞计数、CRP水平、氧分压、二氧化碳分压、吸入皮质类固醇激素和全身皮质类固醇使用等比较无统计学差异(P<0.05),见表1。FD0A5204-84D4-48BF-B01C-ED9E48D31416
2.2主要研究终点
在研究人群中,A组48例(60.8%)和B组36例(60.0%)在第10天评估为临床治疗成功。两组临床治疗成功率无明显差异(P>0.999),见表2。
2.3次要研究终点
2.3.1肺功能
139例受试者分别于第1、10天收集肺功能对比结果。A组和B组的基础FEV1分别为(0.75±0.19)L和(0.73±0.21)L。两种疗法的FEV1无显著差异(P=0.22),见表2。
2.3.2血清CRP
第10天B组C反应蛋白下降幅度明显大于A组[(-26.9±15.7)mg/L,(-22.1±14.5)mg/L,P=0.004],有统计学意义(表2)。
2.3.3症状评分
第10天A组症状评分平均变化为(-10.6±9.6)分,B组为(-10.5±13.3)分,两组症状评分无统计学意义,(P>0.05),见表2。
2.3.4微生物检测结果
139例患者在第1天与第10天的总体细菌学反应:病原菌以肺炎链球菌、流感嗜血杆菌、绿脓杆菌和鲍曼不动杆菌为主。A组79例患者中有70例(88.6%)细菌清除成功,B组60例中有58例(96.7%)细菌清除成功(P<0.05)。对于两种最常见的病原菌(肺炎链球菌和流感嗜血杆菌),B组与A组比较无显著差异(肺炎链球菌:94.4%比96.9%,P>0.999;流感嗜血杆菌:87.5%比95.2%,P=0.483)。B组在革兰氏阴性菌的微生物学成功率高于A组:绿脓杆菌(100%比33.3%)、鲍曼不动杆菌(100%比20%),差异有统计学意义(P<0.05),见表3。
3讨论
抗生素联合治疗和单一治疗的COPD急性加重期患者在第10天的成功率无明显差异;同时,在第10天的微生物种类检测方面,联合氟喹诺酮类治疗革兰阴性杆菌并不比单一抗生素治疗更具优势。但是,联合治疗组对革兰氏阴性菌的有效率高于单一治疗组。某些抗菌药物,如氟喹诺酮类、大环内酯类、β-内酰胺类、多西环素和甲氧苄啶-磺胺甲恶唑,已被证实能有效治疗慢性阻塞性肺疾病急性加重期的细菌感染。一些結果表明,广谱抗生素在治疗慢性阻塞性肺疾病进行性恶化方面更有效[9]。最后,与使用单一疗法的患者相比,在第10天,联合使用抗生素治疗的患者临床症状的改善性并没有表现出明显的优势;在肺功能恢复或全身炎症主要症状的缓解方面没有观察到差异。
本文研究表明COPD加重的主要原因是肺炎链球菌(35.9%)、流感嗜血杆菌(20.9%)、铜绿假单胞菌(12.9%)和鲍曼不动杆菌(8.6%)。此结果与其他研究的结果是一致的[10]。
这是一项评估抗生素联合治疗慢性阻塞性肺疾病急性加重期的随机试验。本研究没有发现两组间在治疗的第10天临床成功率有显著的差异。本研究结果表明,根据药敏试验结果,目前尚不清楚当单一的β-内酰胺类药物治疗中、重度及以上COPD伴病情恶化时,选择β-内酰胺类药物联合氟喹诺酮类药物同时治疗是否有优势。然而,这应该考虑到此次研究规模小,是否能提供足够的统计效力来检测两个干预组之间的差异。同时,由于观察的时间较短,没有后续的对比研究,是否需要延长疗效评估的随访跟踪。并且,该项研究并不是属于安慰剂对照研究,存在局限性。因此,COPD急性加重期患者存在下呼吸道感染的入选可能增加了观察到的治疗效果。此外,选择COPD急性加重期且改变常规口服药物治疗方案无效,需要住院治疗的患者,根据GOLD分级多为中、重度及以上的患者。他们病情危重,肺功能、全身情况均较差,在这些多种因素的影响下,存在治疗效果差、症状容易反复加重等情况。由于联合治疗在总体分析中并没有优于单一治疗,因此评估某些亚组是否受益于抗生素是很重要的。很明显,慢性阻塞性肺疾病患者的气道带有一定的细菌负荷,细菌负荷的增加甚至新菌株的加入并不一定会导致病情恶化。在本研究中,作为评估指标的CRP作为经典的监测细菌性感染的指标是相对可靠的。COPD患者通常伴有全身性炎性指数升高或者营养不良[11],COPD急性加重期由于体内免疫反应激烈,代谢强度较高,对营养的需求量大,因此营养治疗的效果与患者的预后之间密切相关[12-13]。本研究中没有对所有入组患者进行营养进行跟踪计算,如能在营养支持方面增加食疗及中医中药等规范的建议并进行营养评估可使结果更具可靠性。在本研究中,没有发现除降低血清学CRP检测水平外使用抗生素联合治疗COPD急性加重期相比较单一抗生素有任何优势。
4结论
COPD急性加重期采用β-内酰胺联合氟喹诺酮的治疗在第10天的临床疗效与单独使用β-内酰胺相当,但在第10天的微生物学疗效上更占优势,联合治疗可更大程度地降低血清CRP水平,值得临床推广。FD0A5204-84D4-48BF-B01C-ED9E48D31416

