腹部超声联合超声造影对子宫肌瘤、子宫腺肌症的鉴别价值
付江柯 高 静 王 英
1.河南省南阳油田总医院(南阳,473132);2.河南省南阳市中心医院
子宫肌瘤(UF)是临床常见妇科良性肿瘤,但有恶化成子宫肉瘤可能,临床治疗UF需要依据肌瘤生长速度、肌瘤位置、生育要求等制定个体化方案[1-2]。子宫腺肌症(Am)与UF临床症状类似,声像图有所重合,临床上UF合并Am也不在少数[3]。UF、Am发生机制不同,其治疗方案也大不相同。Am经药物治疗可得到缓解,若患者无生育要求且需根除该病可选择切除术。对生育期女性需防止恶性病变、保留生育功能,依赖于术前准确鉴别UF、Am,如何提高UF、Am鉴别效果是当前临床重点。超声应用于多种疾病检查,目前超声对UF、Am的诊断效果有所提升[4-5]。但因UF、Am存在同图异病的情况,单纯超声诊断的敏感度、特异度有限。基于UF、Am发生机制不同,其血流灌注模式有所差异,增强血流灌注差异可能有助于临床对UF、Am的鉴别,而超声造影能反映组织血流灌注情况。本研究探讨超声、超声造影对UF、Am的临床鉴别价值。
1 资料与方法
1.1 一般资料
选取2018年3月-2020年3月在本院行子宫局灶性病变患者80例为观察组。纳入标准:①年龄25~55岁;②均接受超声、超声造影检查且影像学资料完整;③均行病理穿刺活检。排除标准:①除基础疾病外,合并生殖道肿瘤、感染、畸形;②妊娠期、哺乳期;③全身性炎症反应;④心肾肺等重大脏器官严重受损者。以病理组织检查结果为依据,分为UF组和Am组。另择同期体检正常女性30例为对照组。本研究通过院医学伦理委员会批准,所有纳入对象签署知情同意书。
1.2 超声检查
采用LOGIQ 7超声诊断仪(GE,美国)及配套超声探头(经腹2.5~5MHz)。患者仰卧位,常规扫查下腹部,包括子宫、子宫附件、子宫动脉及病灶,冻结典型图像。记录子宫动脉收缩期峰值血流速度(Vs)、阻力指数(RI)、搏动指数(PI)等指标,重复测量5次取最终值。采用AcusonS1000彩色多普勒超声诊断仪(西门子,德国)及配套超声探头(经腹1~8MHz,经阴3~9MHz),声诺维造影剂(Bracco Suisse SA,瑞士)。常规超声扫查后,选取异常切面切换造影模式(机械指数0.08),经肘静脉团注造影剂并加5ml生理盐水冲管,保存自推注至消退的连续动态图像。记录子宫肌层造影始增时间(AT)、达峰时间(TTP)及峰值强度(IMAX),重复测量5次取最终值。超声临床表现:①UF,边界清晰、周边可见环状或半环状血流束信号,内部见散点状血流信号且多为低回声(少数可见强回声、等回声),较大直径的病灶可见内部螺旋样回声。②Am,边界模糊,周围无血流信号、内部罕见点状血流信号多为粗颗粒状或网络状弱强回声。超声造影临床表现:①UF,增强方式为包膜先特征性环状增强,肌瘤内部呈树杈式整体增强。②Am,肌层同步增强、减退,充盈程度较低且呈明显不均匀充盈。
1.3 观察指标
记录并比较各组超声定量指标Vs、RI和PI,超声造影定量参数AT、TTP及IMAX。分析超声及超声造影诊断效能。
1.4 统计学处理
2 结果
2.1 一般情况比较
UF组年龄(26~53)岁,病程(3~9)月,病灶直径(2.8~6.7)cm;Am组年龄(25~55)岁,病程(3~10)个月,病灶直径(2.7~6.5)cm;对照组(25~55)岁。各组年龄、孕次等比较无差异(P>0.05)。见表1。

表1 各组一般资料比较
2.2 超声及超声造影定定量参数
各组超声参数Vs、PI值比较无差异(P>0.05)。RI值UF组低于Am组且均低于对照组,UF组AT、TTP高于对照组,Am组TTP、IMAX低于对照组,UF组AT、TTP、IMAX均高于Am组(均P<0.05)。见表2、表3。

表2 各组超声定量参数比较

表3 事后分析量表
2.3 超声及超声造影诊断效能
RI、AT、TTP、IMAXI对UF有一定诊断价值,分别取0.695、16.11s、31.865s及33.14db时诊断价值最高,其AUC分别为0.867、0.823、0.804、0.764;超声+超声造影 AUC及敏感度均提高,分别为0.980、0.967。见表4、图1(491页)。RI、TTP、IMAXI对Am均有一定诊断价值,分别取0.795、26.625s及27.44db时诊断价值最高,其AUC分别为0.850、0.792、0.887;超声+超声造影 AUC及敏感度均提高,分别为0.910、0.900。见表5、图2(491页)。

表4 各检测指标对UF的诊断效能
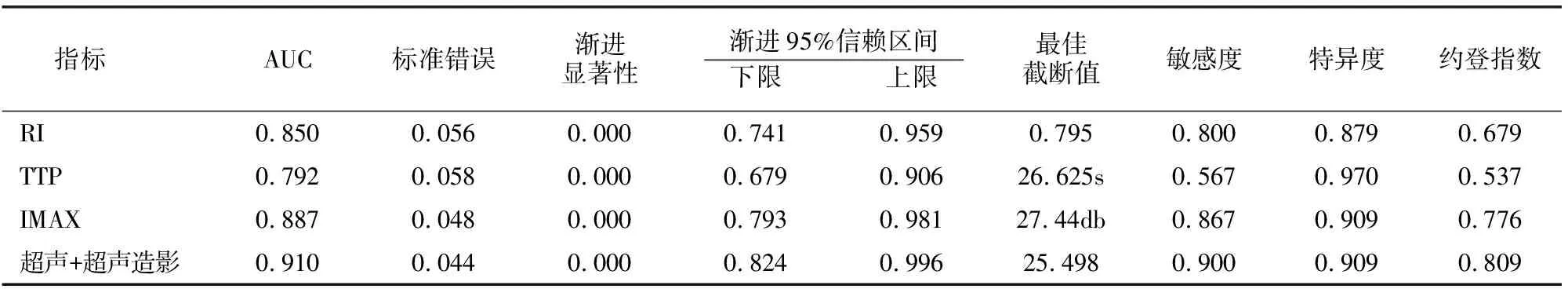
表5 各检测指标对Am的诊断效能
3 讨论
UF、Am均为育龄女性常见疾病[6-7]。U可单发、多发于子宫肌间、粘膜下、浆膜下等部位,早期无明显症状,但随病情进展会累及邻近器官,且导致尿频、下腹痛等症状。临床治疗依据肌瘤大小、部位及生育要求制定[2,8-9]。Am是子宫内膜腺体细胞、基质组织穿透子宫内膜基底层并侵犯子宫肌层,通常伴随平滑肌增生,以痛经为主要症状,且随病情进展继发性痛经进行性加重。Am治疗与UF大不相同,患者可在痛经期间服用布洛芬、消炎痛等药物缓解疼痛[10],也可在宫腔内放置曼月乐器以改善临床症状,对于无生育要求且希望根除该病的可选择子宫切除术、电切术及消融术[11-12]。虽然两种疾病病理机制不同,但都可表现为月经失调、贫血、不孕等,且UF合并Am的病例并不在少数[13],两种疾病的处理方法不同,干预前准确鉴别要求更高。
本研究结果显示,UF、Am超声表现不同,UF边界清晰且较大直径病灶表现为螺旋样回声,Am边界模糊内部难见血流信号;UF组RI值最低,Am组次之。UF是富血供瘤体,而Am供血源于子宫正常的血管,因此UF为高速低阻型其RI较低,Am为中等RI。RI在诊断UF、Am上的AUC、敏感度低于超声+超声造影,这是因为UF假包膜不清楚、Am存在假包膜现象而导致边界欠清晰、部分病灶体积过小影响内部回声及血流信号的显示、Am对周围组织的挤压而形成假血流[14],且定量分析也受角度依赖、运动噪音干扰等影响。而超声造影采用微泡对比剂以增强组织回声差异,从而提高图像对比能力。本研究中,UF组AT、TTP高于对照组,Am组TTP、IMAX低于对照组,且UF组AT、TTP、IMAX均高于Am组。在UF造影成像过程中,造影剂在瘤体动脉灌注消退较正常肌层早,但在造影后期瘤体内血管迂曲致使退散较慢,而Am也伴随着血管生成,且病变的血管处于较活跃状态,其病灶内也存在迂曲血管,但病灶周边不形成包绕。因此,UF组AT、TTP延长,而IMAX增加。
超声造影也存在不足:首先,当前对超声造影的灌注方式、增强模式定义未统一;其次造影剂进入病灶内的方式不一样,依赖于定性描述或定量参数来评价UF、Am均存在一定困难。另外,造影结果也受图像稳定性、造影剂量、患者生命体征参数等影响[15]。临床上,UF合并Am、UF或Am合并其他子宫病变的患者不在少数,这需要临床医师掌握各疾病的特征,并借助特征性影像学手段辅助诊断。本研究除样本量较少可能导致的统计学偏差外,也未对UF类型、Am严重程度等做分层研究,这些有待于后续更为严谨、细致的大样本研究。总而言之,超声及超声造影对UF、Am均有一定的鉴别能力,但以两者联合诊断效能更高。

