血凝及血常规指标对妊娠晚期子痫发生及妊娠结局的影响
郑丹丹 方 芳 鲍琳燕
浙江省杭州市临平区第一人民医院(311100)
子痫是妊娠期高血压疾病(HDCP)主要类型之一,主要发生于妊娠晚期、临产或产后,严重者甚至昏迷不醒,极大威胁了孕妇及胎儿生命安全[1-2]。多项研究表明血管内皮损伤、凝血功能障碍和血细胞形态功能异常是子痫重要的病理生理反应,可能与子痫的发生发展有关[3-4]。有研究发现子痫患者血凝指标或血常规指标显著异常[5],说明血凝指标或血常规指标可能作为子痫的预测因素,但未进行深入研究和系统化分析。本研究分析了妊娠晚期子痫患者和正常孕妇血凝及血常规指标差异,探讨该指标对子痫的预测价值和对妊娠结局的影响。
1 资料与方法
1.1 一般资料
选取2015~2018年本院收治的妊娠晚期子痫患者和正常孕妇为研究对象进行回顾性分析。纳入标准:①子痫组符合子痫诊断标准[6];孕前血压均正常,产后12周内血压逐渐恢复正常;子痫症状发病于妊娠晚期(孕周>28周);②对照组无妊娠期并发症,正常分娩;③单胎妊娠;④临床资料完整。排除标准:①孕前存在糖尿病、肾病、先天性心脏病、心率失常及其他心血管疾病;②孕期存在感染性疾病、自身免疫性疾病、肿瘤、器官功能不全;③存在精神疾病、交流困难或无法配合医生完成检测工作。本研究经本院伦理委员会审批,入组人群均签署知情同意书。
1.2 检测血凝及血常规指标
取入组对象晨空腹静脉血抗凝离心取上清液。采用CA7000全自动血凝分析仪及相关试剂盒(Syamex,日本)测定血浆凝血酶时间(TT)、凝血酶原时间(PT)、活化凝血酶原时间(APTT)、纤维蛋白原(FIB)和抗凝血酶Ⅲ活性(AT-Ⅲ)水平;采用酶联免疫吸附试验试剂盒(R&D,美国)检测D-二聚体水平;采用LH 750全自动血细胞分析系统(Beckman,美国)及相关配套试剂检测红细胞数(RBC)、白细胞数(WBC)、血小板计数(PLT)、血小板平均体积(MPV)、血红蛋白浓度(Hb)、红细胞压积(HCT)。
1.3 妊娠不良结局
记录两组对象妊娠结局,包括早产(孕周≤37周)、剖宫产、低体重儿(体重≤2500g)、新生儿窒息(1min Apgar评分≤7分)、围生儿死亡。
1.4 统计学处理
2 结果
2.1 一般临床资料
妊娠晚期子痫患者69例为子痫组,正常孕妇138例为对照组。两组年龄、初产妇/经产妇比例、体质指数无差异(P>0.05);子痫组分娩孕周较对照组缩短,收缩压和舒张压水平高于对照组(P<0.05)。见表1。

表1 两组一般资料比较
2.2 血凝指标比较
子痫组TT、PT、APTT和AT-Ⅲ水平低于对照组,D-二聚体和FIB水平高于对照组(P<0.05)。见表2。
2.3 血常规指标比较
子痫组HCT高于对照组,PLT低于对照组(P<0.05),RBC、WBC、MPV和Hb水平两组无差异(P>0.05)。见表3。
2.4 子痫危险因素分析
将一般资料、血凝和血常规分析中具有统计学差异的项目进行logistic多因素分析,D-二聚体、FIB和PLT是子痫发生的独立危险因素,D-二聚体和PLT与子痫发生呈负相关,FIB与子痫发生呈正相关(P<0.05)。见表4。

表2 两组血凝指标比较

表3 两组血常规指标比较

表4 子痫危险因素的多因素logistic回归分析
2.5 子痫组不同血凝和血常规指标异常与围产结局
根据血凝和血常规异常情况将子痫组分为0~1项指标异常(0~1组)、2~4项指标异常(2~4组)和≥5项异常(≥5组)3组,对比各组妊娠结局。随着血凝及血常规指标异常项目增多,早产、剖宫产、低体重儿、新生儿窒息和围生儿死亡的发生率逐渐升高(P<0.05)。见表5。
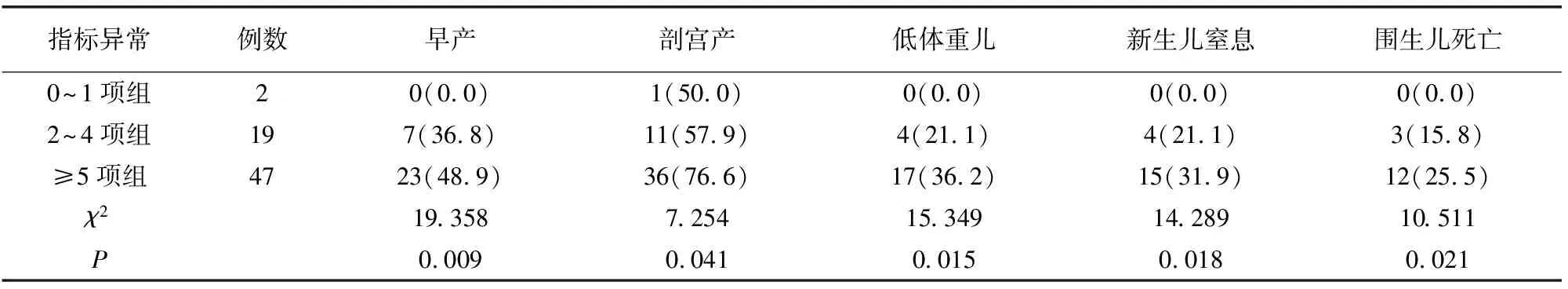
表5 子痫孕妇不同指标异常项组围产结局比较[例(%)]
3 讨论
子痫作为妊娠期高血压疾病的严重阶段,常导致不良妊娠结局,且10%~30%子痫患者会合并严重并发症[7]。研究表明,孕妇年龄、分娩次数、孕周、凝血功能等是子痫发生的危险因素[8]。妊娠生理反应作用及妊娠期高血压的发生,可导致患者血液黏度升高,血液处于高凝状态[9]。近年来,内皮细胞激活损伤学说是妊娠期高血压疾病发病的主要基础学说,其中内皮细胞损伤也是凝血与抗凝失衡的重要原因之一。若未及时治疗,患者可出现血管器质性改变促进子痫发生。血常规改变可体现血液凝血状态,及时检测血凝及血常规指标对子痫的发生发展、病情评估可能具有重要作用。
本研究比较血凝和血常规指标差异发现,相较于正常孕妇子痫患者的TT、PT、APTT和AT-Ⅲ水平更低,D-二聚体和FIB水平更高,提示子痫患者处于高凝状态。TT、PT、APTT和FIB是凝血功能的重要检测指标,已广泛应用于临床。AT-Ⅲ是人体重要的抗凝物质。研究表明,妊娠妇女血清AT-Ⅲ水平显著升高,说明妊娠可导致血液处于高凝状态[10];杨玲等研究发现妊娠期高血压疾病可进一步降低血清AT-Ⅲ水平,是子痫前期等妊娠期高血压疾病的预测指标[11]。子痫患者AT-Ⅲ水平降低可能是由于子痫诱导长期高凝状态引起AT-Ⅲ等抗凝物质持续性消耗所致。D-二聚体是纤维蛋白原在纤溶酶作用下降解产生的一类终产物[12],随着妊娠期高血压疾病进展其升高,可作为妊娠期高血压疾病的预测指标[13]。对血常规而言,子痫患者的PLT降低且HCT升高,但其他指标与对照组无差异。PLT和HCT的改变可能是高血黏稠度与凝血功能异常的表现。子痫出现需要一个长期积累过程,妊娠期高血压疾病的逐步发展最终导致子痫发生,在此期间患者血液长期处在高凝状态,导致血小板大量消耗,PLT指标降低,但患者一般造血功能正常,所以MPV无较高改变;在凝血亢进的过程中,往往伴随着血容量的减少,这可能是HCT升高的原因之一,此外红细胞生成亢进也可能导致HCT的升高。本文行多因素分析发现,D-二聚体、FIB和PLT是子痫发生的独立危险因素。多项研究表明,D-二聚体、FIB和PLT在妊娠期高血压疾病中均有显著改变[14-15]。结合本研究结果,提示对存在妊娠期高血压疾病孕妇,D-二聚体、FIB和PLT可能是子痫发生的预测指标。对子痫患者妊娠结局分析发现,血凝和血常规异常指标数目越多,不良妊娠结局风险增加。子痫发生时,全身小动脉痉挛、血容量降低等病理生理反应,导致胎盘缺氧、胎儿发育受限,进而引发早产、胎儿窘迫等不良妊娠结局。郭欣等[16]研究发现妊娠期高血压疾病患者血液处于高凝状态,且不良围产结局与机体凝血异常程度有关。
随着检测技术的进展,子痫的早期预测指标也在不断进展,王奋勤等[17]发现孕中期孕妇血清可溶性内皮因子(sEng)、可溶性fms样酪氨酸激酶1(sFlt-1)水平即升高。刘筠团队[18]研究结果显示血清STOX1、sFlt-1水平与子痫病情及妊娠结局相关。虽然子痫发生机制尚未明确,但普遍认为与广泛的血管内皮损伤有关。
综上所述,本研究发现血凝和血常规指标与妊娠晚期子痫发生具有相关性,D-二聚体、FIB和PLT可能是子痫发生的危险因素,提示D-二聚体、FIB和PLT可能作为预测子痫发生的指标;此外血凝和血常规指标异常可导致不良妊娠结局。在临床实践中,对于多项血凝和血常规指标异常孕妇应提高警惕,早期治疗干预,避免出现不良妊娠结局。但本研究纳入指标为临床常见指标,下一步可观察sFlt-1作为治疗靶点在子痫前期的早期预防和治疗中的应用价值,为临床治疗提供更可靠参考资料。

