经阴道多普勒彩色超声联合β-hCG检测指导剖宫产后再妊娠分娩方式价值
王 霞 何 敏 张金保
联勤保障部队第941医院(西宁,810000)
研究表明[2],瘢痕子宫再次妊娠分娩发生产后出血风险增加2.5倍以上。为降低此类孕妇的分娩风险,必须综合评价以确定分娩方式[3]。经阴道多普勒彩色超声能够判断子宫瘢痕厚度、子宫肌层厚度、子宫切口愈合情况等,从而对分娩方式评估提供依据[4-5]。孕晚期孕妇血清人绒毛膜促性腺激素(β-hCG)水平与早产、胎膜早破等不良妊娠相关[6-7]。检测妊娠晚期孕妇血清β-hCG水平可间接预测不良妊娠结局。国内关于超声检测评估瘢痕子宫再次妊娠孕妇分娩方式报道较多,但超声联合血清β-hCG检测评估对分娩指导的相关报道不多。本研究对此进行分析,为瘢痕子宫再妊娠分娩方式选择提供参考。
1 资料与方法
1.1 临床资料
回顾性收集2017年1月-2019年6月本院妇产科收治的既往剖宫产史再次妊娠晚期孕妇。纳入标准:①符合瘢痕子宫指征且单胎妊娠;②既往剖宫产为子宫下段横切口。本研究经本院伦理委员会审批。
1.2 方法
孕35周后择期入院行经阴道多普勒彩色超声检查。使用GE-730型超声诊断仪,设置探头频率5~9MHz,行阴道探查。检查过程缓慢转动探头纵切和横切获取子宫下段影像,观察并测量孕妇子宫瘢痕愈合情况。全方位检测子宫肌层情况,并对子宫肌层单薄处纵切测定子宫肌层厚度。采集孕妇空腹静脉血,化学发光法检测血清β-hCG水平,全自动化学发光免疫分析仪为西门子公司IMMULITE1000。
1.3 超声检查子宫瘢痕分级标准
将彩超检查子宫瘢痕分为4级[8-9]:I级,子宫各层回声连续且均匀,子宫前壁下段厚度≥3mm;II级,子宫各层回声欠均匀、不连续,子宫肌层局部缺陷,子宫前壁下段厚度<3mm;Ⅲ级,子宫局部可见羊膜囊向子宫下段前壁隆起、子宫前壁下段厚度<3mm;Ⅳ级,子宫各层回声无连续性、部分或全部子宫肌层缺损,宫内压增加或胎动时可见羊膜囊向子宫下段瘢痕缺损处膨出。
1.4 观察指标
观察子宫前壁厚度、子宫肌层缺损情况,根据子宫瘢痕分级标准分级。检测血清β-hCG水平,并与子宫瘢痕分级情况对照分析。记录分娩方式及妊娠结局。
1.5 统计学方法

2 结果
2.1 子宫瘢痕分级与血清β-hCG水平
共纳入140例,年龄(32.7±3.2)岁(22~45)岁,孕周(38.5±1.6)周(37~41)周,1次剖宫产史121例,2次剖宫产史19例。瘢痕等级II级、Ⅲ级、Ⅳ级孕妇血清β-hCG水平高于I级(均P<0.05)。见表1。
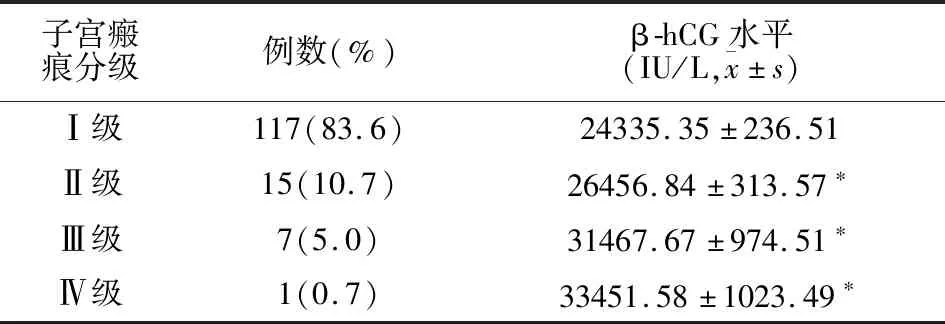
表1 不同子宫瘢痕分级及血清β-hCG水平
2.2 经阴道多普勒彩色超声联合β-hCG水平预测瘢痕子宫愈合价值
通过ROC曲线分析,血清β-hCG水平诊断瘢痕子宫愈合的最佳截断值>25452 IU/L,灵敏度为52.5%,特异度为96.4%,AUC为0.589;经阴道多普勒彩色超声联合β-hCG水平诊断瘢痕子宫愈合的灵敏度为64.6%,特异度为97.2%,AUC为0.648。
2.3 不同子宫瘢痕孕妇分娩方式比较
140例孕妇中42例(16.2%)选择剖宫产,98例(83.8%)选择阴道分娩。II级瘢痕子宫行剖宫产11例中,有1例阴道试产中胎心减慢超声检测提示子宫下段菲薄而转剖宫产。子宫瘢痕II级、Ⅲ级产妇剖宫产率高于I级产妇(P均<0.05)。见表2。
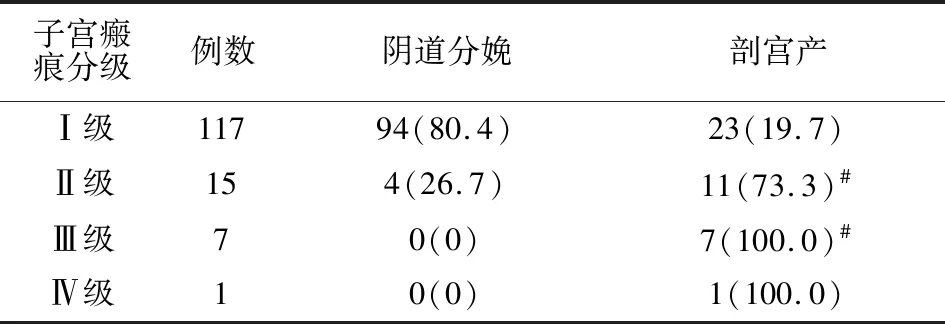
表2 不同瘢痕子宫分级孕妇分娩方式比较[例(%)]
3 讨论
瘢痕子宫子宫内膜变薄,子宫肌壁纤维增多[10]。剖宫产对高危妊娠、无法自然分娩妊娠是最有效、最安全的分娩方式,但所致瘢痕子宫成为剖宫产远期并发症。剖宫产所诱发的子宫瘢痕不仅会引起非妊娠期并发症,还可产生妊娠期并发症[11]。传统观念认为,“一次剖宫产,永久剖宫产”可避免瘢痕子宫再次妊娠的分娩风险,但是大量临床实践及研究证实瘢痕子宫再妊娠剖宫产时盆腹腔组织粘连、子宫解剖结构改变等因素会增加剖宫产手术的难度和风险[12]。合理选择分娩方式更利于降低分娩风险,确保母婴安全。
产前超声检查是评估瘢痕子宫再妊娠孕妇子宫瘢痕愈合情况的常用手段,经阴道多普勒彩色超声检查极大提高了瘢痕子宫临床诊断准确性。韩金芳等[13]报道经阴道彩超检测评估子宫瘢痕愈合情况可作为临床指导分娩方式依据;张惠等[14]报道经阴道高频超声检测妊娠晚期瘢痕子宫下段肌层变化可作为是否选择阴道分娩的临床诊断参考。本研究结果提示,多数瘢痕子宫再妊娠孕妇子宫瘢痕愈合情况较好,但仍有16.4%孕妇瘢痕子宫为II级及以上,在分娩方式选择时须给予重视。
研究表明[15],孕晚期孕妇血清β-hCG水平可作为预测妊娠结局的生化指标之一。本研究子宫瘢痕分级越高孕妇,其血清β-hCG水平越高。分析认为,瘢痕子宫分级越高提示子宫下段瘢痕愈合越差,而瘢痕愈合不良在孕晚期存在较大发生胎盘植入、子宫破裂风险,此时常伴发胎盘功能不良或胎盘灌注不足,胎盘绒毛将刺激滋养细胞增生并导致β-hCG大量合成,表现出孕妇血清β-hCG水平升高。本文ROC曲线分析发现,经阴道多普勒彩色超声联合β-hCG检测诊断瘢痕子宫愈合有一定应用价值,诊断瘢痕子宫愈合有很高特异性。
相关研究证实[15],对I级瘢痕子宫再次妊娠符合阴道分娩条件者可行阴道分娩;II级瘢痕子宫符合阴道分娩者在辅助超声监视下可阴道试产,必要时改剖宫产;Ⅲ级与Ⅳ级应选择剖宫产而避免临产前或产程中子宫破裂而威胁母婴健康。本研究瘢痕子宫II级孕妇多数选择了剖宫产。分析认为,子宫瘢痕I级孕妇,若不存在前次剖宫产指征,且未出现新的剖宫产指征,应该鼓励符合阴道分娩指征孕妇尝试阴道分娩,分娩时辅助超声密切监视能够保证母婴安全。
综上所述,经阴道多普勒彩色超声与血清β-hCG水平检测用于瘢痕子宫再妊娠孕妇子宫瘢痕愈合诊断具有一定参考价值,可作为临床指导分娩方式选择的依据,提高瘢痕子宫再次妊娠分娩安全。

