原发性肝脏淋巴瘤的CT、MRI影像学特点及其临床诊断价值分析
冯少美 林跃辉 刘海迪 路春蕾
1.北京博仁医院淋巴瘤中心 (北京 100070)
2.北京博仁医院整合诊断中心 (北京 100070)
3.河北燕达陆道陪医院血液科 (河北 廊坊 065200)
淋巴瘤起源于淋巴结合淋巴组织,属于免疫系统恶性肿瘤。淋巴结和淋巴遍布全身,并与单核-巨噬细胞系统、血液系统有关联,通过血液和淋巴液在全身循环,因此淋巴瘤为全身性疾病[1-2]。原发性肝脏淋巴瘤(PHL)为无累及脾脏、骨髓、淋巴结或全身其他淋巴组织,而局限在肝脏的一种罕见肿瘤[3]。发病率低,仅占肝脏恶性肿瘤0.1%,结外淋巴瘤0.4%。可出现在任何年龄阶段,以男性患者多见,临床症状表现多样,可无症状也可出现消化道症、淋巴瘤症状以及肝肿大等情况,实验室检查可出现LDH增高、AFP/CEA无增高情况[4]。PHL在影像学表现上无特异性,导致其临床确诊率低,误诊、漏诊率高。提高对本病影像学特点的认识,对本病诊断有重要意义[5]。因此本文通过2010年1月到2019年5月在本院进行治疗的13例PHL患者的临床资料,所有患者均进行CT、MRI检查,对其影像学表现及临床诊断价值进行分析,为临床工作提供疾病的全面信息。现报道如下。
1 资料与方法
1.1 一般资料回顾分析本院2010年1月至2019年5月收治的13例PHL患者的临床资料。其中男性患者10例,女性患者3例,年龄30~66岁,平均年龄(39.22±5.68)岁。所有患者均经手术病理检查等确诊为PHL患者。所有患者均接受MSCT、MRI检查。临床表现:有腹胀、腹泻、低热、体重下降等症状。13例患者血清乳酸脱氢酶(LDH)高于正常值,AFP/CEA无增高情况。
纳入标准:无其他脊柱疾病患者;无碘过敏史;知情且同意;相关资料完善。排除标准:重要靶器官疾病者;肝硬化患者;资料缺失者;有移植手术史;外周血涂片有幼稚细胞。
1.2 检查方法
1.2.1 MSCT检查 仪器为西门子MSCT,扫描整个腹部,扫描参数:管电压、电流分别为100kV、250mA,扫描层厚、间距均为5mm。重建层厚0.1cm,首先进行平扫,后进行增强扫描,随后将所获图像使用相关软件进行处理,由专业医生进行分析。
1.2.2 MRI检查 仪器为:西门子1.5TMRI,排除掉所有的金属异物,扫描部位:腹部。参数:快速自旋回波(TSE)序列T1WI、T2WI、DWI和矢状T1WI和FLAIR序列轴位成像。扫描参数:TSE序列T1WI参数,射频脉冲重复时间(TR)550 ms,回波时间(TE)25ms,层厚6mm。T2WI序列参数,TR/TE为2500ms/30ms,层厚5mm。DWI序列参数:扫描层数为30层,TR/TE为1000ms/20ms,层厚6mm,FOV为50cm×20cm。先进行平扫,平扫后注入Gd-DTPA试剂进行增强扫描。扫描完成后进行图像后处理。
1.3 观察指标对患者所得影像图片进行分析,以病理活检为基准,对比CT、MRI检查对PHL检出正确率。
1.4 统计学方法使用SPSS 17.0软件分析,计量资料采用()描述;计数资料通过率或构成比表示,并采用χ2检验;以P<0.05为差异具有统计学意义。
2 结果
2.1 CT、MRI检查对PHL检出正确率比较CT检查对PHL检出正确率为53.84%,MRI正确率为76.92%(P>0.05),见表1。

表1 CT、MRI检查对PHL检出正确率比较
2.2 影像学表现
2.2.1 CT图像表现 CT平扫图像可见:患者病变均为低密度,且密度均匀,边界清楚,增强扫描可见:动脉期病灶无明显强化,门脉期为轻度强化。病灶多为圆形或类圆形。本研究中,13例患者为单发病灶,病灶大小3.1~13.1cm,其中肝右叶5例,左叶8例。增强扫描后,1例患者为轻度强化,并有“血管漂浮”征出现。3例患者早期动脉有轻度环形强化在其周围出现,门静脉期强化稍有加强,延迟期减弱。其中有1例患者在增强扫描后有轻度强化出现,误诊为脂肪肝。
2.2.2 MRI图像表现 MRI图像可见:T1WI呈稍低或明显低信号,T2WI则为稍高信号,DWI为特征性高信号。肿块中心有坏死者T2WI为中度或明显高信号。为乏血管肿瘤,可见渐进性不均匀强化。其肿块为厚壁环形强化,伴或不伴有中心坏死出现;在早期可出现周边强化,晚期为中心渐进性强化;病灶周边可见强化。在本研究中,1例患者有明显不规则坏死,3例患者可见血管穿行,血管本身无狭窄或其他受侵表现。
2.3 典型病例典型病例影像分析结果见图1~图8。
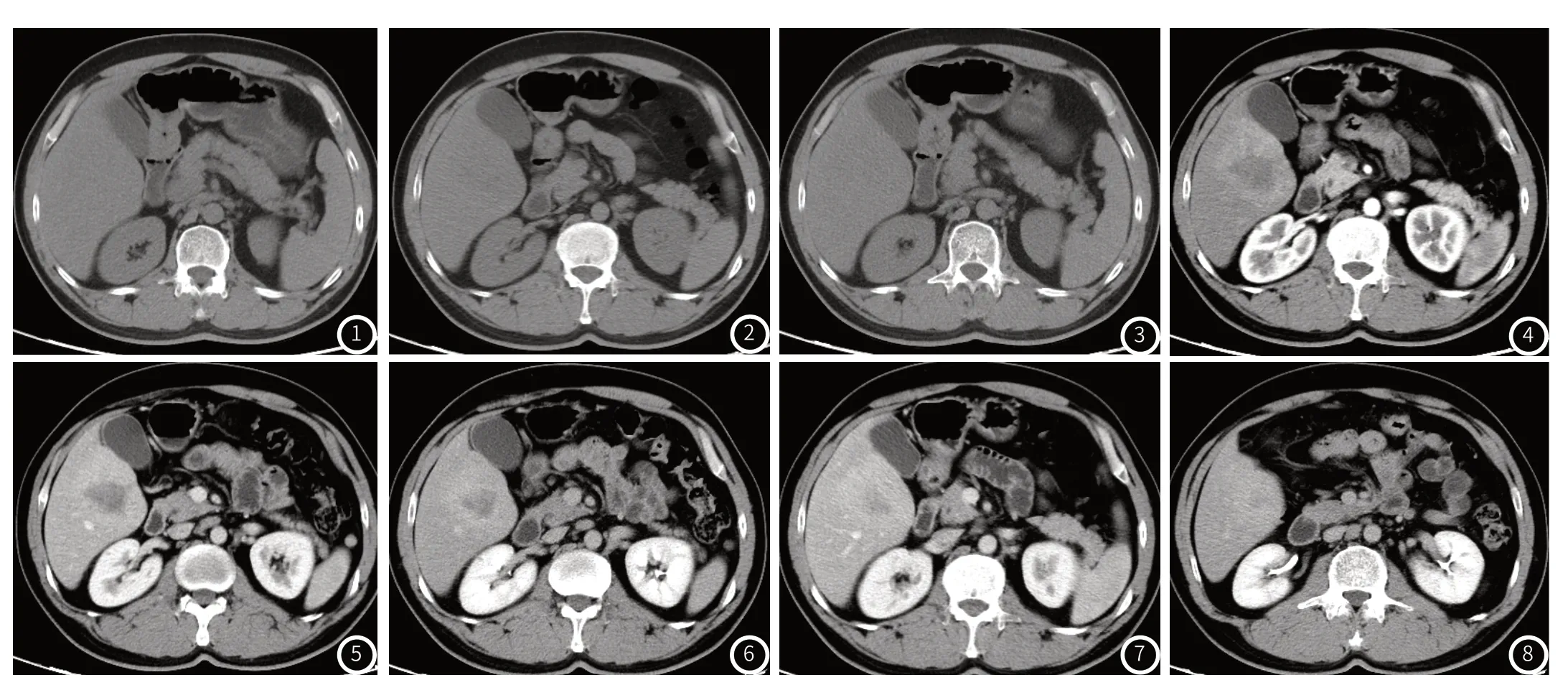
患者,男,66岁。CT图像可见:平扫示肝右叶见稍低密度灶,边界不清,增强后呈轻度持续强化,病灶中心未见明显强化(图1~图8)。
3 讨论
据调查显示,在获得性免疫综合征、免疫移植、器官移植等人群中易患PHL。而目前PHL病因和发病机制尚未明确,根据以往文献研究发现,免疫系统异常、乙肝、丙肝病毒所诱发的慢性活动性肝炎有密切关联[6]。此病以中年男性为多见,对患者影响大,给患者及家庭带来严重负担。PHL以单发孤立病灶为多见,其次为多发型病灶,弥漫性病灶最罕见[7]。本组患者均为单发型病灶,病变部位无特殊性,在肝叶以及肝段多发。较大病灶可见其肿瘤为分叶状,有坏死区在中心出现,本组中最大病灶直径约为13.1cm。
PHL在CT检查中,CT平扫图像可见:患者病变均为低密度,且密度均匀,边界清楚,增强扫描可见:动脉期病灶无明显强化,门脉期为轻度强化。病灶多为圆形或类圆形。其特征表现与以往相关文献一致[8]。在本组中CT有一例误诊为脂肪肝,本研究考虑是由于脂肪肝发病部位多为肝左侧叶内侧段,而本例患者病灶部位也在此处,且增强后有轻度强化,且病灶有血管穿行,血管本身无狭窄等其他侵袭现象,导致其容易出现误诊[9]。MRI图像可见,T1WI呈稍低或明显低信号,T2WI则为稍高信号,DWI为特征性高信号。肿块中心有坏死者T2WI为中度或明显高信号。分析,可能由于PHL细胞排列紧致,核浆比高,且核异型性明显,因此水分子在其中扩散运动明显受限制。而其DWI为特征性高信号,可为其治疗效果评估,以及和其他疾病鉴别提供参考依据[10-11]。而根据其CT及MRI表现,可见其为乏血管肿瘤,可见渐进性不均匀强化。其肿块为厚壁环形强化,伴或不伴有中心坏死出现;在早期可出现周边强化,晚期为中心渐进性强化;病灶周边可见强化。且有1例患者为轻度强化,并有“血管漂浮”征出现[12]。分析,由于PHL源于脏器间质,肿瘤沿脏器解剖结构所生长,导致其肿瘤内部存在原有解剖结构,虽然此特征不常见,但可为PHL诊断提供一定参考价值。在本文中,CT检查对PHL检出正确率为53.84%,MRI正确率为76.92%(P>0.05)。提示CT及MRI检查对PHL疾病检出均有较高的诊断价值。
PHL需要与原发性肝细胞癌(HCC)鉴别,HCC有丰富血供,AFP常为升高表现,其动脉期为明显强化,且常有门静脉癌栓出现,而PHL为乏血管肿瘤,轻度强化,可有血管穿行出现并无侵犯、破坏、中断等改变[13]。而胆管细胞癌在增强扫描中,病灶无明显强化,中心延迟强化,可与PHL区别[14]。转移瘤常有原发肿瘤病史,有典型“牛眼”征、“靶”征出现,此点可与PHL进行鉴别[15]。
综上所述,PHL为罕见疾病,影像学表现缺乏特异性,CT、MRI检查中显示其为乏血管肿瘤,增强扫描多为轻度强化表现,CT、MRI检查对其有一定诊断价值,但确诊仍需依靠穿刺活检或病理检查等。