X线“唇样征”对成人早期股骨头坏死临床诊断价值
金文晶,马洪灿(通信作者)
(滕州市中心人民医院影像中心 山东 枣庄 277500)
股骨头坏死(osteonecrosis of the femoral head,ONFH)目前最被认可的发病机制为血管性因素导致脂肪性栓塞,继发炎症,引起血管内凝血,股骨头静脉压升高,动脉血流受阻,骨细胞及骨髓成分因缺氧导致部分死亡,引起骨组织坏死并随后发生修复,共同导致股骨头结构改变及塌陷,引起髋关节疼痛及功能障碍的疾病[1],早期诊断并进行有效的早期干预,股骨头早期缺血可以逆转,能够预防或减缓股骨头塌陷,防止骨性关节炎的发生,保持髋关节功能,提高患者生活质量[2-4]。X线、CT、常规MRI为ONFH最常用的影像检查手段,其中MRI是诊断早期股骨头坏死最敏感的方法[5-6],但在基层医院和偏远地区磁共振远没有普及,甚至CT亦未能普及,所以基层医院诊断股骨头坏死首选检查还是X线平片,为提高早期股骨头坏死X线平片的诊断符合率,通过MRI确诊的病例,分析总结Ⅱ期病例中的X线表现,提出“唇样征”[7],便于认识理解和掌握。
1 资料与方法
1.1 一般资料
回顾性分析滕州市中心人民医院2019年1月—2021 年1月间经MRI检查结合临床确诊的股骨头坏死Ⅱ 期患者80例,其中男性59例,女性21例;年龄28~76岁,平均年龄(46.53±3.25)岁;临床主要表现为髋部不适、疼痛,髋关节活动受限,压痛及放射痛等,病程1~19个月,平均病程(10.56±2.21)个月,28 例有外伤史,20例有长期饮酒史,16例有长期服用激素史,6例有糖尿病史,2例有痛风史,8例原因不明。单侧发病26例,双侧54例,其中左髋70例,右髋64例。
纳入标准:①影像资料完整,且X线检查与MRI检查相隔时间在1周之内,不分先后;②根据ARCO的分期标准必须符合Ⅱ期股骨头坏死;③无认知功能障碍及精神系统疾病者。排除标准:①幽闭恐惧症患者;②体内安装心脏起搏器、自动电复律除颤器、人工心脏瓣膜等心血管疾病人工义体植入者;③正在接受放射治疗者;④妊娠3个月内的早期妊娠女性和备育男性。
1.2 方法
所有患者均接受X线与MRI检查,且在1周内完成,X线摄片:采用美国GE双板DR拍片机,进行双髋关节正位、蛙式位拍片;正位:被检者仰卧,下肢伸直,足尖内旋20°角,两踇趾相互接触,焦肢距80 cm;蛙式位:髋部与膝部屈曲,两下肢外旋,与台面约呈30°角,焦肢距80 cm。MRI检查采用本院西门子公司Magentom Avano Dot1.5T磁共振成像仪,进行常规扫描,层厚5 mm,层距1 mm,获得双侧髋关节横断位及冠状位影像。
1.3 分期标准
股骨头坏死分期标准参照2020年国际骨微循环研究会(ARCO)的分期标准[1]:I期,核素或(和)MRI异常,根据MRI受累程度,Ia<15%,Ib 15%~30%,Ic>30%,X线无异常;Ⅱ期,X线平片骨密度异常但无塌陷,CT及MRI异常,根据受累程度:Ⅱa<15%,Ⅱb 15%~30%,Ⅱc>30%;Ⅲ期,塌陷前期,即“新月征”伴股骨头塌陷,Ⅲa<15%,Ⅲb 15%~30%,Ⅲc>30%;Ⅳ期,股骨头明显塌陷,无关节间隙狭窄;Ⅴ期,骨关节炎期,股骨头变扁,伴关节间隙狭窄、髋臼骨质增生硬化和关节破坏的骨关节炎。Ⅱ期,X线平片骨密度异常,但无塌陷,股骨头形态正常,是本文讨论的对象。由5位高年资医师(2名副主任医师,3名主治医师)复习阅读股骨头的X线平片,记录各自发现的X线征象,然后汇总,统计意见一致的征象,对于不一致的征象由5位医师再共同讨论决定。
1.4 观察指标
在临床确诊的成人股骨头坏死的病例中,必须同时具有完整的MRI和X线检查影像资料且符合股骨头坏死Ⅱ期诊断标准,MRI主要观察指标为股骨头坏死部位,形态及伴发征象,X线主要观察指标为股骨头形态,股骨头骨质密度改变的形态、大小、部位及关节间隙有无变窄。
2 结果
2.1 X线平片与MRI影像结果对照
Ⅱ期成人股骨头坏死X线平片与MRI影像对照:图1a和图1c X线影像表现为股骨头形态完整,髋关节间隙无变窄,双侧股骨头中下部弧形高密度线影,即我们提出的“唇样征”;图1b MRI表现:T2WI压脂横断位影像表现为双线征,病理上代表内侧肉芽组织增生并外围反应性成骨,并少许关节积液,股骨头形态正常。图1d MRI:T1WI冠状位影像表现为线样低信号(单线征)及斑片状低信号区,关节间隙无变窄,股骨头形态正常。其中图1a、图1c为同一病人,图1b、图1d为同一病人。
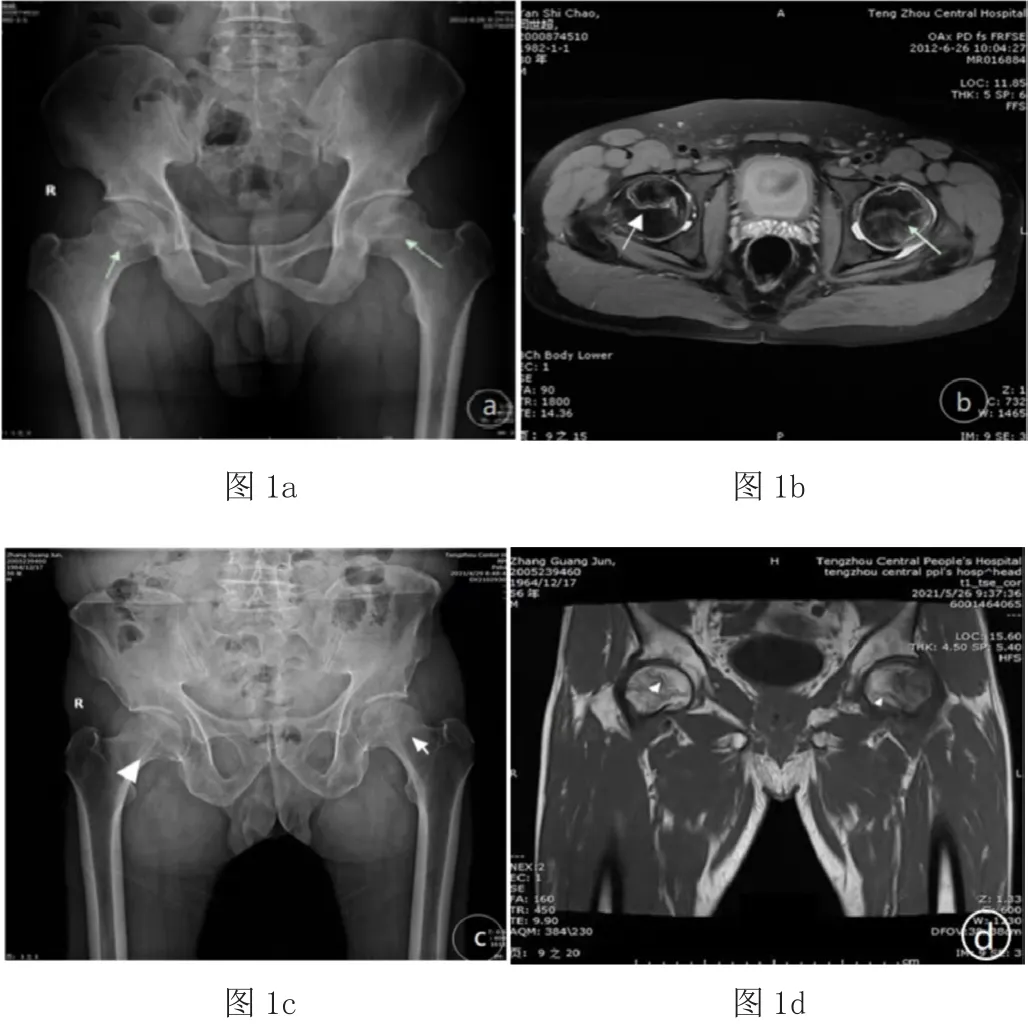
图1 Ⅱ期成人股骨头坏死X线平片与MRI影像特征对照
2.2 MRI表现
80个髋的股骨头形态完整,主要表现为股骨头前上部T1WI带状、环状、楔形、新月形低信号区,T2WI高信号。56例T2WI可见“双线征”,72例坏死周围伴有T1、T2低信号带,另外25个髋可见骨髓不同程度水肿,19个髋关节内少量积液。
2.3 X线平片表现
80个髋的股骨头形态完整,髋关节间隙无变窄。8例仅见股骨头前上部局部骨密度略低,并局部骨质疏松,股骨头中部骨密度略高16例,股骨头上部囊性变12例,股骨头中下部骨小梁增粗7例,股骨头中下部弧形硬化带37例,为本文讨论的重点征象,即我们所提出并命名的“唇样征”,约占46.3%。股骨头中下部弧形硬化带呈弧形向下的线带状骨质密度增高影,形如嘴唇,在病理上代表着新骨生成向坏死区域蔓延的临界带,与MRI 72例坏死周围伴有T1、T2低信号带相对应。X线37例与MRI对应的72例病理差异,主要原因是X线分辨率低,随着坏死、修复病理过程,新生骨不断增多到X线能够分辨时,可见坏死周围的骨质硬化带,呈弧形向下的线带状骨质密度增高影。
2.4 结果分析
以股骨头早期坏死的病理基础为依据进行X线、MRI影像表现对比分析:股骨头缺血坏死病理过程大致可分为两个阶段,骨质坏死阶段和骨质修复阶段。随着骨细胞的死亡,修复反应也随即开始,未分化的间充质细胞和毛细血管增生逐渐向坏死区域生长。骨质坏死初期,骨小梁结构及所含矿物质基本保持不变,死骨相对密度增高,理论上在X线可出现坏死区密度增高影,但X线分辨率低,不易显示,及相对密度增高无明显量化,易出现主观判断差异;但在早期坏死阶段,MRI就可以出现骨质坏死的信号变化,表现为坏死区带状,环状、楔形等低T1高T2信号灶。进入修复阶段,病理过程主要以血管再生,死骨吸收,骨再生为特征。新生血管和增生结缔组织,成纤维细胞,巨噬细胞形成肉芽组织向坏死区域延伸,逐渐将死骨移除,并随即产生新生骨带,随着新骨的逐渐增多,X线可表现为坏死区囊状低密度影及周围弧形高密度带,其弧形高密度影形如唇状,即我们提出的X线“唇样征”[7],MRI影像表现为低T1低T2信号环。在修复阶段,根据病理发展过程不同坏死区组织成分复杂,MRI信号变化多样,MRI表现基本反映病程[2],主要有类脂肪信号,类亚急性出血信号,类液体信号,类纤维组织信号。早期股骨头坏死大部分病例T2WI可出现“双线样征”[8],病理上代表着内侧肉芽组织增生并外围反应性新生成骨,外围低信号带与X线“唇样征”相对应。“唇样征”形象直观(图1a、图11c),容易认识掌握,在Ⅱ期股骨头坏死的X线平片中出现率高,提升了X线平片诊断早期股骨头坏死的能力。
3 讨论
成人股骨头坏死是髋关节常见病,严重威胁着人们的生活质量,甚至丧失劳动能力,最终不得不进行髋关节置换。早期诊断、及时治疗对于改善患者生活质量有积极重要的意义[8-9],特别是在股骨头关节面塌陷之前做出诊断,进行积极干预如:卧床或拐杖支持减少负重;骨髓减压或楔形切除等都能延缓股骨头坏死及继发骨关节炎的发展速度,保持髋关节功能。根据发病因素可分为创伤性和非创伤性两大类。创伤性股骨头坏死是由于创伤引起股骨头周围的血管损伤,引起部分股骨头失去血液营养,发生骨质坏死,进而出现股骨头结构的改变;创伤类型主要是股骨颈骨折、无骨折的髋部严重扭伤并关节内血肿[10]、关节脱位。股骨颈骨折股骨头坏死的概率与骨折部位,有无合并错位、脱位等发生率有所不同,总体发生率约20%~40%;非创伤性股骨头坏死的发生常与一些临床病症有关,如使用激素、酗酒、贫血、血红蛋白病、自身免疫病和特发性疾病等。另外吸烟、孕晚期、肥胖等有增加罹患股骨头坏死的风险,被列为股骨头坏死相关因素。
MRI是诊断早期股骨头坏死最敏感的方法,但在基层医院磁共振远没有普及,甚至CT亦未能普及,基层医院诊断股骨头坏死首选检查还是X线平片,归纳总结早期股骨头坏死的X线征象,提高X线诊断符合率非常重要。本文通过对比MRI诊断的Ⅱ期股骨头坏死患者的X线平片,分析总结Ⅱ期病例中的X线表现,提出“唇样征”,便于认识和理解和掌握,提高早期股骨头坏死X线平片诊断符合率。

