胎儿室间隔缺损的误诊分析
朱爱艳,栾玉爽(通信作者),李媛媛
(航空总医院超声科 北京 100012)
室间隔缺损(ventricular septal defect,VSD)为小儿先天性心脏病中最常见的类型之一,占先天性心脏病的20%~30%[1]。室间隔缺损能够单独存在,也可与其他异常合并存在。该病主要是指在胚胎尚未发育完全时,室隔形成异常交通。室间隔缺损的缺损宽度常在0.1 ~3.0 cm,位于肌部者较小,位于膜部者则较大,位于肌部者又称为Roger 病。室间隔缺损部位缺损若<0.5 c m 则分流量较小,无明显的临床表现;缺损宽度较小者不影响心脏大小,缺损大者与右心室相比,左心室明显增大[2]。根据缺损部位可分为膜周部、流入道部、肌部、流出道部室间隔缺损。其主要临床症状与缺损程度相关,缺损大小与分流量多少密切相关。缺损大者,肺循环血流量则明显增加,回流进入左心房室,增加左心室负荷,使左心房增大,长时间增加的肺循环血流量,会增加肺动脉压,同时增加右心室收缩期的负荷,右心室增大后,最终进入阻塞性肺动脉高压期,可出现右至左分流或出现双向分流。缺损小者心脏大小可正常,缺损大者与右心室相比左心室增大更明显,且缺损大者不仅影响发育,且伴喂养困难、气促、多汗、乏力、呼吸困难、反复肺部感染等,甚至可伴发心力衰竭及感染性心内膜炎,严重影响到胎儿的身体健康[3]。因此,采用超声检查胎儿是否存在胎儿室间隔缺损,及时给予有效的干预措施,对其进行治疗,有利于孕产妇及胎儿的健康,可达到优生优育的目的,对临床具有重要意义。随着超声对胎儿先天性心脏病检出率日益提高,但仍然会受到外界因素干扰,出现漏诊、误诊情况[4]。本研究对2019 年1 月—2021 年10 月在航空总医院进行产前系统超声筛查的9 930 名孕妇进行回顾性分析,探讨胎儿室间隔缺损的误诊原因及减少误诊的方法与技巧,以期为临床防治胎儿室间隔缺损提供理论依据。现将具体内容报道如下。
1 资料与方法
1.1 一般资料
收集2019 年1 月—2021 年10 月在航空总医院进行产前系统超声筛查的孕妇9 930 名,孕妇年龄22 ~42 岁,平均年龄(32±5.39)岁;孕周21 ~24 周,平均孕周(22.72±1.28)周;体质量指数(body mass index,BMI)22 ~29 kg/m2,平均BMI(24.39±1.98)kg/m2。所有孕妇均知情同意并签订知情同意书。
1.2 方法
仪 器 采 用GE VolusonE8、Philips IU22、GE VolusonE10 彩色多普勒超声诊断仪,探头频率(3 ~5)MHz,首先确定胎位及胎儿左右,扫查胎儿四腔心、左室流出道、右室流出道及三血管气管切面,对室间隔进行纵横向全面扫查,观察室间隔有无连续性中断,用彩色多普勒观察有无过隔血流及血流方向,一并扫查合并的畸形。出生后采用西门子S3000 彩色多普勒超声诊断仪,探头频率(5 ~8)MHz,采用二维、彩色及频谱多普勒观察有无室间隔连续性中断、有无分流、分流方向及压差。
1.3 诊断标准
产前超声二维显示室间隔连续性中断,彩色多普勒探查到中断处的分流诊断VSD。出生后至少两个切面显示室间隔明显的连续性中断,彩色多普勒探查到中断处的明显分流,频谱多普勒显示清晰的分流频谱则诊断为室间隔缺损。
2 结果
2.1 产前系统超声筛查误诊室间隔缺损病例超声参数分析
产前系统超声筛查共9 930 名孕妇,产前筛查时诊断室间隔缺损29 例,这29 例孕妇于孕25 ~27 周均进行了胎儿超声心动检查,21 例超声心动检查结果同筛查,另8 例胎儿超声心动未发现明显异常。产后这29 例新生儿超声心动图结果同胎儿超声心动。结果显示产前超声筛查误诊8 例共10 处室间隔缺损,见表1。

表1 产前系统超声筛查误诊室间隔缺损病例超声参数分析
2.2 室间隔缺损误诊病例超声表现
误诊病例1 处位于肌部,其余均位于膜周部;误诊回声中断宽度1.1 ~2.5 mm;只有一处为四腔切面显示缺损,于均于五腔切面显示;一处肌部误诊病例未显示分流,余病例均显示左向右分流,分流束彩色均匀一致,分流束与室间隔夹角在20°~40°之间(图1)。重新审阅图片发现有5 处误诊为膜周部室间隔缺损实际显示回声失落处位于主动脉瓣上。
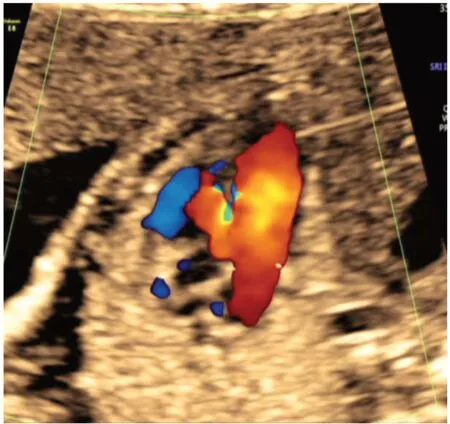
图1 膜周部室间隔缺损误诊病例图像
3 讨论
胎儿室间隔缺损是临床上常见的一种先天性心血管畸形,该病受遗传、环境等多因素影响。近年来,随着超声技术的不断进步,在妇产科中胎儿超声技术也得到了临床的广泛推广,得到了诸多临床医师及孕产妇的重视,且取得了高速发展。随着胎儿超声在胎儿先天性心脏畸形的诊断技术的不断完善,其主要特点包括可重复性、无射线照射、价格低、无创性及动态直观等,同时支持动态成像。但由于胎儿位置多变、缺损面积大小不等,造成胎儿室间隔缺损诊断难度较大,产前易出现漏诊和误诊,不利于胎儿及产妇的健康[5]。关于漏诊分析的文献较多,关于误诊分析的文献较少。本研究对9 930名孕妇进行产前超声筛查,结果发现误诊8 例10 处室间隔缺损,均按相关转诊要求转诊至上级医疗机构。虽然在随后的胎儿超声心动得到纠正,但给孕妇及家属带来了心理负担以及去上级医院检查的时间和经济上的损失。因此我们需要积累经验、减少误诊,尤其对于刚从事产前筛查的医生,对临床极为重要。
本研究对超声漏诊的8 例胎儿10 处室间隔缺损误诊的原因进行分析如下:①由于室间隔膜周部菲薄,容易出现室间隔回声失落或中断而出现假阳性而误诊[6],本研究10 处误诊有9 处位于膜周部。②超声声束角度与扫查界面角度较小,此时超声图像边缘回声失落、回声中断而出现假阳性[7-8]。本研究有7 处回声失落声束与室间隔夹角≤45°。③由于超声仪器调节不当导致彩色外溢,超声诊断仪器的灰阶彩色优先设置原理为彩色优先标记回声较低的地方,室间隔膜周部较薄,回声低,因此彩色血流调节不当容易导致过隔血流的假象,易误诊为室间隔缺损[9]。本研究10 处误诊病例只有一处误诊为肌部室间隔缺损病例未探及过隔血流,余误诊为膜周部室缺的病例均显示了左向右过隔血流假象。④横向左心室流出道切面由于与右心室流出道的交叉重叠导致主动脉瓣上方常出现回声失落[10],易误诊为室间隔缺损,本研究有三处为横向四腔心扫查,误诊室缺部位实际位于主动脉瓣上。本研究还有两例是接近纵向四腔心扫查左室流出道切面误诊室间隔缺损处实际位于主动脉瓣上,笔者认为可能由于主动脉瓣上窦部较薄,亦易引起假性回声失落。⑤扫查医生经验不足。本研究大部分误诊病例其检查医生从事产前筛查工作不足2 年,缺少经验。⑥不排除有宫内自然闭合的病例,研究显示部分室间隔缺损宫内可自然闭合,且肌部闭合率高于膜周部[11-12]。减少误诊的方法和技巧:①对于纵向四腔心显示膜周部回声失落的病例让其活动后转成横向四腔心进一步观察。②使用高档彩色多普勒超声诊断仪,将彩色多普勒调节至最佳状态,速度标尺设置为50 ~60 cm/s 左右,尽量增大彩色增益至不出现伪像为宜,应用彩色多普勒超声探查室间隔处有无分流。Chen 等[13]研究显示彩色多普勒比二维超声能更有效检出VSD,两者联合效果更好。③本研究显示误诊病例假性彩色分流与室间隔夹角在20°~40°之间,且假性分流束颜色均匀一致,而诊断正确的病例缺损处分流基本与室间隔垂直,且缺损即后段血流有加速改变。认识这一改变有利于区分缺损处分流及伪像。④胎儿室间隔缺损主要呈现为双向短时缓慢分流[14-15]。本研究误诊病例假性分流均为左向右分流,室间隔回声中断处双向分流的病例最终均确诊为室间隔缺损,对可疑室缺部位仔细耐心多观察几分钟,双向分流基本可以肯定为室间隔缺损,而单纯的左向右分流要多切面观察并结合其他征象综合判断[16]。⑤膜周部室间隔缺损一定位于主动脉瓣下,瓣上的多为回声失落,不能误认为室间隔缺损。
综上所述,超声医师要充分认识胎儿室间隔缺损的误诊原因,对于纵向四腔心扫查膜周部回声失落注意改变体位多切面扫查,彩色过隔血流与室间隔成锐角且均匀一致高度提示为彩色伪像而非室间隔缺损的过隔血流,主动脉瓣上的回声失落不要误诊为室间隔缺损,要仔细多切面扫查,并将彩色多普勒调节至最佳状态,减少胎儿室间隔缺损的误诊,从而减少不必要的干预措施,对临床极为重要。

